Метатуберкулезные изменения внутригрудных лимфатических узлов что это

Метатуберкулезными изменениями называют изменения, происшедшие в тканях легких после перенесенных серьезных заболеваний дыхательной системы.
Среди таких заболеваний, в первую очередь, стоит упомянуть туберкулез, но также они могут возникнуть после пневмонии тяжелой формы.
Формируются они в результате воспалительного процесса, возникшего из-за попавших в легкие микобактерий.
Сущность изменений
Сказать, что метатуберкулезные изменения возникают после туберкулеза, было бы ошибочно. Этот недуг полностью не излечивается, однако, при эффективном медицинском воздействии, его дальнейшее развитие может на время прекратиться. Тем не менее, легкие сохраняют определенные остаточные явления, к которым нужно внимательно относиться, проходя обследования и соблюдая профилактические меры, чтобы не возникло обострение.
 Пациентам необходимо знать о таком понятии, как метатуберкулезные изменения в легких, и понимать, что это такое. Это поможет им избежать возможных осложнений, а также лучше понять свое состояние. Наиболее важной их особенностью можно назвать отсутствие угрозы для окружающих при их наличии.
Пациентам необходимо знать о таком понятии, как метатуберкулезные изменения в легких, и понимать, что это такое. Это поможет им избежать возможных осложнений, а также лучше понять свое состояние. Наиболее важной их особенностью можно назвать отсутствие угрозы для окружающих при их наличии.
Пациент с таким диагнозом не способен заразить других туберкулезом, хотя для него самого сохраняется риск его повторного развития. Поэтому больные должны выполнять меры предосторожности и проходить профилактические обследования, чтобы возможные ухудшения были замечены своевременно.
Чаще всего, говоря о метатуберкулезных изменениях, имеются в виду кальцинаты и пневмофиброз. Метатуберкулезные изменения нуждаются не столько в лечении, сколько в соблюдении мер профилактики. Они являются общими для обоих типов данной проблемы.
Чтобы не допустить осложнений, нужно выполнять следующие меры:
-
 Соблюдать правила здорового питания.
Соблюдать правила здорового питания. - Придерживаться режима дня.
- Укреплять организм с помощью спорта и закаливания.
- Полноценно отдыхать.
- Не перенапрягаться.
- Избегать стрессовых ситуаций.
- Выполнять рекомендации врача.
- Посещать плановые осмотры.
Такое поведение позволит не только уменьшить риск возникновения ухудшений, но и улучшить свое самочувствие в целом.
При метатуберкулезных изменениях в легких не нужно особо беспокоиться. Эта проблема не несет в себе серьезной угрозы, и при правильном к ней подходе можно никогда не столкнуться с осложнениями.
Данное явление легко контролировать, если пациент сам хочет этим заниматься и заботиться о своем здоровье. Для этого, кроме выполнения описанных выше действий, нужно попросить лечащего врача объяснить, как действовать, и тщательно выполнять его рекомендации, а при обнаружении любых неблагоприятных симптомов обращаться за помощью.
Особенности развития
При пневмофиброзе в легких под влиянием воспалительного процесса разрастается соединительная ткань. Данное явление изменяет структуру органа и препятствует качественному выполнению им его функций.
Можно выделить две формы пневмофиброза в соответствии с распространением патологических явлений. Это:
-
 Локальный тип. В этом случае соединительная ткань располагается в одном участке легкого и не приводит к существенным проблемам.
Локальный тип. В этом случае соединительная ткань располагается в одном участке легкого и не приводит к существенным проблемам. - Диффузный тип. Для него характерно распространение патологического явления по всему объему легкого, из-за чего могут измениться его размеры, а также ухудшается процесс газообмена.
По характеру развития пневмофиброз можно разделить на прогрессивный и непрогрессивный типы.
В случае с непрогрессивным типом недуг останавливается на конкретном этапе развития, и дальнейших ухудшений не происходит. Если ситуация обстоит именно так, то у пациента не возникнет никаких особенных сложностей из-за этого явления. Непрогрессивный пневмофиброз не проявляет себя симптомами, и диагностировать его можно только с помощью рентгена. Лечение ему также не нужно.
При прогрессивном пневмофиброзе соединительная ткань в легких будет постепенно разрастаться все дальше. Данная проблема характеризуется следующими симптомами:
-
 наличие одышки,
наличие одышки, - кашель,
- синюшный цвет кожи,
- общая слабость,
- снижение веса,
- ноющие боли в груди.
Диагностируют эту проблему с помощью рентгена или компьютерной томографии.
Лечение в этом случае сильно зависит от особенностей патологии и индивидуальных характеристик пациента. Однако никакие меры медицинского воздействия не позволяют избавиться от данной проблемы полностью. Разросшаяся соединительная ткань сохраняется в легочной ткани, и всегда есть риск развития осложнений.
Кальцинатами называют скопившуюся в легочных тканях соль. Формируются они не только из-за некогда активного туберкулеза.
 Этот вид метатуберкулезных изменений может возникнуть из-за контакта с возбудителем туберкулеза в период раннего детства, при этом организм сумел подавить инфекцию. А оставшийся участок преобразуется в гранулему.
Этот вид метатуберкулезных изменений может возникнуть из-за контакта с возбудителем туберкулеза в период раннего детства, при этом организм сумел подавить инфекцию. А оставшийся участок преобразуется в гранулему.
Особенной опасности в наличии кальцинатов в организме нет. Такой отдельный инфекционный участок не может причинить вреда, поэтому не нуждается в специальном лечении. Тем не менее, в присутствии кальцинатов теряется некоторая часть устойчивости иммунной защиты к другим инфекциям. Это означает, что нужно ежегодно посещать плановые осмотры и делать рентгенографию. В остальном вместо лечения используются описанные выше профилактические меры. При их соблюдении существенно снижаются риски ухудшений.
Загрузка…
Источник
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
Общие сведения
Туберкулез внутригрудных лимфатических узлов (туберкулезный бронхоаденит) – специфическое воспаление лимфоузлов зоны средостения и корня легких, обусловленное микобактериями туберкулеза. Туберкулез внутригрудных лимфатических узлов (ВГЛУ) – основная клиническая разновидность первичного туберкулеза у детей, подростков и молодых лиц в возрасте 18-24 лет (до 80-90% случаев).
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже – как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.
Туберкулез внутригрудных лимфатических узлов
Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко – пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов – паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма – тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
При опухолевидной и инфильтративной формах симптомы более выражены; их течение сопровождается общей слабостью, бледностью, фебрильной (до 38-39°C) и длительно сохраняющейся субфебрильной температурой. В раннем возрасте бронхоаденит может протекать остро, с высокой лихорадкой и резкими общими расстройствами. Возможен коклюшеобразный или битональный ночной кашель, вызванный сдавлением бронхов гиперплазированными лимфоузлами. Быстрое увеличение бифуркационной группы узлов может вызвать асфиксию.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации – т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям – биопсии лимфоузла. Первостепенное значение в диагностике имеют:
- Физикальные данные. Типичными визуальными признаками бронхоаденита являются расширение мелких поверхностных сосудов венозной сети на груди и спине (симптомы Видергоффера и Франка). При значительных поражениях пальпаторно определяется положительный симптом Петрушки (боль при надавливании на верхнегрудные позвонки). Выслушивается притупление перкуторного звука, иногда могут появляться бронхофония и трахеальное дыхание ниже I позвонка.
- Рентгенологическая картина. Туберкулез внутригрудных лимфатических узлов часто обнаруживается после проведения рентгенографии легких ребенку, имеющему вираж или гиперергическую реакцию пробы Манту. Инфильтративную форму отличают размытость наружных очертаний, небольшое расширение и смазанность тени корня легкого. Кальцинаты определяются в виде неравномерных округлых или овальных теней. При опухолевидной форме заметны расширение, удлинение и усиление интенсивности тени корней легких, имеющих четко очерченный бугристый контур. В диагностике «малых» форм на стадии инфильтрации пользуются косвенными рентгенологическими признаками. Для уточнения размеров и структуры лимфоузлов применяется МСКТ грудной клетки.
- Лабораторные данные. В крови возможен небольшой лейкоцитоз, эозинофилия, лимфоцитоз, повышение СОЭ. У специфическим анализам крови, подтверждающим факт наличия туберкулезной инфекции, относятся T-SPOT.TB и интерфероновый тест.
- Эндоскопия бронхов. Бронхоскопия показана при подозрении на туберкулез бронхов, неспецифический эндобронхит, лимфобронхиальный свищ и для дифференциальной диагностики.
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

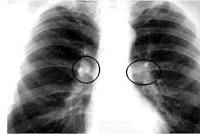
КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину – кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Источник
Метатуберкулезные изменения в легких – это очаги разрастания соединительной ткани в месте, где до этого был очаг туберкулеза. Кроме перенесенного туберкулеза к причинам появления отклонений относят другое тяжелое заболевание, которое повредило целостность ткани легкого, общение с зараженным человеком, сифилис, курение, постоянное вдыхание вредных веществ, травмы легкого, облучение радиацией. Если такую патологию не лечить, могут развиться опасные осложнения.
Симптомы и признаки
Проявления патологического состояния зависят от объема поражения ткани легкого. Если имеется одиночный очаг или несколько мелких кальцинатов (скопившаяся в легких соль), симптомы нередко отсутствуют. При обширных изменениях в кровь начинает поступать меньше кислорода, и возникает гипоксия. Это приводит к появлению следующих симптомов:
- утомляемость;
- раздражительность;
- сонливость.
Патология приводит к развитию признаков сердечной и дыхательной недостаточности: одышке, быстрой утомляемости, бледности кожного покрова, сухому кашлю. Болезнь в тяжелых случаях приводит к слипанию легкого. В результате снижается объем газообмена, что провоцирует развитие следующих симптомов:
- асимметрия грудной клетки;
- утолщение дистальных фаланг;
- синюшность носогубного треугольника;
- боль в груди;
- синдром хронической усталости.
При развитии патологического состояния в груди появляется попискивание, как при трении пробки.
Виды и формы
Метатуберкулезные изменения в легких могут иметь несколько форм. Это пневмосклероз, кальцинаты, рубцовые стенозы, бронхоэктазы, фиброателектазы, цирроз легких.
Пневмосклероз
Это процесс замещения соединительной тканью участка легкого или всего органа. При прогрессировании патологии состояние больного начинает постепенно ухудшаться: нарастает одышка, возникают признаки дыхательной недостаточности, появляется влажный кашель с трудно отделяемой мокротой, развивается плеврит.
У пациента наблюдается хроническая усталость, боль в области груди, снижается масса тела, бледнеют кожные покровы. Это необратимый процесс, который приводит к резекции органа или летальному исходу.
Если болезнь не прогрессирует, применяют симптоматическую терапию.
По степени выраженности пневмосклероз легкого и его долей бывает следующих видов:
- пневмофиброз – участки соединительной ткани чередуются с легочной;
- непосредственно пневмосклероз – паренхима органа замещается соединительной тканью;
- пневмоцирроз – тяжелая форма пневмосклероза, при которой происходит полное замещение сосудов, альвеол и бронхов соединительной тканью, уплотняется плевра, в пораженную сторону смещаются органы средостения.
Кальцинаты в легких
Кальцинатами называется скопление кальциевых солей в легочных тканях. Выявляют их только при проведении рентгена. На снимках они обнаруживаются в виде пятен округлой формы. При формировании кальцинатов практически никогда не наблюдается характерной симптоматики, поэтому больной не подозревает о том, что в легких происходят изменения.
Однако в дальнейшем может появиться небольшое воспаление с незначительными симптомами:
- повышенная утомляемость;
- слабость;
- потливость ночью;
- снижение работоспособности;
- потеря аппетита;
- бессонница;
- головокружение;
- головная боль.
Из-за отложения солей меняется структура альвеол. В результате легкие перестают нормально функционировать. Происходит нарушение процессов газообмена, развивается дыхательная недостаточность. У больного наблюдается одышка даже при незначительных физических нагрузках, появляется тахикардия.
В области груди начинает распирать, кожный покров бледнеет или приобретает синий оттенок.
Появление мелких кальцинатов по всему легкому означает запущенную форму метатуберкулезных изменений. У больных деформируются ногтевые пластины, а пальцы напоминают барабанные палочки.
Рубцовые стенозы
Метатуберкулезные изменения в легких могут проявляться рубцовыми стенозами. Если появился рубец, значит, человек переболел активной формой туберкулеза. В этом случае воспалительный процесс затрагивает близлежащие лимфатические узлы: лимфоузлы начинают увеличиваться в размере и сдавливают легочную ткань и бронхи. При этом у больного появляется сильный кашель и одышка, кожные покровы становятся синюшного цвета.
В результате сужения просвета бронхов мокрота перестает нормально выделяться. Она начинает там скапливаться, нагнаиваться, что приводит к развитию бронхоэктазов. Выявляют патологию эндоскопическим способом. Лечение только оперативное.
Бронхоэктазы
Это патологическое расширение бронхов. Происходит это в результате поражения ткани их стенок. Бывают мешковидной и цилиндрической формы. Если на фоне бронхоэктазов начинают прогрессировать бронхолегочные инфекции, в процесс могут вовлечься новые лимфоузлы.
Образуются спайки, присоединяется вторичная инфекция, возникает гнойное воспаление. У больного усиливается дыхательная недостаточность, появляются приступы влажного кашля, возникает слабость, потливость, раздражительность. Бронхоэктазы повышают вероятность возникновения легочного кровотечения.
Фиброателектазы
К последствиям рубцового стеноза относят фиброателектазы – участки легких, которые не принимают участие в дыхательном процессе, т. к. нарушена функция бронхов, ведущих к ним. Из-за не поступления воздуха в такие зоны ткань в этих местах спадает и навсегда перестает функционировать. Такие участки и называются фиброателектазами. Образуются они в основном в нижних долях или затрагивают только средние доли правого легкого. У больного наблюдаются тупые боли в груди, кашель с мокротой.
Цирроз легких
Метатуберкулезные изменения могут выражаться циррозом легких. В результате возникновения неоднородной структуры легочной ткани под воздействием различных причин (кальциноз, фиброз, рубцы) уменьшается объем органа.
Это сильно нарушает его функцию и приводит к развитию дыхательной недостаточности.
Нередко возникает сердечно-легочная недостаточность, гипоксия, кашель с кровью. У больного наблюдаются одышка в состоянии покоя, кашель с отделяемой мокротой, перебои в работе сердца, увеличение печени в размере.
Диагностика
Выявляют метатуберкулез в основном с помощью флюорографии. При этом важно исключить наличие активных очагов с инфекцией. Фтизиатр может направить больного на такие диагностические мероприятия, как:
- компьютерная томография;
- цитологическое исследование;
- посев на флору;
- биопсия;
- бронхографическое и бронхоспирометрическое исследование;
- бронхоскопия;
- многоосевое томографическое исследование корня легкого;
- суперэкспонированные снимки.
После этого врач назначает больному соответствующее лечение.
Лечение
Нельзя вылечить метатуберкулез . Не существует медикаментов, которые смогли бы превратить соли кальция или соединительную ткань в здоровое легкое. Лечение проводят только для облегчения состояния больного и предотвращения прогрессирования патологического процесса.
Медикаментозное
Терапия остаточных явлений после перенесенного заболевания является симптоматической:
- если у больного одышка, ему назначают бронхолитические препараты: Сальбутамол, Спириву, Беродуал, Эуфиллин;
- при влажном кашле помогают муколитики: АЦЦ, Бронкатар, Бромгексин, Лазолван, Проспан;
- при воспалительных и аллергических проявлениях назначают глюкокортикостероиды: Буденофальк, Преднизолон, Дексаметазон;
- если наблюдается сердечно-легочная недостаточность, применяют сердечные гликозиды: Коргликон, Целанид, Дигоксин, Строфантин.
Хирургическое
Показано хирургическое лечение пациентов с метатуберкулезной патологией в следующих случаях:
- сильном нарушении проходимости бронхов, которое спровоцировано рубцовым стенозом, компрессией бронхов, бронхолитом, лимфобронхиальной перфорацией;
- сосудистых нарушениях, возникших в результате рубцового поражения кровеносных сосудов корня средостения и легкого;
- поражении нервных стволов из-за сдавливания ветвей диафрагмального, симпатического или блуждающего нерва;
- фиброателектазе;
- панцирном плеврите.
Эффективность такого способа лечения зависит от того, в каком объеме были удалены измененные лимфоузлы и пораженные места легочной ткани.
Осложнения и прогноз
Метатуберкулез может привести к развитию осложнений не только со стороны легких, но и со стороны сердца. Это может быть:
- дыхательная или сердечная недостаточность;
- эмфизема;
- ателектаз (спадение легкого);
- приобретенные пороки сердца;
- повышение давления в малом круге кровообращения.
Если у человека диагностирован метатуберкулезный пневмосклероз и другие формы метатуберкулеза, прогноз является сомнительным. Объясняется это необратимыми изменениями в легочной ткани. Нередки случаи, когда человека всю жизнь не беспокоят симптомы патологии. Однако бывает, что изменения в легких приводят к летальному исходу.
Источник