Метастазы в забрюшинные лимфоузлы при раке яичка
Классификация рака яичка и пути его метастазирования
В настоящее время используется несколько систем классификации опухолей яичка. В Великобритании больше распространена система, разработанная British Testicular Tumour Panel, а в США классификация Диксона и Мура. Обе системы предусматривают микроскопическое исследование образцов опухоли и индентификацию преобладающего типа клеток. Основная проблема заключается в гетерогенности клеток опухолей.
Полиморфизм особенно характерен для тератом, которые состоят из различных типов клеток. Новые системы классификации все в большей степени смогут опираться на данные, полученные гистохимическими методами, особенно в тех случаях, когда опухоли продуцируют онкомаркеры.

Хориокарцинома из любого типа клеток
Большая часть опухолей яичка имеет герминогенную природу. Обычно они представлены семиномами (40%), тератомами (32%) и смешанными опухолями, содержащими клетки обоих типов (14%). За последние десять лет сформировалось представление о том, что карцинома in situ (также известная как герминативная интратубулярная неоплазия) имеет тестикулярное происхождение и после примерно 5-летнего периода покоя может превратиться в инвазивную опухоль.
Такие специфически измененные клетки обнаруживаются почти всегда, и они являются предшественниками инвазивных герминогенных опухолей. Подобное превращение карциномы in situ часто происходит по всему объему органа и особенно характерно для больных с пороком опускания яичка.
Определение гистологического типа герминогенных опухолей раньше имело большое прогностическое значение, главным образом, для случаев семином и тератом (несименомные опухоли). Однако успехи, достигнутые в лечении опухолей, и особенно в лечении тератом, понизили значимость гистологических показателей.
Наряду с типом клеток, наиболее важным прогностическим признаком является присутствие опухолевых клеток на срезе семенного канатика или внутри близлежащих сосудов (внутрисосудистая инвазия). Это можно обнаружить при исследовании образца, взятого при орхфуникулэктомии, и такие опухоли характеризуются неблагоприятным прогнозом. Начальный уровень онкомаркера также имеет прогностическое значение.
В настоящее время твердо установлена взаимосвязь между карциномой in situ и инвазивным раком, хотя биопсия яичка не всегда оказывается возможной. Тем не менее по наличию изменений in situ можно выделить группу высокого риска, что представляется крайне важным, поскольку облучение в небольших дозах предупреждает развитие инвазивного процесса, не сказывается на уровне тестостерона и не вызывает нарушений в половой сфере.
По данным кариотипического анализа, проведенного на большом количестве образцов, выявлена одна аномалия (изо-хромосома 12р). Эта аномалия обнаруживается при раке яичка столь же часто, как и филадельфийская хромосома при хроническом миелолейкозе. На основании цитогенетических исследований было выдвинуто предположение о том, что семиномы представляют собой «промежуточный тип» при переходе к более злокачественным формам тератомы.
Показано, что по хромосомному набору клетки семиномы занимают промежуточное положение между клетками-предшественниками in situ и более злокачественными клеточными формами.
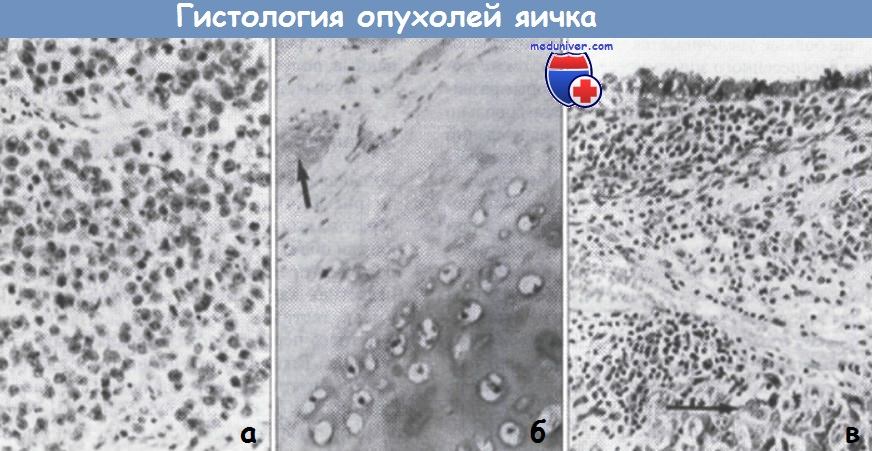
Гистологическая характеристика герминогенных опухолей яичка (х200):
(а) чистая семинома;
(б) дифференцированная злокачественная тератома; хрящевые и гладко-мышечные структуры в составе опухоли показаны стрелкой;
(в) злокачественная тератома промежуточного типа; видны дифференцированные клетки эпителия; клетки эмбрионального рака показаны стрелкой.
Семинома
Семиномы имеют склонность к инкапсуляции и представляют собой плотные сероватые опухоли, обладающие четкими формами и обычно без каких-либо характерных особенностей. Они содержат небольшое количество геморрагических участков и некротических зон.
Микроскопическое исследование показывает, что опухоль состоит из больших клеток округлой формы с четко выраженными границами. Цитоплазма прозрачна, в ней присутствуют крупные ядра и часто видны ядрышки. Нередко опухоль инфильтрирована лимфоцитами.
Распространение опухоли за пределы яичка почти всегда затрагивает тазовые и парааортальные лимфатические узлы. В дальнейшем, опухоль распространяется на медиастинальные и надключичные лимфатические узлы. Хотя семиномы в основном локализуются в тканях яичка, иногда встречаются первичные опухоли внегонадного происхождения.
Они образуются в забрюшинной и средостенной области, над турецким седлом или в области шишковидного тела головного мозга.
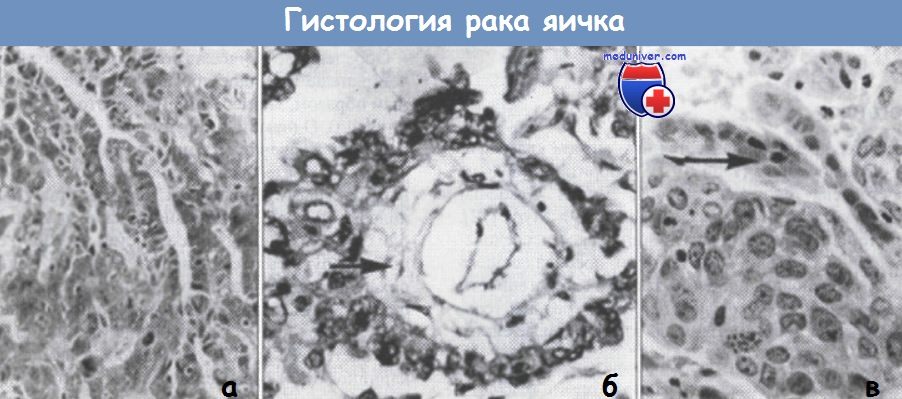
Гистологическая характеристика герминогенных опухолей яичка (х200):
(а) недифференцированная злокачественная тератома; видны клетки эмбрионального рака;
(б) опухоль желточного мешка; стрелкой показано тельце Шиллера-Дюваля;
(в) хориокарцинома: видны синцитиотрофобласт (показан стрелкой) и цитотрофобласт
Тератома (несименомная опухоль герминогенных клеток) яичка
Недифференцированная злокачественная тератома (эмбриональный рак). Недифференцированная злокачественная тератома (НЗТ) — наиболее распространенная несименомная опухоль герминогенного происхождения. Она представляет собой плотные узловатые образования, содержащие геморрагические участки и некротические зоны. Микроскопически опухоль состоит из крупных анапластических клеток с размытыми границами. Эозинофильная цитоплазма содержит различной величины ядра. Встречаются более дифференцированные, чаще гландулярные, формы.
Дифференцированная тератома. Иногда выявляется вполне зрелая или дифференцированная тератома яичка. В опухоли могут обнаруживаться участки хрящевой, зрелой костной и других тканей. Даже эти опухоли должны рассматриваться как «потенциально злокачественные».
Злокачественная тератома промежуточного типа (тератокарцинома). Обычно злокачественная тератома промежуточного типа (ЗТП) внешне сильно отличается от НЗТ. Это узелковая опухоль, и нередко ее срезы выглядят как бы набитыми песком из-за присутствия мельчайших участков хрящевой и/или костной ткани. В опухоли часто присутствуют различные типы половых клеток, а также клетки из всех трех первичных эмбриональных слоев: предшественники костной, хрящевой, соединительной и гладкомышечной тканей.
Кроме того, обнаруживаются клетки дыхательного или желудочно-кишечного эпителия.
Злокачественная трофобластоидная тератома (хориокарцинома). Злокачественная трофобластная тератома (ЗТТ) встречается не часто. Для этой опухоли характерна специфическая гистология: она содержит типичные цитотрофобластные элементы и/или синцитиотрофобласты. Опухоли относятся к числу высокозлокачественных и дают ранние и обширные метастазы. Истинные трофобластные опухоли яичка, локализация которых ограничивается органом, встречаются крайне редко.
Обычно опухоль выглядит как массивное новообразование. Она чаще других типов тератом метастазирует в головной мозг. Нередко у этих опухолей проявляется ранняя устойчивость к лекарственным препаратам. Между ЗТТ и обычными типами тератом (ЗТП и НЗТ) существуют различия, имеющие прогностическое значение. Так, по сравнению с ЗТП, клетки НЗТ характеризуются более коротким временем удвоения.
Недифференцированная злокачественная тератома в большей степени склонна к метастазированию в легкие, более чувствительна к химиопрепаратам, и для нее характерен несколько более благоприятный прогноз, чем для ЗТП.
Особенности метастазирования рака яичка
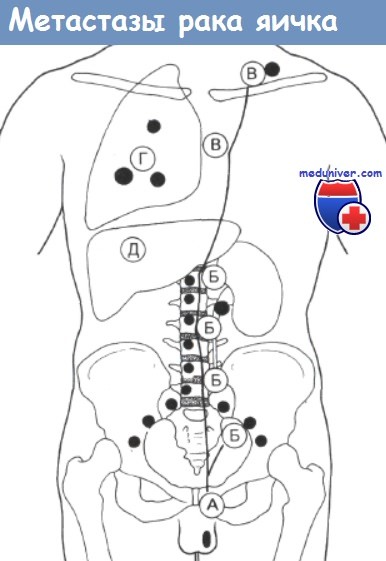
Оценка клинической стадии развития опухолей яичка основана на особенности их метастазирования, которая имеет относительно предсказуемый характер. Вначале опухоли обычно распространяются по лимфатическим путям, затем по семенному канатику на парааортальные лимфатические узлы, оттуда на забрюшинные и ретрокруральные лимфатические узлы, грудной проток, заднюю часть средостения и на надключичные лимфатичекие узлы.
Обычно поражаются лимфатические узлы, расположенные слева, хотя у небольшой части больных может наблюдаться правое или билатеральное метастазирование. Часто, особенно при ЗТТ и НЗТ, наблюдаются метастазы гематогенной природы. Более чем в 90% случаев это связано с распространением опухоли по лимфатическим узлам; в остальных случаях метастазы развиваются в легких при отсутствии признаков поражения лимфатических узлов брюшной полости.
Метастазирование печени происходит крайне редко и необычно для больных без признаков легочных метастазов. Иногда обнаруживаются метастазы в головном мозге и в костях. Образование локальных инвазивных первичных опухолей и гематогенный характер их распространения, являются признаками более характерными для НЗТ, чем для ЗТП.

Пути распространения герминогенных опухолей яичка. Распространение:
А — По лимфатическим путям вдоль позвоночного столба;
Б — Подвздошные и забрюшинные (парааортальные) лимфатические узлы, включая почечные лимфатические узлы;
В — Лимфатические узлы средостения и надключичные лимфоузлы;
Г — Легкие;
Д — Печень, головной мозг и другие места Обычно опухоль распространяется от А к Д
– Также рекомендуем “Клиника и диагностика рака яичка”
Оглавление темы “Рак яичка”:
- Рак яичка – частота, причины
- Классификация рака яичка и пути его метастазирования
- Клиника и диагностика рака яичка
- Стадии рака яичка
- Лечение рака яичка и ее эффективность
- Лучевая терапия рака яичка и ее эффективность
- Химиотерапия рака яичка и ее эффективность
- Прогноз рака яичка
- Экстрагонадные герминогенные опухоли – диагностика, лечение
- Принципы лечения опухолей яичка негерминогенного происхождения
Источник
Метастазы — это вторичные опухолевые образования, которые возникают в результате рассеивания злокачественных клеток из первичных очагов. Они могут распространяться по всему организму, поражая практически любой орган. Однако в подавляющем большинстве случаев первые метастазы обнаруживаются в лимфоузлах.
Причины метастазирования в лимфоузлы
Механизмы возникновения метастазов до конца не ясны. Известно, что в данном процессе играет роль активация у злокачественных клеток способности к миграции и структурная перестройка кровеносных и лимфатических сосудов, питающих и окружающих опухоль — в них отсутствует базальная мембрана и перициты. Некоторые капилляры даже образованы непосредственно опухолевыми клетками. Таким образом, злокачественные клетки попадают в лимфатические сосуды и по ним достигают ближайших лимфатических узлов.
Способность рака к метастазированию определяется несколькими факторами:
- Степенью злокачественности рака. Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать.
- Гистологическим типом опухоли. Чаще всего лимфогенным путем метастазируют карциномы — злокачественные новообразования, происходящие из эпителиальной ткани.
- Возрастом пациента. У молодых людей метастазы при одних и тех же опухолях в среднем появляются раньше, чем у людей пожилого возраста. Это связывают с особенностями кровообращения и активностью иммунной системы.
Ускорить процесс метастазирования могут тепловые процедуры и физиопроцедуры на область локализации новообразования, а также несоблюдение правил абластики при удалении опухоли. Последний момент очень важен при хирургическом лечении рака, поэтому онкологические операции должны выполняться в специализированных стационарах, в которых есть определенные условия для проведения подобных вмешательств и квалифицированный персонал.
Пути распространения
Сначала поражаются регионарные лимфоузлы, т. е. те, которые расположены ближе всего к первичному опухолевому очагу. На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь до другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какие виды рака указывает наличие метастазов в лимфоузлах
Как мы уже говорили, в лимфоузлы чаще всего метастазируют опухоли эпителиального происхождения, т. е. карцинома. Саркомы (злокачественные опухоли из соединительной ткани) чаще метастазируют гематогенным путем, т. е. с током крови. Однако и лимфогенный путь также имеет место быть.
Также лимфоузлы поражаются при лейкозах (раке крови) и лимфомах (рак лимфатической системы). В последнем случае количество групп пораженных лимфоузлов играет решающее значение для определения стадии заболевания.
Для определения вида опухоли потребуется гистологическое исследование измененных узлов. Только после этого можно говорить об определенном диагнозе. Но бывают случаи, когда имеются метастазы, в том числе и множественные, но первичный очаг выявить не удается даже с использованием самых современных методов исследования. В этом случае диагноз так и звучит — метастатическое поражение из невыясненного первичного источника.
Как проявляются метастазы в лимфоузлах
Главным клиническим симптомом метастатического поражения лимфоузлов является их увеличение. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфоаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию и безболезненны на ощупь.
Если происходит увеличение глубоко расположенных лимфоузлов, они могут сдавливать внутренние органы, нарушать их работу и вызывать боль. Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование регионарных и отдаленных лимфатических узлов. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфоангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Как лечат метастазы в лимфоузлах
Тактика лечения метастазов выбирается индивидуально, с учетом следующих аспектов:
- Органная принадлежность новообразования и ее гистологический вариант.
- Молекулярно-генетические особенности рака.
- Чувствительность к тому или иному методу лечения.
- Количество метастазов, их локализация и размеры.
- Общее состояние больного.
В качестве лечения могут применяться как стандартные противоопухолевые методы, так и самые современные разработки:
- Химиотерапия.
- Радиотерапия.
- Хирургические лечение.
- Таргетная терапия.
- Иммунотерапия.
- Гормонотерапия.
Хирургическое удаление лимфатических узлов называется лимфаденэктомией. Такие операции могут проводиться превентивно, при первичном удалении опухоли с высоким риском распространения по лимфатической системе, например, при раке яичников. В других случаях лимфоузлы удаляются после подтверждения их метастатического поражения. Например, проводят биопсию сторожевого лимфоузла, и если результат положительный, проводят лимфаденэктомию.
Другим методом борьбы с метастазами является химиотерапия. Она оказывает системное влияние на организм и повсеместно уничтожает раковые клетки, даже в случае микрометастазов, которые невозможно диагностировать имеющимися на сегодняшний день методами исследования. Химиотерапия может быть назначена как самостоятельное лечение, так и в дополнение хирургическим операциям или лучевой терапии.
Следует отметить, что опухоль представляет собой гетерогенную группу клеток с мутациями различного типа. Химиопрепараты уничтожают их основную массу, но какая-то часть из них выживает и приобретает устойчивость к терапии первой линии. Из-за этого развивается рецидив или прогрессирование заболевания. В таком случае переходят к терапии второй и последующих линий, которые помимо цитостатиков могут содержать таргетные препараты (моноклональные антитела) и др. Они более прицельно действуют на молекулярные механизмы онкогенеза и если не приводят к выздоровлению, то на какое-то время сдерживают прогрессирование опухоли.
Некоторые злокачественные новообразования чувствительны к действию гормонов, которые в свою очередь стимулируют их рост и размножение. Если подавить этот механизм, опухоль не сможет активно развиваться, что на некоторое время сдержит ее рост. К таким новообразованиями относятся многие виды рака молочной железы. Проведение антигормональной терапии хоть и не излечивает больных, но продляет им жизнь на годы, а в некоторых случаях даже на десятки лет.
Лучевая терапия назначается для удаления метастазов радиочувствительных опухолей. В некоторых случаях она может заменять хирургические операции без ухудшения качества лечения и соответственно прогноза заболевания.
Профилактика
Для рака с высоким риском лимфогенного метастазирования обязательно проводятся профилактические мероприятия. В одних случаях требуется превентивное удаление лимфоузлов, даже если нет данных за их поражение. В других — проводят их облучение. Также в большом количестве случаев назначается химиотерапия, которая призвана в максимальном объеме уничтожить распространившиеся по организму раковые клетки.
Если говорить о профилактике возникновения метастазов в лимфоузлах, то стоит отметить, что практически любая злокачественная опухоль рано или поздно метастазирует. Обнаружив у себя новообразование, необходимо незамедлительно обратиться за специальной помощью, а не заниматься самолечением, которое может лишь усугубить ситуацию и ухудшить прогноз.
Источник