Метастазы в легком и лимфоузлах средостения
Метастазы — это вторичные опухолевые образования, которые возникают в результате рассеивания злокачественных клеток из первичных очагов. Они могут распространяться по всему организму, поражая практически любой орган. Однако в подавляющем большинстве случаев первые метастазы обнаруживаются в лимфоузлах.
Причины метастазирования в лимфоузлы
Механизмы возникновения метастазов до конца не ясны. Известно, что в данном процессе играет роль активация у злокачественных клеток способности к миграции и структурная перестройка кровеносных и лимфатических сосудов, питающих и окружающих опухоль — в них отсутствует базальная мембрана и перициты. Некоторые капилляры даже образованы непосредственно опухолевыми клетками. Таким образом, злокачественные клетки попадают в лимфатические сосуды и по ним достигают ближайших лимфатических узлов.
Способность рака к метастазированию определяется несколькими факторами:
- Степенью злокачественности рака. Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать.
- Гистологическим типом опухоли. Чаще всего лимфогенным путем метастазируют карциномы — злокачественные новообразования, происходящие из эпителиальной ткани.
- Возрастом пациента. У молодых людей метастазы при одних и тех же опухолях в среднем появляются раньше, чем у людей пожилого возраста. Это связывают с особенностями кровообращения и активностью иммунной системы.
Ускорить процесс метастазирования могут тепловые процедуры и физиопроцедуры на область локализации новообразования, а также несоблюдение правил абластики при удалении опухоли. Последний момент очень важен при хирургическом лечении рака, поэтому онкологические операции должны выполняться в специализированных стационарах, в которых есть определенные условия для проведения подобных вмешательств и квалифицированный персонал.
Пути распространения
Сначала поражаются регионарные лимфоузлы, т. е. те, которые расположены ближе всего к первичному опухолевому очагу. На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь до другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какие виды рака указывает наличие метастазов в лимфоузлах
Как мы уже говорили, в лимфоузлы чаще всего метастазируют опухоли эпителиального происхождения, т. е. карцинома. Саркомы (злокачественные опухоли из соединительной ткани) чаще метастазируют гематогенным путем, т. е. с током крови. Однако и лимфогенный путь также имеет место быть.
Также лимфоузлы поражаются при лейкозах (раке крови) и лимфомах (рак лимфатической системы). В последнем случае количество групп пораженных лимфоузлов играет решающее значение для определения стадии заболевания.
Для определения вида опухоли потребуется гистологическое исследование измененных узлов. Только после этого можно говорить об определенном диагнозе. Но бывают случаи, когда имеются метастазы, в том числе и множественные, но первичный очаг выявить не удается даже с использованием самых современных методов исследования. В этом случае диагноз так и звучит — метастатическое поражение из невыясненного первичного источника.
Как проявляются метастазы в лимфоузлах
Главным клиническим симптомом метастатического поражения лимфоузлов является их увеличение. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфоаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию и безболезненны на ощупь.
Если происходит увеличение глубоко расположенных лимфоузлов, они могут сдавливать внутренние органы, нарушать их работу и вызывать боль. Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование регионарных и отдаленных лимфатических узлов. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфоангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Как лечат метастазы в лимфоузлах
Тактика лечения метастазов выбирается индивидуально, с учетом следующих аспектов:
- Органная принадлежность новообразования и ее гистологический вариант.
- Молекулярно-генетические особенности рака.
- Чувствительность к тому или иному методу лечения.
- Количество метастазов, их локализация и размеры.
- Общее состояние больного.
В качестве лечения могут применяться как стандартные противоопухолевые методы, так и самые современные разработки:
- Химиотерапия.
- Радиотерапия.
- Хирургические лечение.
- Таргетная терапия.
- Иммунотерапия.
- Гормонотерапия.
Хирургическое удаление лимфатических узлов называется лимфаденэктомией. Такие операции могут проводиться превентивно, при первичном удалении опухоли с высоким риском распространения по лимфатической системе, например, при раке яичников. В других случаях лимфоузлы удаляются после подтверждения их метастатического поражения. Например, проводят биопсию сторожевого лимфоузла, и если результат положительный, проводят лимфаденэктомию.
Другим методом борьбы с метастазами является химиотерапия. Она оказывает системное влияние на организм и повсеместно уничтожает раковые клетки, даже в случае микрометастазов, которые невозможно диагностировать имеющимися на сегодняшний день методами исследования. Химиотерапия может быть назначена как самостоятельное лечение, так и в дополнение хирургическим операциям или лучевой терапии.
Следует отметить, что опухоль представляет собой гетерогенную группу клеток с мутациями различного типа. Химиопрепараты уничтожают их основную массу, но какая-то часть из них выживает и приобретает устойчивость к терапии первой линии. Из-за этого развивается рецидив или прогрессирование заболевания. В таком случае переходят к терапии второй и последующих линий, которые помимо цитостатиков могут содержать таргетные препараты (моноклональные антитела) и др. Они более прицельно действуют на молекулярные механизмы онкогенеза и если не приводят к выздоровлению, то на какое-то время сдерживают прогрессирование опухоли.
Некоторые злокачественные новообразования чувствительны к действию гормонов, которые в свою очередь стимулируют их рост и размножение. Если подавить этот механизм, опухоль не сможет активно развиваться, что на некоторое время сдержит ее рост. К таким новообразованиями относятся многие виды рака молочной железы. Проведение антигормональной терапии хоть и не излечивает больных, но продляет им жизнь на годы, а в некоторых случаях даже на десятки лет.
Лучевая терапия назначается для удаления метастазов радиочувствительных опухолей. В некоторых случаях она может заменять хирургические операции без ухудшения качества лечения и соответственно прогноза заболевания.
Профилактика
Для рака с высоким риском лимфогенного метастазирования обязательно проводятся профилактические мероприятия. В одних случаях требуется превентивное удаление лимфоузлов, даже если нет данных за их поражение. В других — проводят их облучение. Также в большом количестве случаев назначается химиотерапия, которая призвана в максимальном объеме уничтожить распространившиеся по организму раковые клетки.
Если говорить о профилактике возникновения метастазов в лимфоузлах, то стоит отметить, что практически любая злокачественная опухоль рано или поздно метастазирует. Обнаружив у себя новообразование, необходимо незамедлительно обратиться за специальной помощью, а не заниматься самолечением, которое может лишь усугубить ситуацию и ухудшить прогноз.
Источник
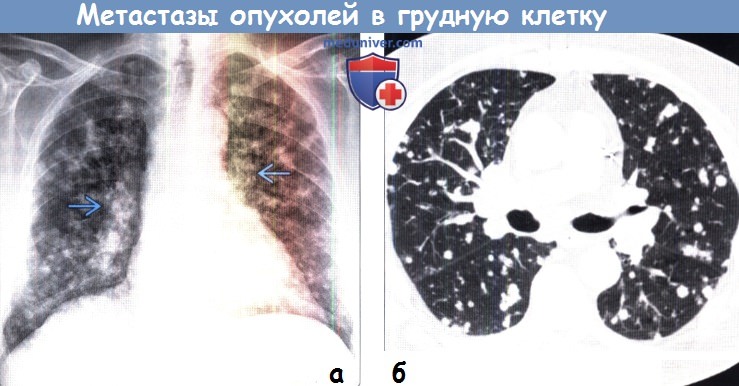
Особенности диагностики метастазов опухолей в грудную клеткуВторичные новообразования локализуются в органах и тканях, отличных от места расположения первичного очага. Вторичные новообразования, или метастазы, могут поражать любой орган грудной клетки, в том числе легкие, плевру, средостение и его органы, грудную стенку и диафрагму. Чаще метастазы выявляют в легких, поскольку они функционируют как «фильтр» для крови, поступающей из разных типов тканей и анатомических областей. Метастазированием обозначают перенос болезни из одного органа в другой, непосредственно с ним не связанный. Вторичные новообразования считают наиболее распространенными опухолями легких, плевры, грудной стенки и других органов. Выделают гематогенный, лимфогенный и трансбронхиальный (аэрогенный) пути распространения метастазов в грудную клетку. Кроме того, могут наблюдаться диссеминация вторичных опухолей в полостях тела (плевральной, перикардиальной) и непосредственная инвазия прилежащих органов. Выявление метастатического поражения имеет большое значение при оценке пациентов со злокачественными опухолями. Наличие метастазов свидетельствует о распространенности опухоли, влияет на ее стадию, выбор лечения и показатель долгосрочной выживаемости. По этой причине врачам лучевой диагностики следует тщательно изучать получаемые изображения на предмет наличия возможного метастатического поражения у пациентов со злокачественными опухолями. В редких случаях у пациентов обнаруживают метастазы внегрудной локализации из неустановленного первичного очага. Для его поиска, с учетом высокой распространенности рака легких, часто выполняют исследование органов грудной клетки методами лучевой диагностики. В то же время при внутригрудной локализации метастазов для определения типа опухолевых клеток, вероятного первичного очага и наиболее подходящего метода лечения важно проводить гистологический анализ.
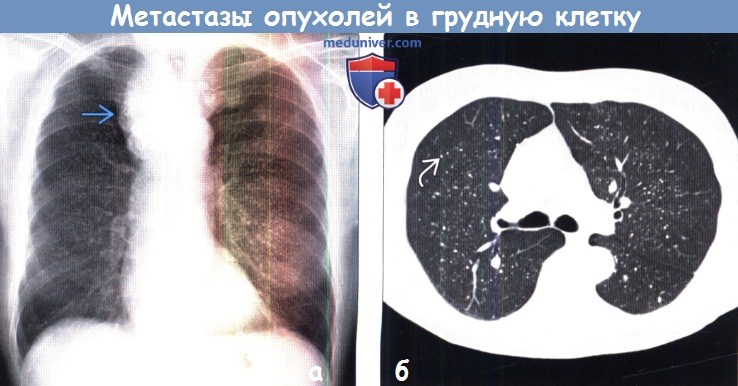
а) Локализация вторичных новообразований грудной клетки: 1. Легкие. Метастазы представляют собой наиболее частые опухоли легких. Существует множество путей метастазирования в легкие, но основным является гематогенный. Опухолевые клетки инвазируют сосуды, попадают в кровоток, оседают в легочных капиллярах, прикрепляются к эндотелию, выходят за пределы сосудов и вследствие ангионеогенеза превращаются в микрометастаз, а затем в макрометастаз. Поскольку не каждая клетка злокачественной опухоли может пройти все вышеперечисленные этапы, считают, что формирование метастаза является селективным процессом. По этой причине метастазы в легких, как правило, представляют собой гомогенную популяцию клеток. Кроме того, существуют определенные особенности метастазирования и на системном уровне. Так, источником системных метастазов чаще является не первичная злокачественная опухоль, а метастаз, который сформировался в фильтрующем органе. Гематогенным путем в легкие обычно метастазируют злокачественные новообразования органов, венозная кровь от которых оттекает непосредственно через легкие. Печень и кости также являются фильтрующими органами для анатомических областей, дренируемых соответственно воротной веной или сплетением Батсона (эпидуральное венозное сплетение). И если в данных фильтрующих органах возникают вторичные опухоли, они в свою очередь могут метастазировать в легкие. Лучевая картина при гематогенных легочных метастазах крайне разнообразна, однако наиболее часто в легких обнаруживают множественные узелки или объемные образования, расположенные преимущественно в периферических и базальных отделах легких (вследствие более выраженного кровотока). Размер вторичных опухолей варьируется от крошечных милиарных узелков до крупных образований, напоминающих пушечное ядро. Метастазы в легких при КТ часто характеризуются ангиоцентрическим распределением, соответствующим гематогенному пути их распространения. Во многих случаях вторичные опухоли имеют шаровидную форму (вследствие гомогенности клеточной популяции), но также могут характеризоваться неровным дольчатым и спикулообразным контуром. Геморрагические метастазы, а также метастазы после лечения при КТ могут проявляться симптомом ореола, имитируя оппортунистические инфекции и васкулиты. Несмотря на то что в легких обнаруживают, как правило, множественные метастазы, в редких случаях возможно выявление и единичной вторичной опухоли. Метастазы в легких могут характеризоваться наличием полостей, кальцификатов, канцероматозного лимфангита, эндобронхиального компонента и внутрисосудистых опухолевых эмболов. Полости часто наблюдаются в метастазах плоскоклеточных первичных злокачественных опухолей (карцинома области головы и шеи у мужчин, рак шейки матки у женщин), однако также могут выявляться в саркомах и аденокарциномах. Как правило, стенки полостей толстые, но в саркомах могут быть и тонкими. Кальцификаты обнаруживают в метастазах костеобразующих новообразований (остеосаркома, хондросаркома), папиллярных и муцинозных аденокарцином. Кроме того, кальцификация вторичных опухолей может возникать вследствие лечения. Поскольку метастазы лишь в редких случаях проявляются единичным легочным узелком или объемным образованием, важно помнить, что даже при условии наличия злокачественной опухоли вновь выявленный единичный узелок с большей вероятностью будет соответствовать первичному раку легкого, а не метастазу. Единичные метастазы обнаруживают при меланоме, саркомах, раке толстой кишки, молочных желез, мочевого пузыря, почек, яичек и женских половых органов. Канцероматозный лимфангит наиболее часто встречается при аденокарциномах легких, молочных желез и желудочно-кишечного тракта вследствие гематогенной или лимфогенной диссеминации опухолевых клеток. Он проявляется равномерным или узловым утолщением междольковых перегородок, а также может сочетаться с узелками в легких, лимфаденопатией и плевральным выпотом. При КТ обычно обнаруживают равномерное или узловое утолщение перибронховаскулярного интерстиция, междольковых перегородок и междолевых щелей. Эндобронхиальная локализация вторичных опухолей обусловлена прямым распространением из прилежащего новообразования или гематогенным распространением. Единичные метастазы могут вызывать развитие постобструктивного ателектаза или консолидации легочной ткани, имитируя первичный рак легких центральной локализации. Внутрисосудистые опухолевые эмболы проявляются узловым расширением периферических легочных сосудов или реже центрилобулярными микроузелками и затемнениями по типу «дерева в почках». На стадирование первичного рака легких по классификации TNM влияет наличие сателлитных узелков. Если они располагаются в контралатеральном легком, то опухоли выставляется категория М1а, стадия IV. Кроме того, многоочаговость и аэрогенный путь диссеминации характерны для инвазивных муцинозных аденокарцином легких.
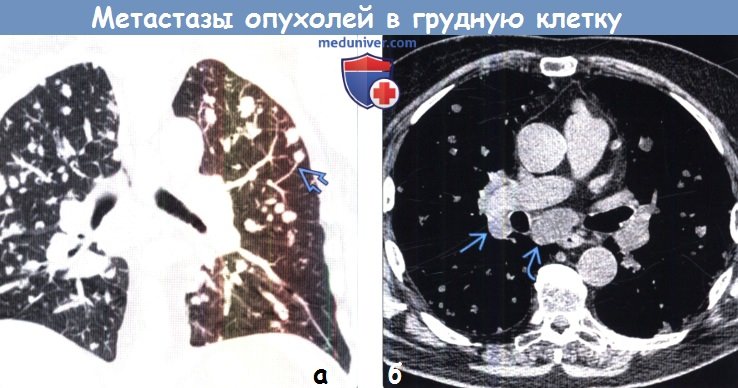
2. Лимфатические узлы. Поражение внутригрудных лимфатических узлов является вторым по частоте проявлением метастатического процесса в грудной клетке. Как правило, оно встречается при раке легких и в классификации TNM обозначается категорией N. Категория N1 соответствует наличию метастазов в гомолатеральных лимфатических узлах легкого и корня легкого. Категория N2 обозначает наличие метастазов в гомолатеральных лимфатических узлах средостения, а N3 – в контралатеральных лимфатических узлах корня легкого, средостения или шейной и надключичной области. Категория N3 соответствует как минимум стадии IIIB опухоли и характеризуется неблагоприятным прогнозом. Во внутригрудные лимфатические узлы также могут метастазировать первичные злокачественные опухоли внелегочной локализации: почечноклеточный рак и другие новообразования мочеполовой системы, рак молочных желез, карциномы области головы и шеи, рак щитовидной железы и меланома. Метастазы злокачественных опухолей внелегочной локализации могут выявляться только в лимфатических узлах, а могут сочетаться с метастазами в легочной ткани, что наблюдается чаще. Поражение внутригрудных лимфатических узлов может иметь симметричный характер, напоминая такие доброкачественные заболевания, как саркоидоз и грибковую инфекцию. Метастазы злокачественных новообразований внелегочной локализации часто характеризуются поражением определенных групп лимфатических узлов. При раке молочных желез в опухолевый процесс вовлекаются подмышечные, подгрудные и внутренние грудные лимфатические узлы. При злокачественной мезотелиоме плевры метастазы обнаруживают в лимфатических узлах средостения и корня легкого на стороне поражения, а также в перидиафрагмальных, межреберных и подмышечных лимфатических узлах. Метастазы злокачественных опухолей, расположенных в брюшной полости, часто поражают перидиафрагмальные, внутренние грудные, медиастинальные надключичные лимфатические узлы и лимфатические узлы корней легких. Знание особенностей лимфогенного распространения злокачественных новообразований позволяет врачу лучевой диагностики целенаправленно оценивать группы лимфатических узлов, характеризующихся наибольшей вероятностью вовлечения в опухолевый процесс, что облегчает постановку диагноза на более ранней стадии заболевания. 3. Органы средостения. Экстралимфатические метастазы могут локализоваться в любом органе средостения, в том числе в сердце и перикарде. Перикардиальные вторичные опухоли часто проявляются перикардиальным выпотом или утолщением перикарда, наличием в последнем узелков или объемных образований. Метастазы в сердце могут проявляться узелками или объемными образованиями, расположенными в любой его камере. Врачу лучевой диагностики следует с большой настороженностью относиться к патологическим изменениям перикарда или сердца, выявляемым у пациентов со злокачественными опухолями, поскольку данные изменения могут соответствовать метастатическому поражению. 4. Плевра. Метастазы в плевре проявляются плевральным выпотом или утолщением плевры, наличием в последней узелков или объемных образований. В редких случаях метастазы в плевре могут обусловливать развитие спонтанного пневмоторакса, что характерно для метастазов остеосаркомы. Злокачественный плевральный выпот обычно имеет экссудативный, а в некоторых случаях геморрагический характер и выявляется с одной или с обеих сторон. В большом количестве случаев массивный плевральный выпот является злокачественным, в то же время злокачественный плевральный выпот редко бывает массивным. При необъяснимом большом плевральном выпоте у взрослых без признаков инфекционного поражения следует заподозрить наличие злокачественной опухоли. В большинстве случаев злокачественный плевральный выпот обусловлен наличием метастазов аденокарциномы либо наличием таких первичных опухолей, как рак легких или молочных желез. Важным признаком метастатического поражения плевры является обнаружение в ней солидных метастазов, которое может сопровождаться плевральным выпотом. Обычно выявляются мягкотканные узелки или объемные образования, которые при циркулярном поражении плевры могут имитировать злокачественную мезотелиому. В таких случаях в дифференциальный ряд заболеваний следует включить метастазы рака легких, злокачественных опухолей внелегочной локализации, «падающие» метастазы инвазивной тимомы и лимфомы. Сочетание мягкотканных узелков или объемных образований в плевре и плеврального выпота является надежным показателем злокачественного опухолевого процесса. 5. Грудная стенка. Вторичные опухоли грудной стенки могут локализоваться в ее костных структурах и мягких тканях. Метастатические очаги в костях могут быть литическими и склеротическими. При наличии в позвонке обширного литического очага существует риск развития патологического перелома. Об этом следует предупреждать лечащего врача, с тем чтобы он мог принять профилактические меры. Метастазы в мягких тканях могут проявляться узелками в подкожной жировой клетчатке, кожных покровах или внутри мышц. В последнем случае вторичные опухоли при КТ могут не визуализироваться. Чаще всего в органы опорно-двигательной системы метастазируют рак легких, молочных желез и предстательной железы.
б) Особенности лучевой диагностики метастазов опухоли в грудную клетку: 1. Рентгенография. При наличии злокачественных опухолей, которые могут метастазировать в легкие, на первом этапе диагностики обычно выполняют рентгенографию органов грудной клетки. Знание нормальной анатомии органов средостения и сравнение полученных данных с результатами предыдущих исследований облегчает раннее выявление увеличения лимфатических узлов, которое может быть обусловлено метастатическим процессом. Наличию метастазов могут соответствовать даже незначительно выраженные патологические изменения в костных структурах, плевральный выпот и утолщение плевры. 2. КТ и МРТ. Благодаря превосходному пространственному разрешению КТ является методом выбора для обнаружения и оценки узелков в легочной ткани. Однако во многих случаях небольшие узелки, выявленные при КТ у пациентов со злокачественными опухолями, характеризуются доброкачественной этиологией. КТ часто используется для обнаружения во внутригрудных лимфатических узлах и легочной ткани патологических изменений, которые могут быть вызваны метастатическим процессом. Возможность применения КТ для оценки злокачественных новообразований внелегочной локализации зависит от типа клеток опухоли и ее стадии. Часто КТ выполняют для выявления прогрессирования опухоли и оценки эффективности лечения, а также для планирования ее резекции или биопсии. КТ и МРТ являются методами выбора для оценки патологических образований в костных структурах и мягких тканях грудной стенки. В некоторых случаях детям и подросткам проводят МРТ, чтобы избежать излишнего облучения, однако применение данного метода ограничено вследствие более высокой стоимости, меньшего пространственного разрешения, высокой вероятности появления двигательных артефактов и невозможности достоверно подтвердить наличие кальцификатов. 3. ПЭТ/КТ. ФДГ-ПЭТ/КТ является методом выбора для стадирования множества злокачественных опухолей. Однако оценка с помощью данного метода небольших и медленно растущих метастазов в легких может быть затруднена из-за отсутствия в них достаточного уровня метаболической активности. Достоинством ПЭТ/КТ является возможность определить вероятность опухолевой этиологии увеличения лимфатических узлов, плеврального выпота, утолщения плевры и очагов в костных структурах. Во многих случаях данный метод позволяет обнаружить ранее не выявленные метастатические очаги и осуществить планирование биопсии. 4. Ультразвуковое исследование. УЗИ часто используется для оценки размеров и определения локализации плеврального выпота и позволяет выполнить пункцию плевральной полости с диагностической или терапевтической целью. Кроме того, под контролем данного метода часто выполняют биопсию поверхностных лимфатических узлов и патологических образований грудной стенки. 5. Видео урок признаки метастазов легких на рентгенограмме, КТ находится здесь. в) Список литературы: – Также рекомендуем “Примеры диагностики метастазов опухоли в грудную клетку” Редактор: Искандер Милевски. Дата публикации: 18.2.2019 Оглавление темы “Лучевая диагностика опухоли грудной клетки.”:
|
Источник