Метастазирование рака шейки матки происходит в лимфоузлы

Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
Клинические наблюдения показывают, что чаше всего метастазы при раке шейки матки обнаруживаются в следующих шести группах лимфатических узлов, являющихся для шейки матки регионарными: околошеечных (парацервикальных), околоматочных (параметральных), запирательпых, внутренних подвздошных, наружных подвздошных и общих подвздошных. Значительно реже наблюдается метастазирова-ние рака шейки матки в околоаортальные и паховые лимфатические узлы. Перечисленные группы узлов, в свою очередь, могут быть подразделены на три подгруппы: первичная (околошеечные и околоматочные), промежуточная (наружные и внутренние подвздошные, запирательные) и вторичная подгруппа (общие подвздошные, околоаортальные и паховые лимфатические узлы).
Существует два основных пути лимфогенного метастазирования при раке шейки матки. Первый путь: от околошеечных и околоматочных узлов к наружным подвздошным и запирательным, а затем к околоаортальным и значительно реже — паховым лимфатическим узлам. Второй основной путь: от околошеечных и околоматочных узлов к внутренним подвздошным, а затем к общим подвздошным и околоаортальным лимфатическим узлам. Распространение раковых клеток может происходить как по одному из этих путей, так и по обоим, а также только с одной стороны или с обеих сторон одновременно (Papadia, 1958).
Общность лимфатической и венозной системы шейки матки и влагалища, а также тесный контакт между этими органами является анатомическим обоснованием нередкого распространения карциномы шейки матки на стенки влагалища.
Согласно клиническим данным, при раке шейки матки сначала поражаются внутренние подвздошные и подвздошные (общие и наружные), а затем околоаортальные лимфатические узлы; при раке тела матки в первую очередь поражаются околоаортальные и паховые лимфатические узлы; метастазирование при раке шейки матки происходит быстрее, чем при раке тела матки.
Лимфограмма. Глубокие лимфатические сосуды и узлы нижней конечности (а) и таза (б)
Лимфатическая система яичников
Лимфатические сосуды яичника на поверхности органа представлены в виде грубой сети. В воротах и в брыжейке яичника отводящие лимфатические сосуды образуют богатое подъяичниковое сплетение (plexus subovaricus); по выходящим из него 2—3 лимфатическим стволам лимфа оттекает в общие для яичника, тела матки и маточной трубы лимфатические узлы, расположенные по ходу яичниковых сосудов (nodi lymphatici ovarici) и далее — в регионарные лимфатические узлы; последние расположены преимущественно: слева— по левой полуокружности брюшной аорты, справа — по передней поверхности нижней полой вены.
Взаимоотношения лимфатических сосудов дна матки, яичников и маточной трубы также самые тесные. Отводящие лимфатические сосуды всех трех органов сливаются в упоминавшееся выше общее для них подъничниковое сплетение. Отток лимфы из матки, яичника и маточной трубы происходит в околоаортальные лимфатические узлы, в которые впадают также лимфатические сосуды и от органов брюшной полоста (Д. А. Жданов, 1952). Существует тесная связь путей оттока лимфы матки, мочевого пузыря и прямой кишки.
Хирургическая анатомия лимфатической системы матки имеет практическое значение и в связи с использованием в клинике метода предоперационного (прижизненного) окрашивания лимфатических узлов, например при операции Вертгейма (Е. В. Антипова, 1963; М. Марков, 1960).
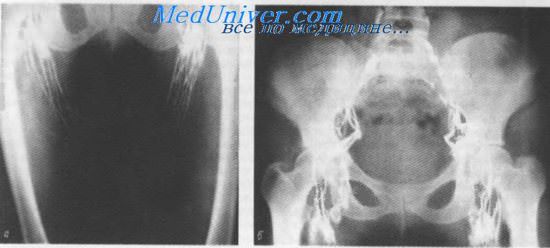
Обнаружение метастазов в лимфатических узлах таза затруднено из-за огромного числа вариантов нормы; тем не менее, применение метода лимфографии перед операцией и во время последней имеет много преимуществ в связи с реальной возможностью более полного осуществления лимфаденэктомии. Методом лимфографии, выполнявшейся, в частности, после операции Вертгейма, было установлено, что в зоне иссечения лимфатических узлов последние контрастируются в тех случаях, когда удаление узлов было неполным, так как возможна частичная их регенерация. При тщательном же удалении лимфатических сосудов и узлов на большом протяжении последние не восстанавливаются и на лимфотраммах не обнаруживаются.
Восстановленные лимфатические узлы не достигают исходного состояния: они уменьшены в размерах, полигональны по форме и менее контрастны.
Лимфатические сосуды после операции Вертгейма теряют прямолинейность хода, образуют между собой многочисленные связи, не имеют четкообразных утолщений, становятся более извилистыми и чрезвычайно узкими. Ниже места резецированных лимфатических узлов и сосудов (паховая область, бедро) примерно в половине случаев образуется широкая сеть коллатералей, направляющихся к лимфатическим сосудам противоположной стороны. Основные лимфатические коллекторы бедра подвергаются редукции и деформации.
– Также рекомендуем “Расширенная абдоминальная экстирпация матки.”
Оглавление темы “Операции в гинекологии.”:
1. Хирургическое лечение трубного бесплодия
2. Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
3. Операция пересадки яичника в полость матки. Лимфатическая система матки.
4. Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
5. Расширенная абдоминальная экстирпация матки.
6. Основные этапы расширенной абдоминальной экстирпация матки.
7. Мочеточник. Хирургическая анатомия женского мочеточника.
8. Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
9. Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.
10. Операции при недержании мочи. Операция прямой мышечной пластики сфинктера мочевого пузыря.
Источник
Стадии рака шейки матки и пути его метастазирования
Стандартные скрининговые исследования мазков по Папаниколау дают возможность получить информацию о наличии в шейке матки предраковых изменений. Совокупность этих изменений, известная под названием цервикальная интраэпителиальная неоплазия (CIN), в дальнейшем может быть классифицирована в зависимости от характера гистологических аномалий.
К числу наиболее опасных прединвазивных изменений интраэпителиальной природы принадлежит карцинома in situ (CIN III). Если не принимать никаких мер, то эти изменения большей частью (вероятно в 30-40% случаев) дают начало настоящим инвазивным карциномам.
К числу наиболее распространенных инвазивных изменений относится чешуйчатая карцинома (85% случаев). Под микроскопом эта опухоль выглядит в виде плоских листочков, собранных в структуры, напоминающие птичьи гнезда и расположенные в цервикальной строме. Аденокарциномы обнаруживаются в 5-10% случаев.
К числу прочих относятся более редкие смешанные аденосквамозные опухоли, аденоакантомы, мелкоклеточные раки и саркомы. Большинство аденокарцином развиваются в эндоцервикальном канале.

Основные пути распространения опухоли предсказуемы и составляют основу постадийной классификации тяжести заболевания. Опухоль распространяется за счет роста и по лимфатическим узлам гораздо быстрее, чем гематогенным путем.
Наиболее важные пути прямого распространения включают расположенный ниже свод влагалища (при этом часто опухоль распространяется за видимые границы) и направление вбок от парацервикальных тканей на параметрий, что приводит к растяжению боковой стенки таза. Распространение опухоли с участием лимфатической системы происходит через парацервикальные лимфатические пути, на тазовую и парааортальную их группу, которая идет в том же направлении, что и основные лимфатические сосуды.
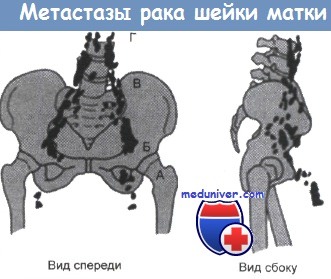
Лимфатическая система шейки матки.
Обычно при цервикальной карциноме наблюдается следующая последовательность поражения лимфатических узлов:
(А) обтураторные узлы;
(Б) внутренние внешние и общие подвздошные узлы;
(В) боковые крестцовые узлы;
(Г) парааортальные узлы.
Существует высокий риск распространения опухоли по лимфатическим узлам даже у пациенток с локализованной опухолью. Такое «раннее»» распространение опухоли, включающее лимфатические узлы, обнаруживается у 20% обследованных. Метастазы гематогенного генеза обнаруживаются в легких, печени и в костях. Последние встречаются редко, и, главным образом, обусловлены локальным распространением опухоли.
Оценка стадии заболевания существенна для прогнозирования его протекания, а также позволяет сопоставлять результаты, полученные в различных клиниках при применении различных методов лечения. Общепринятой является система классификации стадий заболевания, разработанная Международной федерацией акушеров и гинекологов (FIGO).
Оценка по системе TNM в данном случае менее предпочтительна. Установление стадии заболевания основано на результатах кольпоскопии, общего осмотра пациентки, данных пальпирования, анализа соскобов и биоптатов, а также по результатам рентгенографического исследования грудной клетки и компьютерной томографии (КТ) или магнитно-резонансного сканирования (MRI). Кольпоскопия является обязательной процедурой, дающей возможность диагносцировать раковые заболевания в стадии 0 и Iа.
При других методах обследования эти начальные стадии развития рака обнаружить не удается. Если возможно, кольпоскопию проводят под анестезией. Следование всем критериям оценки дает прекрасно воспроизводящиеся результаты. На более поздних стадиях заболевания увеличивается частота осложнений в виде метастазов в лимфатические узлы. Эти осложнения встречаются почти у 20% пациенток в стадии заболевания Ib и более чем у 60% в стадии III.
– Также рекомендуем “Клиника и диагностика рака шейки матки”
Оглавление темы “Опухоли женской половой системы”:
- Карцинома (рак) прямой кишки – клиника, диагностика, лечение
- Частота опухолей женской половой системы
- Карцинома (рак) шейки матки – частота, причины
- Стадии рака шейки матки и пути его метастазирования
- Клиника и диагностика рака шейки матки
- Выбор метода лечения рака шейки матки в зависимости от стадии
- Лучевая терапия рака шейки матки
- Прогноз при раке шейки матки
- Рак шейки матки при беременности – прогноз, выбор тактики лечения
- Карцинома матки (рак матки) – частота, причины
Источник
Рак матки с метастазами — это рак 4 стадии. Но не всякий рак матки 4 стадии — это рак с отдаленными метастазами. Выделяют две подстадии, в зависимости от того, насколько сильно опухоль успела распространиться в организме:
- IVA: опухоль проросла в мочевой пузырь или прямую кишку.
- IVB: раковые клетки распространились в лимфатические узлы, которые находятся далеко от матки, имеются отдаленные метастазы, чаще всего в сальнике, костях, легких, печени.
Почему метастазирует рак матки?
Зачастую рак матки диагностируют, пока еще он находится в пределах органа, то есть процесс носит локальный характер. При этом прогноз относительно хороший, можно рассчитывать на ремиссию. Но у некоторых женщин опухоль диагностируют изначально на 4 стадии. Опухоль может рецидивировать в виде метастазов спустя некоторое время после того, как проведено лечение.
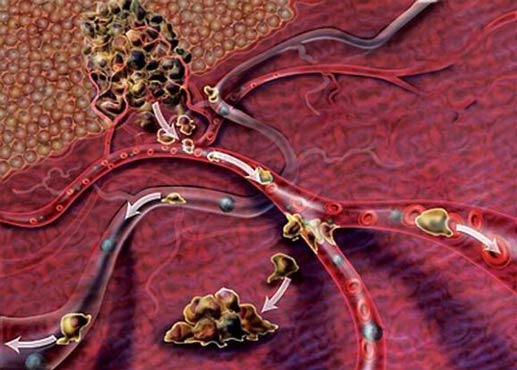
Процесс метастазирования достаточно сложен и не до конца изучен. Некоторые опухолевые клетки отрываются от первичного очага и проникают в кровеносный или лимфатический сосуд. В дальнейшем они мигрируют по организму с током лимфы или крови. Попадая в мелкий сосуд какого-либо органа, раковая клетка буквально застревает в нем и проникает в окружающие ткани. Там она может долго находиться в «спящем» состоянии, а затем, когда наступают благоприятные условия, начинает активно размножаться и дает начало вторичному очагу.
Многие онкологические пациенты погибают именно от метастазов. Проблема в том, что зачастую вторичных очагов много, многие из них настолько малы, что их не удается обнаружить. Уничтожить их очень сложно. Поэтому на поздних стадиях лечение носит преимущественно паллиативный характер. Врач старается замедлить рост опухоли, улучшить состояние пациента и продлить его жизнь.
Какими симптомами проявляется рак матки с метастазами?
Основные симптомы рака матки: аномальные выделения из влагалища, зачастую кровянистого характера, влагалищные кровотечения, не связанные с месячными, в постменопаузе, боль в низу живота и в области таза, болезненность во время мочеиспусканий и половых актов.
На стадии IVA присоединяются симптомы, связанные с поражением прямой кишки и мочевого пузыря: примеси крови в моче, частые, болезненные, затрудненные мочеиспускания, диарея, запоры, примесь крови в стуле, черный дегтеобразный стул.
На стадии IVB появляются симптомы, связанные с метастазами:
- При поражении костей: боли в костях, патологические переломы (возникают от небольшого воздействия).
- При поражении легких: упорный хронический кашель, одышка, боли в грудной клетке, примесь крови в мокроте.
- При поражении печени: желтуха, кожный зуд, боль под правым ребром.
Нарастает слабость, повышенная утомляемость, снижение аппетита, женщина сильно теряет вес. У некоторых больных из-за поражения печени развивается асцит — в брюшной полости скапливается жидкость.
Методы диагностики
Для того чтобы обнаружить метастазы при раке тела матки, применяют следующие методы диагностики:
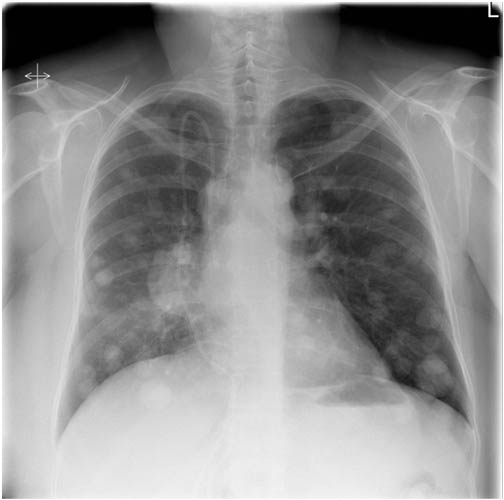
- Рентгенография грудной клетки. Быстрое, несложное и информативное исследование, которое помогает обнаружить вторичные очаги в легких.
- Компьютерная томография. Не используется для диагностики самого рака матки, но помогает выявить вторичные очаги в других органах, диагностировать рецидив.
- Магнитно-резонансная томография. Этот метод диагностики особенно полезен при поиске метастазов в головном и спинном мозге, лимфатических узлах.
- ПЭТ-сканирование. Во время этого исследования в организм вводят радиофармпрепарат, который накапливается в опухолевых клетках и делает их видимыми на снимках, выполненных специальным аппаратом.
- Цистоскопия и ректоскопия — эндоскопические исследования мочевого пузыря и прямой кишки. Их назначают, когда есть подозрение, что опухоль распространилась на эти органы.
Лечение рака матки с метастазами
Лечение зависит от того, как много метастазов, где они находятся, насколько велики, от симптомов, общего состояния женщины, сопутствующих заболеваний, возраста. С пациенткой работает команда врачей-специалистов, в которую могут входить: онколог-хирург, онколог-гинеколог, химиотерапевт, врач лучевой терапии, психоонколог и др.
Хирургическое лечение
Наиболее благоприятной считается ситуация, когда обнаружены метастазы только в лимфатических узлах брюшной полости. Такой рак можно попробовать удалить. В большинстве же случаев при раке матки 4 стадии радикальная операция невозможна. Но иногда целесообразно паллиативное вмешательство, во время которого хирург старается удалить как можно больше опухолевой ткани. В дальнейшем это помогает повысить эффективность химиотерапии и лучевой терапии. Исследования показали, что есть связь между объемом удаленной опухоли и показателями выживаемости женщин после операции. Кроме того, операция помогает предотвратить сильные кровотечения из-за опухоли.
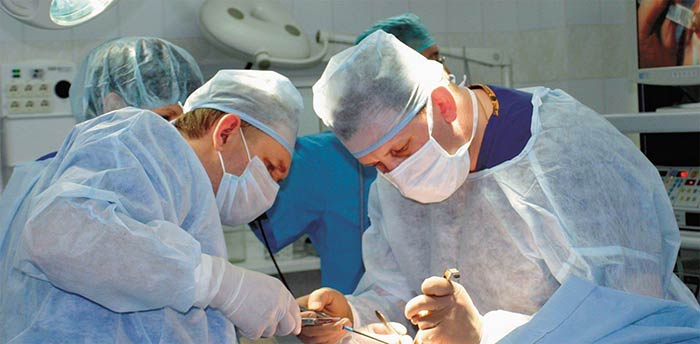
Однако хирургическое вмешательство при раке матки 4 стадии достаточно сложное и несет риск серьезных осложнений, его могут перенести не все женщины. Поэтому врач должен взвесить все за и против, оценить возможные преимущества и риски.
Лучевая терапия
Лучевая терапия помогает уменьшить симптомы и повысить выживаемость. Используют разные виды облучения:
- Из внешнего источника. Это классическая лучевая терапия.
- Брахитерапия, когда источник излучения помещают прямо в матку. Существуют два вида брахитерапии при раке матки:
- LDR: источник излучения помещают в матку на 1–4 дня. Все это время женщина должна находиться в неподвижном положении, чтобы пучок лучей не смещался и точно попадал на опухоль.
- HDR: используют излучение более высокой интенсивности, но его источник помещают в матку примерно на час. Процедуру повторяют, как минимум, три раза, еженедельно или ежедневно.
Гормональная терапия
Гормональная терапия эффективна лишь в случаях, когда на поверхности раковых клеток есть рецепторы к гормонам — эстрогенам и прогестерону. Она действует лучше всего при небольшом количестве метастазов, если не поражены легкие и печень. Применяют прогестины, тамоксифен, изучается эффективность ингибиторов ароматазы. Гормональная терапия эффективна при запущенном, рецидивировавшем раке матки.
Химиотерапия
Обычно при раке матки с метастазами применяют химиопрепарат доксорубицин в сочетании с паклитакселом или препаратами платины (цисплатин, карбоплатин).
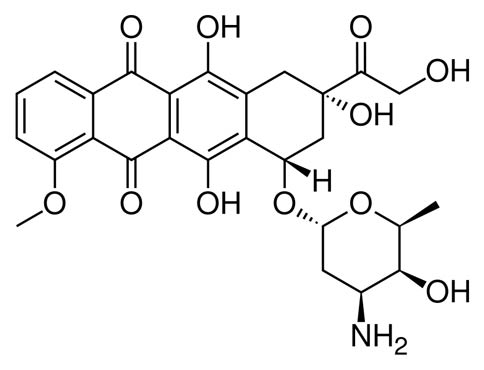
Иногда используют комбинации цисплатина, ифосфамида и паклитаксела. В настоящее время продолжаются клинические исследования, направленные на поиск оптимальных сочетаний препаратов в тех или иных случаях.
Поддерживающая терапия
Лечение рака матки с метастазами должно быть направлено не только на борьбу с самой опухолью, но и на повышение качества жизни пациента. Для этого используют поддерживающую терапию. Она помогает справиться с мучительными симптомами, побочными эффектами препаратов. Женщины лучше переносят химиотерапию, лучевую терапию, это помогает проводить более активное противоопухолевое лечение и увеличить продолжительность жизни.
Прогноз выживаемости
Пятилетняя выживаемость при раке матки на стадии IVA составляет 17%, при стадии IVB — 15%. В настоящее время методы лечения продолжают совершенствоваться, и, возможно, в будущем эти показатели удастся улучшить.
Источник
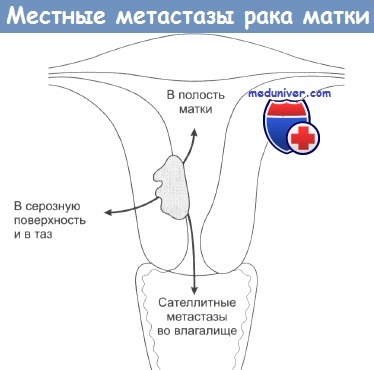
Стадии рака матки (эндометрия) и пути его метастазированияНаиболее распространенной опухолью тела матки является карцинома эндометрия, которая составляет 95% от всех его новообразований. Следующая большая группа представлена аденоакантомой, которая является аденокарциномой, пронизанной сквамозными метапластическими участками доброкачественной ткани. Также встречаются мезодермальные опухоли смешанного типа, аденосквамозные карциномы и саркомы мягких тканей (в основном, лейомиосаркома), происходщие из мышц стенки органа. Гистологически различают три степени дифференцировки клеток опухолей. Наиболее часто встречается хорошо дифференцированная аденокарцинома (I степень). Наблюдается поражение лимфатических узлов, главным образом расположенных в области таза, особенно во внешнем и общем подвздошном участках. При этом затрагиваются перицервикальные и обтураторные узлы. От узлов общей подвздошной области опухоль может распространяться на парааортальные узлы. Хорошо известно явление дистантного распространения опухоли по лимфатическим узлам, о котором говорят — «опухоль стрельнула». При этом происходит метастазирование парааортальных узлов в обход тазовых. Также наблюдается метастазирование в паховые лимфоузлы. К признакам, позволяющим прогнозировать поражаемость лимфоузлов, относятся степень дифференцировки клеток опухоли и степень ее инвазивности. Как можно видеть, образование метастазов в локальные лимфоузлы характерно как для карциномы эндометрия, так и для рака шейки матки.
Поскольку степень дифференцировки опухоли, ее инвазивность, поражение лимфоузлов, и вероятность возникновения локальных рецидивов связаны между собой, трудно оценить роль каждой из этих составляющих в формировании прогноза заболевания. В современной системе оценки стадий болезни не учитывается степень дифференцировки опухоли. Важным является наличие инвазивного процесса в миометрии, поскольку его глубина непосредственно связана с рецидивированием опухоли. У пациенток с поверхностной инвазией опухоли частота возникновения рецидивов составляет менее 10%, а при более глубокой инвазии рецидивы возникают уже примерно в 25% случаев. Также наблюдается распространение опухоли на шейку матки и на область влагалища, хотя вагинальное метастазирование происходит достаточно редко. Такие метастазы называются «сателлитными», поскольку они возникают не непосредственно от опухоли. «Сателлитные» метастазы наблюдаются у пациенток с рецидивами опухоли, главным образом у тех, кто не подвергался лучевой терапии. Отмечается распространение опухоли на другие органы и структуры таза, такие как широкие связки матки, фаллопиевы трубы и яичники. Для рака матки метастазы гематогенной природы нехарактерны, хотя и встречаются чаще, чем при цервикальной карциноме. Поражение брюшины, легочные метастазы и образование асцита свидетельствуют о поздних стадиях заболевания. По мере увеличения продолжительности жизни пациенток у них чаще наблюдаются поздние метастазы по па-рааортальным узлам, в легкие, кости и в надключичные лимфоузлы.
Пути распространения опухоли и система оценки стадий заболевания суммированы на рисунке и в таблице. В 1988 г. была формализована система оценки стадий болезни, разработанная FIGO на основе клинических, хирургических, патолого-анатомических и гистологических критериев. У большей части пациенток с карциномой эндометрия опухоль имеет локальный характер, допускающий излечение хирургическим методом. Наиболее часто при обследовании диагносцируются опухоли в стадиях Iа и Ib. Особенно важную информацию, недоступную при использовании других методов, получают при лапаротомии. Часто ее результаты оказываются решающими при отборе контингента, нуждающегося в дополнительном лечении. Саркомы матки встречаются реже, чем аденокарциномы. Эта группа опухолей разнородна по гистологическим показателям и по сравнению с карциномой эндометрия с большим трудом поддается лечению. Предложено использовать несколько прогностических факторов, такие как высокий митотический индекс, степень и стадия развития опухоли, обнаруженные при осмотре, а также степень вовлеченности в патологический процесс лимфатической системы. Клинически основным настораживающим симптомом являются кровотечения, наблюдающиеся в постменопаузе. Даже если они незначительные, это свидетельствует о неоходимости выскабливания. У 20% женщин опухоль обнаруживается в период перименопаузы, поэтому следует обращать внимание на кровотечения, возникающие между менструациями. Опухоль матки диагносцируется примерно у 5% женщин в возрасте до 40 лет. Прочие симптомы, такие как боли и вагинальные выделения, проявляются реже и свидетельствуют о более поздних стадиях развития заболевания. При обычном клиническом обследовании может наблюдаться увеличение размеров матки. Таких пациенток необходимо возможно быстрее направлять на специализированное обследование. Диагноз ставится на основании исследования соскобов. При дифференциальной диагностике необходимо учитывать наличие других заболеваний, также вызывающих кровотечения, наиболее вероятным из которых может быть атрофический вагинит. – Также рекомендуем “Методы лечения рака матки (эндометрия) и их эффективность” Оглавление темы “Онкогинекология”:
|
Источник