Метастаз папиллярного рака в лимфоузле

Метастазы — это вторичные опухолевые образования, которые возникают в результате рассеивания злокачественных клеток из первичных очагов. Они могут распространяться по всему организму, поражая практически любой орган. Однако в подавляющем большинстве случаев первые метастазы обнаруживаются в лимфоузлах.
Причины метастазирования в лимфоузлы
Механизмы возникновения метастазов до конца не ясны. Известно, что в данном процессе играет роль активация у злокачественных клеток способности к миграции и структурная перестройка кровеносных и лимфатических сосудов, питающих и окружающих опухоль — в них отсутствует базальная мембрана и перициты. Некоторые капилляры даже образованы непосредственно опухолевыми клетками. Таким образом, злокачественные клетки попадают в лимфатические сосуды и по ним достигают ближайших лимфатических узлов.
Способность рака к метастазированию определяется несколькими факторами:
- Степенью злокачественности рака. Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать.
- Гистологическим типом опухоли. Чаще всего лимфогенным путем метастазируют карциномы — злокачественные новообразования, происходящие из эпителиальной ткани.
- Возрастом пациента. У молодых людей метастазы при одних и тех же опухолях в среднем появляются раньше, чем у людей пожилого возраста. Это связывают с особенностями кровообращения и активностью иммунной системы.
Ускорить процесс метастазирования могут тепловые процедуры и физиопроцедуры на область локализации новообразования, а также несоблюдение правил абластики при удалении опухоли. Последний момент очень важен при хирургическом лечении рака, поэтому онкологические операции должны выполняться в специализированных стационарах, в которых есть определенные условия для проведения подобных вмешательств и квалифицированный персонал.
Пути распространения
Сначала поражаются регионарные лимфоузлы, т. е. те, которые расположены ближе всего к первичному опухолевому очагу. На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь до другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какие виды рака указывает наличие метастазов в лимфоузлах
Как мы уже говорили, в лимфоузлы чаще всего метастазируют опухоли эпителиального происхождения, т. е. карцинома. Саркомы (злокачественные опухоли из соединительной ткани) чаще метастазируют гематогенным путем, т. е. с током крови. Однако и лимфогенный путь также имеет место быть.
Также лимфоузлы поражаются при лейкозах (раке крови) и лимфомах (рак лимфатической системы). В последнем случае количество групп пораженных лимфоузлов играет решающее значение для определения стадии заболевания.
Для определения вида опухоли потребуется гистологическое исследование измененных узлов. Только после этого можно говорить об определенном диагнозе. Но бывают случаи, когда имеются метастазы, в том числе и множественные, но первичный очаг выявить не удается даже с использованием самых современных методов исследования. В этом случае диагноз так и звучит — метастатическое поражение из невыясненного первичного источника.
Как проявляются метастазы в лимфоузлах
Главным клиническим симптомом метастатического поражения лимфоузлов является их увеличение. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфоаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию и безболезненны на ощупь.
Если происходит увеличение глубоко расположенных лимфоузлов, они могут сдавливать внутренние органы, нарушать их работу и вызывать боль. Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование регионарных и отдаленных лимфатических узлов. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфоангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Как лечат метастазы в лимфоузлах
Тактика лечения метастазов выбирается индивидуально, с учетом следующих аспектов:
- Органная принадлежность новообразования и ее гистологический вариант.
- Молекулярно-генетические особенности рака.
- Чувствительность к тому или иному методу лечения.
- Количество метастазов, их локализация и размеры.
- Общее состояние больного.
В качестве лечения могут применяться как стандартные противоопухолевые методы, так и самые современные разработки:
- Химиотерапия.
- Радиотерапия.
- Хирургические лечение.
- Таргетная терапия.
- Иммунотерапия.
- Гормонотерапия.
Хирургическое удаление лимфатических узлов называется лимфаденэктомией. Такие операции могут проводиться превентивно, при первичном удалении опухоли с высоким риском распространения по лимфатической системе, например, при раке яичников. В других случаях лимфоузлы удаляются после подтверждения их метастатического поражения. Например, проводят биопсию сторожевого лимфоузла, и если результат положительный, проводят лимфаденэктомию.
Другим методом борьбы с метастазами является химиотерапия. Она оказывает системное влияние на организм и повсеместно уничтожает раковые клетки, даже в случае микрометастазов, которые невозможно диагностировать имеющимися на сегодняшний день методами исследования. Химиотерапия может быть назначена как самостоятельное лечение, так и в дополнение хирургическим операциям или лучевой терапии.
Следует отметить, что опухоль представляет собой гетерогенную группу клеток с мутациями различного типа. Химиопрепараты уничтожают их основную массу, но какая-то часть из них выживает и приобретает устойчивость к терапии первой линии. Из-за этого развивается рецидив или прогрессирование заболевания. В таком случае переходят к терапии второй и последующих линий, которые помимо цитостатиков могут содержать таргетные препараты (моноклональные антитела) и др. Они более прицельно действуют на молекулярные механизмы онкогенеза и если не приводят к выздоровлению, то на какое-то время сдерживают прогрессирование опухоли.
Некоторые злокачественные новообразования чувствительны к действию гормонов, которые в свою очередь стимулируют их рост и размножение. Если подавить этот механизм, опухоль не сможет активно развиваться, что на некоторое время сдержит ее рост. К таким новообразованиями относятся многие виды рака молочной железы. Проведение антигормональной терапии хоть и не излечивает больных, но продляет им жизнь на годы, а в некоторых случаях даже на десятки лет.
Лучевая терапия назначается для удаления метастазов радиочувствительных опухолей. В некоторых случаях она может заменять хирургические операции без ухудшения качества лечения и соответственно прогноза заболевания.
Профилактика
Для рака с высоким риском лимфогенного метастазирования обязательно проводятся профилактические мероприятия. В одних случаях требуется превентивное удаление лимфоузлов, даже если нет данных за их поражение. В других — проводят их облучение. Также в большом количестве случаев назначается химиотерапия, которая призвана в максимальном объеме уничтожить распространившиеся по организму раковые клетки.
Если говорить о профилактике возникновения метастазов в лимфоузлах, то стоит отметить, что практически любая злокачественная опухоль рано или поздно метастазирует. Обнаружив у себя новообразование, необходимо незамедлительно обратиться за специальной помощью, а не заниматься самолечением, которое может лишь усугубить ситуацию и ухудшить прогноз.
Источник
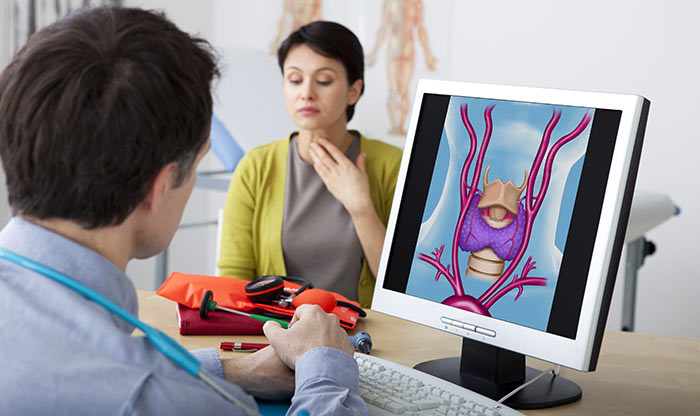
Папиллярный рак получил свое название из-за особого строения опухоли — она образует сосочковые структуры, в которых имеются соединительнотканные стержни, пронизанные кровеносными и лимфатическими сосудами мелкого калибра. При этом часто зоны папиллярных образований чередуются с зонами солидного или фолликулярного строения. В подавляющем большинстве случаев папиллярный рак поражает щитовидную железу. Реже папиллярные злокачественные новообразования возникают в почках, органах ЖКТ, молочной железе и яичниках.
Причины возникновения папиллярного рака
Причины возникновения папиллярного рака сложны и многогранны. При этом для разных органов могут быть разные факторы риска. Например, к развитию папиллярного рака щитовидной железы приводят следующие факторы:
- Хроническое воздействие на орган тиреотропного гормона в высоких дозах. Такие состояния наблюдаются при хронических гипертиреозах и при тиреотоксикозе.
- Воздействие ионизирующего излучения, в том числе радиоактивных изотопов йода.
- Наличие доброкачественных новообразований щитовидной железы.
- Дефицит йода.
- Наследственные синдромы — синдром Карни, Каудена, МЭН и др.
Для новообразований других органов может быть своя специфика. Например, папиллярный рак желудка может возникать на фоне полипов, язвенной болезни, инфицирования хеликобактером и др. Рак яичников и молочной железы часто имеет гормональнозависимую природу, при этом новообразования чаще встречаются у нерожавших женщин. Практически для всех локализаций большую роль играют химические канцерогены, курение, неблагоприятная экологическая обстановка, несбалансированное и избыточное питание.
Классификация
Папиллярный рак классифицируют в зависимости от его гистологического варианта, места первичной локализации и стадии заболевания. Ключевое значение имеет первично пораженный орган, поскольку именно от этого будет зависеть гистологический вариант новообразования и прогноз его течения. Что касается стадии заболевания, то здесь учитывается размер опухоли, инвазия в соседние ткани, наличие метастазов в лимфоузлы и отдаленные органы. В целом для каждого органа определены параметры установления стадии рака по системе ТNM (опухоль, лимфогенные и гематогенные метастазы).
Локализация папиллярного рака
Чаще всего папиллярный рак локализуется в щитовидной железе. В других органах он встречается значительно реже. В целом папиллярные новообразования могут развиваться в следующих органах:
- Молочная железа.
- Почки.
- Яичники.
- Кожа.
- Желудок.
- Поджелудочная железа.
Поскольку в подавляющем большинстве случаев локализацией папиллярного рака является именно щитовидная железа, в данной статье рассмотрим данную нозологию.
Симптомы папиллярного рака
На ранних этапах папиллярный рак щитовидной железы не вызывает никаких симптомов. В более позднем периоде могут возникать некоторые признаки, но они неспецифичны и часто присутствуют при других заболеваниях эндокринной системы:
- Наличие узловых образований в органе. Узлы в щитовидной железе еще не являются критерием постановки диагноза, поскольку часто они являются доброкачественными. А вот что должно насторожить, так это возникновение узлов у молодых людей в возрасте до 20 лет, поскольку в этой возрастной группе доброкачественные узловые гиперплазии встречаются редко.
- Лимфаденопатия шейных лимфоузлов (увеличение лимфоузлов). Это также неспецифический признак, поскольку может быть симптомом инфекций верхних дыхательных путей или лимфом.
- Симптомы гипертиреоза: нестабильность настроения, снижение веса, учащенное сердцебиение, повышение аппетита, потливость, слабость и др.
- На распространенных стадиях, когда опухоль выходит за пределы органа, может меняться конфигурация шеи, ее объемы и контуры. Некоторые больные могут отмечать необычные ощущения, например, першение, комок в горле, изменение голоса, затруднение глотания, боль в горле и др.
Все эти симптомы могут быть и при других заболеваниях, поэтому для подтверждения диагноза требуется специальное обследование.
Диагностика папиллярного рака
Для диагностики папиллярного рака применяется ряд специальных тестов:
- Ультразвуковое исследование щитовидной железы. При папиллярном раке будут обнаруживаться узловые новообразования. Заподозрить их злокачественную природу можно по нечеткому контуру и размытым краям.
- Биопсия обнаруженных новообразований. Как правило, для диагностики папиллярного рака используется тонкоигольная аспирационная биопсия, с помощью которой пунктируют узловые новообразования и аспирируют их содержимое. Полученный материал направляется в лабораторию для цитологического исследования. Увеличенные лимфатические узлы также пунктируют. Чтобы результат был максимально достоверным, материал берут из нескольких точек. Если лаборатория выдает неопределенный результат, исследование следует повторить.
- Радиоизотопное сканирование. Это исследование позволяет максимально точно определить объем опухолевой ткани и обнаружить метастазы при их наличии.
- Лабораторные анализы. Всем пациентам, при подозрении на папиллярный рак, назначают анализ на тиреоидные гормоны, а также на тиреоглобулин. При успешном лечении его уровень снижается, а при развитии рецидива или прогрессировании заболевания опять начинает нарастать.
Лечение папиллярного рака
Ключевым моментом в лечении папиллярного рака щитовидной железы является хирургическая операция. Как правило, проводится тотальное удаление органа вместе с капсулой. Также выполняется шейная диссекция, которая подразумевает удаление жировой клетчатки лимфатических узлов. Если рак распространился на окружающие ткани и органы, по возможности проводится их резекция.
Следующим этапом лечения папиллярного рака является радиойодтерапия. Ее суть заключается в следующем — пациент принимает радиоактивный йод, который избирательно аккумулируется в клетках щитовидной железы, в том числе и злокачественных. Это приводит к их локальному облучению и гибели. Перед тем как начинать такую терапию, искусственно создают дефицит йода в организме. Для этого отменяют прием заместительной гормональной тиреоидной терапии на несколько недель и исключают из рациона продукты, богатые йодом (йодированная соль, морепродукты и др).

Кроме того, крайне не рекомендуется в это время проходить компьютерную томографию с контрастированием, поскольку в контрасте содержится йод. На момент начала радиотерапии уровень ТТГ должен превышать 30 мЕд/л. Лечение проводится курсами до полного исчезновения очагов накопления йода и снижения ТГ до 2 нг/л и менее.
И, наконец, заключительным этапом лечения является гормональная терапия. Поскольку при операции полностью удаляется щитовидная железа, продуцировать тиреоидные гормоны просто нечему, и у человека развивается тяжелый гипотиреоз. Чтобы его компенсировать, назначается искусственный гормон, аналогичный тироксину — L-тироксин. Однако его назначают в дозировках, значительно превышающих заместительные уровни гормона. Это необходимо для подавления гормона гипофиза, который стимулирует ткань щитовидной железы, и в том числе злокачественные клетки. Уровень L-тироксина подбирается таким образом, чтобы ТТГ было в пределах 0,05-01 мЕд/л.
Прогноз при папиллярном раке щитовидной железы
Прогноз при папиллярном раке щитовидной железы благоприятный, поскольку эта опухоль является высокодифференцированной. Более чем у 95% пациентов удается добиться полного выздоровления. Однако они вынуждены будут пожизненно принимать искусственный тироксин.
Профилактика папиллярного рака
Профилактика папиллярного рака заключается в следующих мероприятиях:
- Восполнение дефицита йода для людей, проживающих в эндемичный районах. Для этого подходит йодированная соль, увеличение в рационе количества морепродуктов, применение специальных препаратов.
- Своевременное лечение заболеваний щитовидной железы.
- Динамический контроль пациентов из группы риска — лица, проживающие в эндемичной по йод-дефициту районах, лица с обнаруженными узлами в щитовидной железе, пациенты, подвергавшиеся облучению.
Осложнения папиллярного рака щитовидной железы
Осложнения при раке щитовидной железы могут быть связаны с действием опухоли и с лечением заболевания. При прорастании новообразования за пределы органа может происходить поражение органов шеи и головы. При этом отмечается выраженная боль и неврологическая симптоматика. При прорастании в крупные кровеносные сосуды может возникнуть тяжелое кровотечение. Если объем опухоли большой, она может сдавливать пищевод и даже трахею, приводя к нарушению дыхания и прохождению пищевого комка.
Что касается лечения, то как мы уже говорили, удаление щитовидной железы приводит к тяжелому гипотиреозу, который при отсутствии лечения может привести к инвалидизации больного и даже его гибели. Поэтому очень важно принимать L-тироксин.
Источник
Рак щитовидной железы и метастазы

Метастазы при раке щитовидной железы могут атаковать любой другой орган человека, однако чаще всего онкология дает метастазы в органы расположенные в непосредственной близости, лимфатические сосуды.
Рак этой важной эндокринной железы может прогрессировать по нескольким типам, и каждый из них имеет собственный вариант развития.
При этом онкология щитовидки характеризуется четырьмя степенями, стадии определяющие злокачественный процесс зависят от объема опухоли и от ее метастазирования.
Обычно вторичные очаги (метастазы рака щитовидной железы) появляются на 2 стадии недуга, а последующие стадии сопровождаются поражением сразу нескольких органов.
Что собой представляют раковые метастазы? Это клетки новообразования, которые отделились от первичного образования, внедрились в другой орган и дали толчок для начала развития новой опухоли.
Клетки злокачественного образования могут разноситься по организму при помощи тока крови или лимфы.
Виды онкологии
Рак ЩЖ делят на 4 вида:
- Папиллярный. Пик развития этого рака приходится на возраст 30-40 лет. Почти в половине случаев этот вид рака метастазирует в региональные лимфоузлы и в легкие. Для данного вида патологии характерно более легкое течение во взрослом возрасте, у детей этот процесс более тяжелый.
- Медуллярный. Это самый агрессивный рак, который дает метастазы в трахею, лимфоузлы и в мышечную ткань.
- Фолликулярный. Этот вид рака чаще диагностируется у людей после 50 лет, злокачественный процесс развивается медленно. Он дает злокачественные метастазы в большинстве случаев в шейные лимфоузлы, в некоторых случаях (редко) метастазы обнаруживаются в костях, бронхолегочной системе или в других органах.
- Анапластический. Ему чаще всего предшествует зоб, в большинстве случаев этот вид рака поражает пожилых людей. Опухоль может дать метастазы в органы, расположенные в непосредственной близости к щитовидке.
При карциноме опухоль может метастазировать в любой орган, независимо от того как далеко он расположен от первичного очага злокачественного образования. При раке щитовидки метастазы делятся на умеренно и высоко опасные. В первом случае опухоль метастазирует в региональные лимфатические узлы, а во втором поражаются любые отдаленные органы.
Симптоматические проявления
На начальных стадиях патологическое образование в щитовидной железе никак сея не проявляет. Если рак возник на фоне новообразования доброкачественного порядка, которое длительное время имело место в организме, то первым симптомом является быстрый рост имеющегося образования, а также его уплотнение и бугристость.
Прогрессирование опухоли проявляется в осиплости голоса, одышке, нарушения процесса глотания, затруднения дыхания.
Так как на стороне злокачественного образования часто увеличиваются лимфатические региональные узлы, это тоже можно считать одним из ранних симптомов рака.
В любом случае самостоятельно диагностировать злокачественный процесс невозможно, поэтому при возникновении подозрительных симптомов необходимо срочно обращаться к специалисту и начинать лечение.
Как рак метастазирует
Чаще всего у пациентов диагностируется папиллярный рак. В этом случае в тканях железы образуется кистозное образование злокачественного характера. Такой рак дает метастазы в пищевод, гортань, лимфоузлы и другие органы шеи. В отдаленных тканях атипичные клетки обнаруживаются редко.
Менее часто диагностируется фолликулярный рак, который в большинстве случаев распространяет метастазы гомогенным способом. В этом случае онкологические клетки могут обнаруживаться в костях и легких, а вот в региональных лимфатических узлах метастазы можно наблюдать очень редко.
Медуллярный рак – это редкая форма онкологии, но при этом очень агрессивная и быстроразвивающаяся. Этот рак щитовидной железы метастазы дает гемогенным и лимфогенным способом. Причем вторичные очаги щитовидной обнаруживаются у половины больных.
Как диагностировать метастазы
Если рак щитовидной железы прогрессирует, обнаружить метастазы достаточно сложно, поскольку на протяжении продолжительного отрезка времени они могут не проявлять никаких признаков. Что касается самостоятельного диагностирования или предположения наличия метастаз, то это в принципе невозможно.
В основе диагностических мероприятий лежит радиоизотопное сканирование, а также КТ или МРТ всего тела. В ходе МРТ получаются визуальные изображения всех органов человека, а КТ позволяет выявить признаки метастаз.
На начальных стадиях определить наличие метастазирования можно в лабораторных условиях, для этого пациенту необходимо сдать кровь на онкомаркеры. По-другому диагностировать метастазирующие опухоли на данный момент не представляется возможным.
Конечно имеются специфические симптомы, которые могут указывать на опухоль с метастазами, к ним относятся:
- снижение плотности в костях и болевые ощущения;
- повышенное содержание кальция в свободном виде в крови пациента;
- признаки непроходимости кишечника;
- длительная и частая рвота;
- сердечные патологии.
Дальнейшие проявления злокачественного процесса зависят от органа, в котором начинает развиваться вторичная злокачественная опухоль. Если рак щитовидки метастазировал в легкие, то возникает сухой кашель, болевые ощущения в области грудины, сложности с дыханием и кровохаркание.
При наличии атипичны клеток в печени увеличивается окружность живота, наблюдается скопление за брюшиной жидкости, появляются болевые ощущения в области пораженного органа. При развитии вторичной опухоли в головном мозге, больного мучают головные боли, обмороки, нарушается походка и прочее.
Однако, такие симптомы могут указывать и на другие проблемы со здоровьем, поэтому только на основании этих признаков предполагать наличие метастаз нецелесообразно.
Лечение рака и метастаз
При онкологических процессах в щитовидке, эндокринной орган в обязательном порядке удаляют, после чего человек должен пожизненно принимать препараты на основе гормонов, чтобы восполнять гормональную недостаточность. Что касается метастаз, то их удаляют при помощи лучевой или химиотерапии, в некоторых случаях используют радиоактивный йод или хирургические операции на другие органы.
В большинстве случаев метастазы злокачественного образования в щитовидке могут быть удалены при помощи киберножа, а непосредственно химиотерапия способствует подавлению роста атипичных клеток. Однако, у химиотерапии есть много побочных эффектов, которые довольно тяжело переносятся организмом.
Какой выбрать способ лечения метастаз решает врач, исходя из общего состояния больного и стадии при которой была удалено раковая опухоль.
Ежегодно ученые проводят большое количество исследований и пытаются разработать наиболее эффективный метод борьбы с метастазами злокачественных опухолей.
Одной из последних разработок ученных на сегодняшний момент является использование сорафениба и сунитиниба. Это низкомолекулярные ингибиторы киназы.
Результаты, которые имеются у ученых на настоящий момент довольно обнадеживающие, однако, чтобы у специалистов была возможность определять точные дозировки необходимы дальнейшие исследовательские работы.
Некоторым пациентам, у которых эффективность от имеющихся способов лечения не была замечена, предлагают использовать новые разработки.
Такого рода клинические испытания проводятся в больших центрах онкологии и других крупных онкологических клиниках.
Каковы прогнозы
После удаления щитовидки на первых двух стадиях злокачественного процесса в течение 5 лет практически 100% пациентов живут без метастазирования и рецидивов. В целом прогноз онкологии щитовидной железы определяют по степени распространенности опухоли, ее локализации и адекватности лечения.
80% успешного лечения злокачественных опухолей специалисты достигают при папиллярном и фолликулярном раке, кроме того большое значение имеет возраст пациента, чем моложе пациент, тем более благоприятен прогноз.
Но в медицинской практике описаны случаи, когда пациенты с тяжелым течением раковой опухоли щитовидной железы жили без рецидивов 20 лет.
Источник: https://endokrinologiya.com/shhitovidka/zabolevaniya/rak-shchitovidnoy-zhelezy-metastazy
Рак щитовидной железы или метастазы: лечение, диагностика, симптомы. Фото

Рак щитовидной железы или метастазы: лечение, диагностика, симптомы. Фото
Рак щитовидной железы— злокачественная опухоль, развивающаяся из элементов железистого эпителия щитовидной железы.
Эпидемиология
Рак щитовидной железы составляет 90% всех злокачественных новообразований этого органа.
Значительно реже диагностируют саркому, лимфому, фибросаркому, эпидермоидный рак, метастатический рак, на долю которых приходится 1-2% всех злокачественных новообразований щитовидной железы.
Это заболевание среди онкологических больных 20—29 лет бывает одним из основных. Злокачественные новообразования щитовидной железы значительно чаще развиваются у женщин (в 6 раз чаще). Благодаря относительной доступности органа для обследования в 2005 г.
на I — II стадии рак щитовидной железы был выявлен у 73,7% больных, а на III стадии — у 16,4%. Смертность от прогрессирования этого злокачественного новообразования в течение года после подтверждения диагноза за последние 10 лет снизилась с 14,4 до 7,4%.
Этиология и патогенез
Главными предрасполагающими факторами считают: длительная стимуляция ткани железы из-за повышенного уровня содержания тиреотропного гормона; йодный дефицит; ионизирующее облучение, особенно в молодом возрасте; наличие аутоиммунных процессов.
Некоторые карциномы щитовидной железы имеют наследственный характер, например:
- папиллярный рак;
- фолликулярный рак;
- медуллярный рак: генетически-обусловленный медуллярный рак щитовидной железы может быть самостоятельным заболеванием, либо составной частью синдрома множественной эндокринной неоплазии.
Лучевое воздействие
Рентгеновское облучение головы и шеи терапевтическими дозами увеличивает частоту рака щитовидной железы в 5—10 раз. Такое канцерогенное облучение проводят по поводу различных заболеваний (например, увеличение вилочковой железы у ребёнка, врождённые гемангиомы головы и шеи, болезнь Ходжкина).
Латентный период между облучением и появлением опухоли зависит от возраста, в котором больному проводили лучевую терапию: У облучённых в детском возрасте опухоль наблюдали через 10—12 лет: у облучённых в подростковом возрасте опухоль наблюдали через 20-25 лет; если железа была облучена у взрослого, латентный период до образования опухоли — около 30 лет
Классификация
Папиллярный вариант— наиболее частая форма рака щитовидной железы (в 65—75% случаев). У женщин заболевание развивается в 6 раз чаше, преимущественно у лиц молодого возраста (средний возраст 40,4 года). Течение опухоли длительное.
При этой форме опухоли отмечают множественные зачатки, высокую частоту регионарного метастазирования (до 40% случаев). Регионарные метастазы могут быть первым и даже единственным клиническим проявлением папиллярного рака, причём нередко они опережают рост первичной опухоли.
Размеры злокачественного новообразования могут варьировать от микроскопических (склерозирующая микрокарцинома) до опухоли, занимающей всю железу.
Фолликулярные структуры в ткани опухоли при папиллярном раке не влияют на клиническое течение заболевания, но появление солидных структур с полиморфизмом и увеличением числа митозов служит признаком высокой злокачественности опухоли.
Фолликулярный рак обнаруживают у 10% больных.
Средний возраст пациентов составляет 46 лет. Женщины заболевают этой формой рака в 9 раз чаще. Клиническое течение болезни длительное. Опухоль характеризуется гематогенным метастазированием (чаще в лёгкие и кости), однако регионарные метастазы развиваются редко.
Медуллярный тип диагностируют в 7% случаев. Средний возраст больных составляет 46 лет, женщины болеют этой формой рака чаше в 1,5 раза. Опухоль протекает более агрессивно, чем высокодифференцированная аденокарцинома.
Различают спорадическую форму и синдром множественной эндокринной неоплазии по второму типу, при котором медуллярный рак щитовидной железы сочетается с феохромоцитомой надпочечников и аденомой околощитовидной железы (синдром Синила).
Недифференцированный (анапластический) рак характеризуется особенно агрессивным клиническим течением и неблагоприятным прогнозом. Среди больных преобладают лица старше 50 лет. Мужчины и женщины заболевают с одинаковой частотой. Регионарные метастазы отмечают у 50%. а отдалённые — у 20% больных.
Клиническая картина
Скрытый рак щитовидной железы может проявиться клинически регионарными метастазами в ярёмной области, паратрахеальной зоне и передневерхнем отделе средостения.
Первичную опухоль щитовидной железы определяют при этой форме рака только с помощью УЗИ или при микроскопическом исследовании.
Хотя скрытый очаг может иметь различное гистологическое строение, у 80% больных оно представлено папиллярным раком.
Клинические признаки болезни можно разделить на 3 группы:
- Симптомы, связанные с развитием опухоли в щитовидной железе.
- Симптомы, возникающие в связи с прорастанием опухоли в окружающие железу ткани.
- Симптомы, обусловленные регионарным и отдалённым метастазированием.
К первой группе симптомов относят быстрый рост узла, появление плотной консистенции и бугристости, неравномерного уплотнения.
При распространении опухоли за пределы щитовидной железы в окружающие её ткани появляется изменение голоса (в результате сдавления и паралича возвратного нерва), затруднение дыхания и глотания (вследствие давления опухоли), расширение вен на передней поверхности груди (сдавление или прорастание вен средостения).
Третья группа симптомов связана с регионарными и отдалёнными метастазами. При лимфогенных метастазах в области шеи наиболее часто поражаются глубокая ярёмная цепь, паратрахеальные зоны, реже лимфатические узлы бокового треугольника шеи, передневерхнем отделе средостения. Многообразна симптоматика отдалённых (гематогенных) метастазов.
Наиболее часто отдалённые метастазы появляются в лёгких (20% случаев). При фолликулярном раке метастазы в этом органе выявляют у 22% больных, при папиллярном — у 8%, папиллярно-фолликулярном — у 17%, медуллярном — у 35%. Метастазы в лёгких имеют округлую форму и локализуются в нижних отделах органа.
Нередко они проявляются на рентгенограмме множественными мелкоочаговыми тенями, напоминающими туберкулезные диссеминаты.
Метастазы в кости имеют остеолитический характер и локализуются, как правило, в плоских костях (череп, грудина, ребра, таз, позвоночник). Реже рак щитовидной железы метастазирует в плевру, печень, головной мозг и почки.
Хирургическое лечение
Основным методом лечения дифференцированных форм рака служит операция. Необходимость полного удаления щитовидной железы (тиреоидэктомии) обусловлена высоким риском первичной множественности очагов опухоли.
После резекции щитовидной железы невозможно провести лечение отдалённых метастазов радиоактивным йодом, исключена также возможность контроля появления рецидивов опухоли с помощью теста с тиреоглобулином.
Операцию проводят через широкий доступ, позволяющий провести тщательную ревизию щитовидной железы и зон регионарного лимфатического оттока, включая околотрахеальную клетчатку. Железу необходимо удалять экстрафасциально с перевязкой щитовидных артерий, выделением возвратного нерва и околощитовидных желез.
При удалении паращитовидных желёз используют их аутотрансплантацию в мышцы шеи или предплечья.
Экономные операции (гемитиреоидэктомия с перешейком) показаны при локализации опухоли в одной доле и если морфологическое строение опухоли соответствует высокодифференцированному раку.
Лучевая терапия
Наиболее современным и безопасным методом лечения является лучевая терапия с помощью линейного ускорителя. Применяется при небольших (менее 20 мм) опухолях, а также в случаях, когда опухоль находится в зоне эффективного воздействия линейного ускорителя. Программа лучевого лечения предусматривает облучение очага опухоли пучком ионизирующего излучения, от которого раковые клетки гибнут.