Лимфоузлы внутренних яремных цепей

 Передние шейные лимфоузлы (яремные) – группа узлов лимфатической системы, которые расположены в передней части яремной вены. Отсюда они и получили свое название. Указанные лимфатические узлы относятся к группе поверхностных. Имеют довольно маленький размер, но существуют в большом количестве. Отвечают за очищение лимфы, которая поступает в горло (глотку и гортань), также контролируют заболевания щитовидной железы. Прощупать передние шейные лимфоузлы, находящиеся за яремной веной, сложно, даже если они воспалены. В случае лимфаденита ощущается только боль, отек тканей несильный.
Передние шейные лимфоузлы (яремные) – группа узлов лимфатической системы, которые расположены в передней части яремной вены. Отсюда они и получили свое название. Указанные лимфатические узлы относятся к группе поверхностных. Имеют довольно маленький размер, но существуют в большом количестве. Отвечают за очищение лимфы, которая поступает в горло (глотку и гортань), также контролируют заболевания щитовидной железы. Прощупать передние шейные лимфоузлы, находящиеся за яремной веной, сложно, даже если они воспалены. В случае лимфаденита ощущается только боль, отек тканей несильный.
Назначение яремных лимфоузлов
Переднешейные лимфатические узлы выполняют несколько функций:
- Обменная – участие в обменных процессах на клеточном уровне.
- Барьерная – препятствие проникновению патологических микроорганизмов в ротовую полость.
- Иммунная – выработка лимфоцитов (иммунных клеток), которые являются частью общего иммунитета человека.
- Гемолитическая – лимфоциты являются составной частью крови.
- Стимулирующая – способствует размножению здоровых клеток и восстановлению поврежденных.
Воспаление переднешейных лимфатических узлов
Яремные лимфатические узлы воспаляются, как правило, при попадании в организм различных микробов, это 90% всех случаев шейного лимфаденита. Такие инфекционно-воспалительные заболевания делятся на несколько групп:
- Острые и хронические патологии ЛОР-органов (тонзиллит, фарингит, отит, ринит, синусит, гайморит и др.). Так как все ЛОР-органы непосредственно связаны между собой, то яремные лимфатические узлы могут воспаляться не только при наличии воспалительного процесса в горле. При отите или, например, гайморите, также может присутствовать шейный лимфаденит. Такие инфекции называют неспецифическими, их возбудителями являются стафило- и стрептококки.
- Стоматологические заболевания, при которых присутствует воспалительный процесс в ротовой полости (стоматит, сильный кариес, воспаление корневой системы зуба с гноем или без и др.).
- Специфический шейный лимфаденит вызывается бактериями туберкулеза, сифилиса.
- «Детские» болезни – корь, краснуха, скарлатина, дифтерия и др.
- Грибковые поражения слизистых оболочек области рта. Грибок может попадать через места общего пользования (бассейны) или после лечения антибиотиками.
- При некоторых заболеваниях щитовидной железы также возможно возникновение воспаления в яремных лимфоузлах.
Патогенные микроорганизмы могут попадать в переднешейный лимфоузел через кровь или воздушно-капельным путем. Инфекционный агент продуцирует продукты жизнедеятельности – токсины, которые оседают в тканях лимфоузла. В ответ на проникновение чужеродного микроорганизма лимфоузел увеличивается в размере, так как количество лимфоцитов растет. Это естественная защитная реакция иммунитета.
Затем появляются болевые ощущения, иногда общие признаки интоксикации – слабость, повышение температуры тела. Если своевременно не приступить к лечению, воспалительный процесс будет прогрессировать и может приобрести гнойный характер. При большом скоплении гноя возникает абсцесс или флегмона. Эти состояния очень опасны, так как велик риск проникновения инфекции в кровоток и развития сепсиса.
Разновидности яремного лимфаденита шеи
В зависимости от вида возбудителя переднешейный лимфаденит подразделяется на неспецифический и специфический. Неспецифический вызывается микроорганизмами, которые ответственны за возникновение многих заболеваний – это и все виды ОРВИ, ангина, стоматологические болезни. Специфический же вызывается конкретным возбудителем и приводит к какому-то одному заболеванию, например, туберкулезу.
Учитывая длительность, симптоматику и характер протекания выделяют острый и хронический переднешейный лимфаденит. Симптоматика острого очень яркая, но и вылечивается он быстрее и легче, а хронический характеризуется слабо выраженными симптомами, длится долго, сменяясь периодами ремиссии и обострения.
В зависимости от происходящих изменений в тканях самого яремного лимфоузла, различают катаральную, гиперпластическую, гнойную, фибринозную, ихорозную, некротическую и геморрагическую формы.
Симптоматика
Помимо указанных выше основных симптомов переднешейного лимфаденита, увеличения узла и боли односторонней или двусторонней локализации, могут присутствовать следующие симптомы, которые различают в зависимости от причины возникновения:
- боли в горле, насморк, «постреливания» в ушах, кашель, общая слабость, субфебрилитет, потеря аппетита, сонливость. Эти симптомы характерны для ОРЗ, ОРВИ, ангины и иных бактериальных и вирусных инфекций;
- покраснение в области лимфоузла, повороты шеей сопровождаются резкой болью;
- если воспаление не купировано на ранних стадиях, то начинает развиваться гнойный процесс в капсуле яремного лимфоузла, который пока не выходит за ее пределы. Если и далее оставить процесс без лечения, или лечить неправильно (например прогреваниями, которые строго противопоказаны при гнойном лимфадените), гной распространяется на смежные ткани и возникает флегмона. Наличие гноя определить очень просто: сильная боль в шее, располагающаяся в области яремных лимфоузлов, горячность и покраснение кожных покровов, узел максимально увеличивается.
- при хроническом переднешейном лимфадените боли, как правило, отсутствуют. Лимфоузел находится в незначительно увеличенном состоянии долгое время, не причиняя особого дискомфорта. Лечить такое состояние или нет, определяет врач в каждом конкретном случае. Решающую роль играет первопричина хронического лимфаденита, а также результативность применяемых для лечения мер.
- при специфическом яремном лимфадените, например туберкулезном, характерна некротизация тканей, а при сифилисе – одностороннее увеличение лимфоузлов на шее, а также параллельно других групп лимфоузлов, например, паховых или задних шейных. Гнойного воспаления при сифилисе обычно не бывает.

Диагностика
Определить непосредственно лимфаденит яремных лимфоузлов несложно, это под силу даже самому пациенту не смотря на отсутствие медицинского образования. А вот выяснить причину, вызвавшую воспаление, может только врач. Поэтому, при первых признаках заболевания нельзя медлить, следует обратиться в медицинское учреждение.
Врач осматривает место воспаления, прощупывает яремные лимфоузлы, а также выясняет сопутствующие симптомы. Если есть признаки респираторного вирусного заболевания или бактериальной инфекции верхних дыхательных путей, то дополнительные анализы назначают редко (максимум – общий анализ крови). Если есть подозрение на специфический лимфаденит или заболевания внутренних органов, то проводят биохимический анализ крови, УЗИ переднешейного лимфоузла и его тонкоигольное пунктирование (биопсию) для определения клеточного состава лимфы. Последнее проводят в случае крайней необходимости, когда есть риск возникновения серьезных патологий непосредственно лимфатической системы или иных органов.
При подозрении на туберкулез или сифилис проводятся лабораторные исследования, направленные на определение этих конкретных заболеваний. В случае туберкулеза – пробы Манту или Пирке, а также флюорография или рентген легких, в случае сифилиса – анализ крови на наличие в ней бледных трепонем.
Лечение
Яремные лимфатические узлы при их воспалении лечат обычно консервативным путем при помощи медикаментозной терапии. Причем лечение должно быть направлено на причину лимфаденита, так как какой-либо самостоятельной терапии обычно не требуется.
Для устранения инфекционных агентов используют антибиотики широкого спектра действия: цефаллоспорины, пенициллины или др.
Если инфекция носит вирусный характер, то применение антибиотиков целесообразно только в случае осложнений, поэтому начинают лечение с противовирусных препаратов. Также назначают иммуностимулирующие препараты синтетического (Виферон, Анаферон, Циклоферон) и растительного (Иммунал, Эхинацея) происхождения.
Если переднешейный лимфаденит не гнойный, можно использовать поверхностные средства в виде мазей – Ихтиоловую или Вишневского. Средства наносят на чистый бинт или марлю и располагают на шее, в месте локализации воспаления.
Греть лимфоузлы ни в коем случае самостоятельно нельзя, но врач может назначить физиотерапию для более быстрого снятия воспаления и уменьшения болезненности (УВЧ, лазер, ультразвук).
Если заболевание уже запущено и началось развитие гнойного процесса, то без хирургического вмешательства не обойтись. Необходимо вскрыть лимфоузел для устранения гноя и обработать все внутренние поверхности антисептическими растворами. После этого рану ушивают и назначают антибиотики.
Схема лечения яремных лимфоузлов имеет комплексный характер. Она должна базироваться не только на устранении первопричины, т. к. лимфаденит не является самостоятельным заболеванием, а также профилактике рецидивов.
Источник
Хирургическая анатомия лимфоузлов шеи и лимфоотток от шеиПервое описание рака головы и шеи датируется 3500 годом до нашей эры, оно содержится в древнеегипетском папирусе Эберса, где для лечения «пожирающей язвы десны» предлагается использовать корицу, мед, масло и смолу. Но лишь к 1790 году развилось понимание того, что прогноз при злокачественных заболеваниях зависит от поражения лимфатических узлов. Первые попытки хирургического воздействия на метастазы в лимфоузлы относятся уже к XIX веку. В 1837 году Джон Коллинс Уоррен выполнил удаление единичного лимфоузла шеи, пытаясь остановить метастатическое распространение опухоли. К концу XIX века значительно возрастает число попыток хирургически воздействовать на пораженные лимфоузлы. Этому способствовало внедрение правил асептики и антисептики, развитие новых методов анестезии, совершенствование хирургических техник. Резекция лимфоузлов единым блоком на поздних стадиях заболевания впервые была выполнена в Европе: (Лангенбек, Бильрот, Конрад, Фолькманн, Кохер). Концепция элективной шейной лимфодиссекции впервые была представлена сэром Henry Trentham Butlin в 1885 году, благодаря которой удалось добиться значительного роста выживаемости и регионарного контроля опухолевого роста. В начале XX века техники хирургического удаления лимфоузлов шеи продолжали совершенствоваться, в это же время George Washington Crile описал радикальную шейную лимфодиссекцию. На сегодняшний день выделяют три основных вида шейных лимфодиссекций и несколько их подтипов. Их внедрение в клиническую практику позволило значительного улучшить исходы лечения у пациентов с раком головы и шеи. Для выполнения этих операций обязательно детальное знание анатомии головы и шеи.
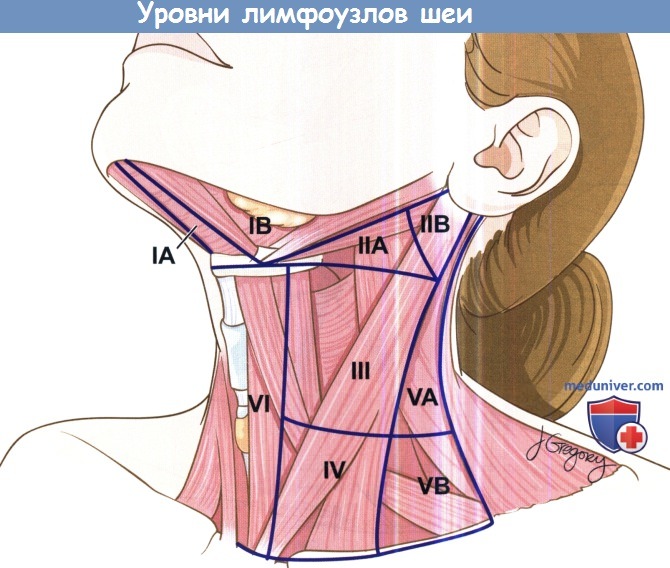
а) Уровни лимфоузлов шеи. Лимфоузлы шеи находятся в пределах семи анатомических областей. Уровень I: узлы данного уровня подразделяют на подбородочные (IA) и поднижнечелюстные (IB). Уровень II: содержит верхние яремные лимфатические узлы. Лимфоузлы данного уровня также подразделяют на IIА и IIВ. Уровень III содержит средние яремные лимфатические узлы. Этот уровень ограничен нижним краем подъязычной кости сверху, нижним краем перстневидного хряща снизу. С медиальной стороны этот уровень ограничен латеральным краем грудино-подъязычной мышцы, сзади и с латеральной стороны — задним краем грудино-ключично-сосцевидной мышцы. Уровень IV содержит нижние яремные лимфатические узлы. Сверху его границей служит нижний край перстневидного хряща, нижняя граница представлена ключицами, задняя — задним краем грудино-ключично-сосцевидной мышцы, передняя —латеральным краем грудино-щитовидной мышцы. Уровень V содержит лимфатические узлы заднего треугольника шеи. Выделяют уровни VA и VB. Уровень VI содержит передние шейные лимфатические узлы, включая предгортанные (дельфийские), предтрахеальные и паратрахеальные. Сверху этот уровень ограничен подъязычной костью, снизу яремной вырезкой грудины, с латеральных сторон — общими сонными артериями.
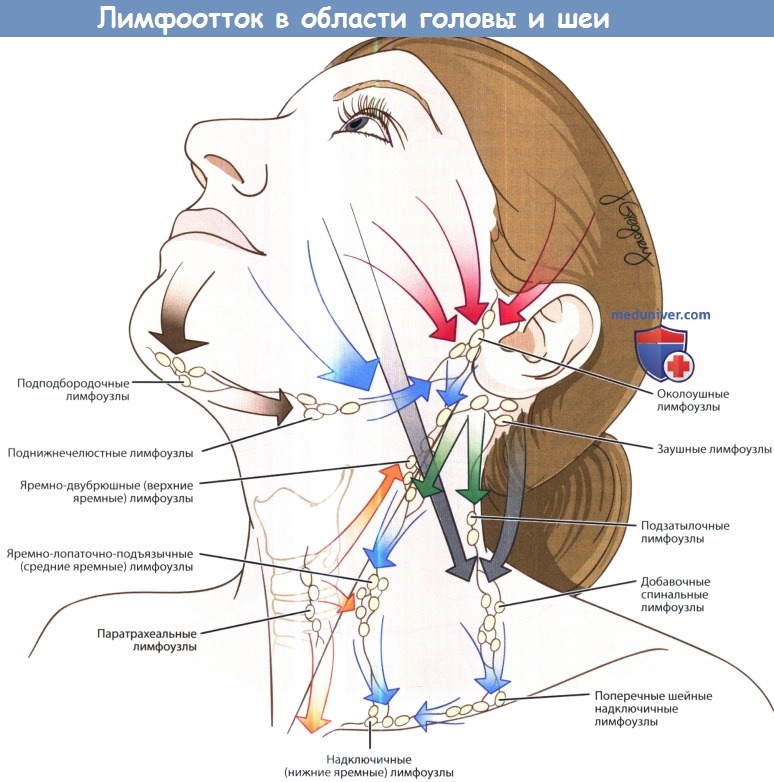
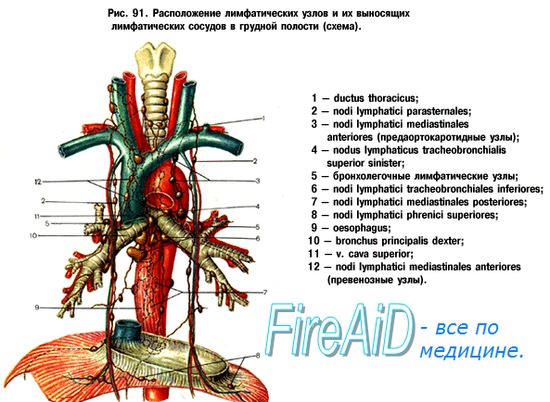
б) Лимфотток от шейных лимфоузлов. Знание путей лимфоттока от органов головы и шеи важно для выбора правильного метода шейной лимфодиссекции. На рисунке ниже изображены пути лимфоттока в лимфатические узлы шеи. Обычно лимфатические узлы расположены вдоль крупных вен, иногда вдоль крупных нервов. Выводящие лимфатические протоки подподбородочных и поднижнечелюстных лимфоузлов осуществляют лимфоотток от дна полости рта, верхушки языка, нижней губы. Далее эфферентные лимфатические протоки следуют к шейным лимфоузлам внутренней яремной вены к подъязычной кости (уровни IIА и IIВ), а также в подчелюстные лимфоузлы. В передние шейные лимфоузлы осуществляется отток лимфы от подсвязочного и связочного отделов гортани, верхушек грушевидных синусов, шейного отдела пищевода. Далее отток происходит к лимфоузлам II уровня и верхним узлам средостения. В лимфоузлы II уровня оттекает лимфа от полости рта, носоглотки, ротоглотки, гортаноглотки, гортани, а также волосистой части кожи головы, ушных раковин, задней поверхности шеи. Также в узлы 11 уровня лимфа оттекает от других групп лимфоузлов, особенно передних шейных, подподбородочных и поднижнечелюстных. Далее от лимфоузлов II уровня лимфа оттекает к узлам уровней IV и V. Узлы групп IV и V принимают лимфу от носоглотки, ротоглотки, кожи задних отделов волосистой части кожи головы и шеи. Далее эфферентные протоки этих уровней соединяются с протоками от уровней II и III, формируя яремный лимфатический ствол. Справа яремный ствол оканчивается в месте слияния внутренней яремной вены и правой подключичной вены. Слева яремный ствол впадает в грудной проток. в) Грудной проток. Грудной проток начинается от цистерны грудного протока, мешковидного образования, расположенного книзу от правой ножки диафрагмы на уровне позвонков L1 и L2. Проток входит в грудную клетку латеральнее от нисходящей части аорты и медиальнее непарной вены. Далее в грудной клетке он поднимается, пересекая в верхнем средостении дугу аорты. Затем проток отклоняется в латеральную сторону на уровне позвонка С7. Затем проток идет вдоль медиального края передней лестничной мышцы, делая петлю книзу и пересекая спереди первый сегмент подключичной артерии. Оканчивается он на уровне соединения левой внутренней яремной вены и левой подключичной вены, книзу от ключицы. В грудной проток оттекает лимфа от нижних конечностей (посредством правого и левого лимфатических стволов) и брюшной полости.
Учебное видео анатомии, топографии грудного протока и правого лимфатического протокаСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Хирургическая анатомия артерий головы и шеи” Оглавление темы “Болезни головы и шеи”:
|
Источник
Увеличение шейных лимфоузлов (шейная лимфаденопатия) — это наличие на боковой и задней поверхности шеи образований лимфоидной ткани размером более 5 мм, имеющих эластичную или плотную консистенцию. Симптом наблюдается при вирусных и бактериальных инфекциях ЛОР-органов, воспалительных процессах в ротоглотке, опухолевых образованиях шеи и головы. Для выяснения причины лимфаденопатии назначают УЗИ, пункционную биопсию, лимфографию, лабораторные анализы. Симптоматику купируют с помощью нестероидных противовоспалительных препаратов, анальгетиков, антисептических средств.
Причины увеличения шейных лимфоузлов
Эта группа лимфоузлов дренирует область головы, шеи, верхней части грудной клетки, проксимальных отделов верхних конечностей. Соответственно, увеличенные шейные узлы чаще всего свидетельствуют о наличии заболеваний щитовидной железы, воспалительных процессов в ротоглотке, бактериальных и вирусных инфекций. Симптом патогномоничен для краснухи, развивается при кори, может выявляться при более редких инфекционных патологиях — орнитозе, лихорадке Эбола и Марбург, микоплазменных инфекциях.
Рак щитовидной железы
Неоплазии щитовидки составляют около 1,5% от всех злокачественных новообразований и в большинстве случаев протекают бессимптомно. Наиболее типичным вариантом является папиллярный рак. Достаточно распространены фолликулярные опухоли. При этих объемных образованиях всегда происходит увеличение шейных лимфоузлов, что свидетельствует об усиленной пролиферации злокачественных тиреоцитов, метастазировании опухолевых клеток. Обычно лимфатический узел долгое время остается мягким и подвижным, поскольку процесс не затрагивает капсулу и окружающие ткани.
Пациенты, как правило, обращаются к врачу по поводу случайно обнаруженного узла в щитовидной железе, когда он достигает 1 см и более. По мере роста опухоли присоединяются другие проявления: кашель, охриплость голоса, связанные с компрессией соседних анатомических структур. Большие новообразования способны сдавливать дыхательные пути, вызывая одышку и удушье. При распространении рака за пределы капсулы органа возникает расширение подкожной венозной сети, деформация контуров шеи. У пожилых больных нарастает кахексия.
Шейная лимфаденопатия служит одним из признаков лимфомы щитовидной железы — агрессивной неоплазии, отличающейся интенсивным ростом и вовлечением в патологический процесс соседних органов. Болезнь чаще развивается на фоне аутоиммунного тиреоидита. Опухоль быстро растет, занимая целую долю органа. Пациенты зачастую сами обнаруживают узел деревянистой плотности, который сочетается с увеличением и уплотнением шейных лимфоузлов на стороне поражения. Компрессия окружающих тканей провоцирует дисфагию, парез голосовых связок, смещает пищевод и трахею.
Органические заболевания щитовидной железы
При других поражениях эндокринной железы увеличение лимфоузлов обусловлено повышением кровотока в 10-15 раз, усилением продукции и дифференцировки нормальных лимфоцитов в ответ на стимуляцию чужеродными антигенами. Размеры лимфатических узлов составляют более 1 см, они эластичные, не спаянные с окружающими тканями, иногда бывают чувствительными при пальпации. Симптом характерен для острых воспалительных процессов, однако встречается и при доброкачественных новообразованиях, хроническом аутоиммунном тиреоидите. К шейной лимфаденопатии приводят:
- Острый тиреоидит. Болезнь начинается внезапно с резкой боли в области щитовидной железы, которая иррадиирует в нижнюю челюсть, ухо. Лимфатические узлы увеличиваются с двух сторон, становятся очень болезненными, отмечается покраснение кожи. Гнойный тиреоидит протекает с повышением температуры до фебрильных цифр, выраженными симптомами интоксикации. Возможны жалобы на чувство давления и распирания в шее, усиление симптомов при кашле.
- Узлы и кисты. По данным статистики, различные доброкачественные образования щитовидной железы выявляются у 10% населения, но чаще протекают бессимптомно. Увеличение лимфоузлов в шейной области происходит при воспалении или нагноении кист, гормонально активных неоплазиях. Лимфатические узлы эластичные, практически безболезненные, кожа над ними не изменена. Развернутая клиническая картина поражения щитовидки наблюдается при гиперпродукции гормонов — тиреотоксикозе.
Краснуха и корь
Шейная лимфаденопатия с вовлечением в процесс заднешейных и затылочных узлов является важным симптомом краснухи. Лимфатические узлы умеренно увеличены в размерах, безболезненны, не спаяны с окружающей кожей. Для детей типично появление «картечных» лимфоузлов — множественных мелких образований на шее. Одновременно с лимфаденопатией возникает сыпь — мелкоточечные или папулезные высыпания локализуются на разгибательных поверхностях конечностей, в области туловища и головы. Сыпь исчезает через несколько дней, не оставляя шелушения и пигментации.
Лимфаденит с увеличением шейных лимфоузлов развивается в катаральной стадии кори. Лимфаденопатия сочетается с ринитом, конъюнктивитом, гиперемией зева и одутловатостью лица. У взрослых проявления катарального периода выражены слабее. Патогномоничный признак кори — пятна Бельского-Филатова-Коплика на слизистой щек. Через 4-5 дней начинается вторая волна лихорадки, которая совпадает с появлением пятнисто-папулезной сыпи. В 1-й день высыпания расположены на лице и шее, к концу первых суток распространяются на туловище, на третий день сыпь переходит на конечности.
Другие инфекционные болезни
Шейная лимфаденопатия выявляется при различных инфекциях, протекающих в полости рта, ЛОР-органах. Возможно проявление симптома при системных бактериальных и протозойных поражениях — ангинозно-бубонной форме туляремии, сонной болезни, дифтерии. Увеличение лимфатических узлов связано с первичным проникновением и размножением патогенных микроорганизмов, интенсивной пролиферацией и накоплением специфических клонов лимфоцитов в фолликулярной и паракортикальной зонах. С поражением шейных лимфоидных образований протекают:
- Врожденный листериоз. Инфекционная патология развивается при трансплацентарном или интранатальном инфицировании ребенка и проявляется в первые дни после рождения. Поражение шейных узлов сочетается с фебрильной температурой тела, розеолезной или геморрагической сыпью, гранулемами на слизистой полости рта. Поздняя форма сопровождается мышечным тремором, судорожным синдромом, увеличением печени и селезенки.
- Сифилис. После попадания в организм бледная трепонема размножается в регионарных лимфоузлах, вызывая их увеличение. Шейная лимфаденопатия часто наблюдается при проникновении возбудителя через слизистую оболочку ротовой полости или губ, где и локализуется первичный аффект — твердый шанкр. Спустя месяц шанкр исчезает самостоятельно, затем появляется полиморфная сыпь, что указывает на генерализацию инфекции и развитие вторичного сифилиса.
- Бруцеллез. В продромальном периоде пациенты жалуются на миалгии, артралгии, головные боли. Потом возникает лихорадка, длящаяся от нескольких дней до 3 недель и чередующаяся с проливными потами. На высоте температуры отмечается гиперемия лица, увеличение шейных и подмышечных лимфатических узлов, которые могут быть болезненными при пальпации. При острой форме появляются мелкие фиброзные образования по ходу сухожилий.
- Паховый лимфогранулематоз. Увеличение лимфоузлов шеи и подчелюстной области отмечается во вторичном периоде при локализации первичного аффекта (язвы) в области слизистой рта и глотки. По мере прогрессирования болезни лимфоидные образования превращаются в крупнобугристые опухоли, теряют подвижность. В дальнейшем узлы нагнаиваются, присоединяются лихорадка, интоксикация, формируются свищи.
- Тонзиллит, фарингит. Реакция шейных лимфоузлов выявляется при тонзиллитах, что обусловлено повышенной антигенной стимуляцией лимфоидных образований. Симптом сопровождается болями в горле, покраснением зева и миндалин, лихорадкой. На поверхности гланд можно заметить желтоватые точки или распространенный налет. Увеличение лимфоузлов также обнаруживается при герпетическом фарингите, для которого характерна везикулярная сыпь на слизистой глотки.
Тяжелые случаи тонзиллита могут осложниться заглоточным абсцессом — гнойным воспалением клетчатки глотки. Кроме лимфаденопатии верхних шейных и затылочных лимфатических узлов пациента беспокоят резкие боли в горле, затруднение глотания, при больших размерах гнойника возможны расстройства дыхания. Общее состояние нарушено, температура тела повышается до 39-40° С. Увеличение лимфоузлов, сочетающееся с поражением яремной вены и септицемией, патогномонично для синдрома Лемьера. У детей шейная лимфаденопатия зачастую свидетельствует об аденоидите.
Опухоли головы и шеи
Лимфа от лица и шеи попадает непосредственно в шейные лимфоузлы, поэтому при различных злокачественных образованиях этой зоны они являются типичным местом метастазирования. Лимфатические узлы обычно деревянистой плотности, плотно соединены с кожей и окружающей клетчаткой, малоболезненны. Лимфаденопатия при определенных видах опухолей служит начальным признаком заболевания, когда первичное новообразование еще не вызывает клинической симптоматики. Увеличение лимфоузлов наблюдается при таких злокачественных неоплазиях, как:
- Новообразования челюстей. Опухоль может характеризоваться экзофитным ростом с формированием выступающего узла с изъязвлениями. Возможно протекание по типу длительно незаживающей язвы с гнойно-сукровичным отделяемым. О поражении костей (остеосаркоме) свидетельствуют простреливающие боли, расшатывание и выпадение зубов. Лимфоузлы увеличены с обеих сторон, имеют каменистую плотность, спаяны с кожей, подкожной клетчаткой.
- Рак языка. Хотя при неоплазиях этой локализации чаще отмечается увеличение подчелюстных лимфоузлов, иногда метастазирование происходит и в шейную группу. Неоплазия языка внешне выглядит как диффузное уплотнение органа с формированием язв или локальным выростом ткани. Рано появляется болевой синдром, выражены нарушения приема пищи, прогрессирует исхудание.
- Новообразования ЛОР-органов. Шейная лимфаденопатия — симптом эпителиальных опухолей носоглотки, которые также проявляются носовыми кровотечениями, затруднением дыхания. Симптом определяется при эстезионейробластоме и сочетается с аносмией, заложенностью носа, слизистыми выделениями. Иногда одностороннее увеличение и уплотнение лимфатических узлов указывает на неоплазии уха (базалиомы, эпителиомы, саркомы).
- Опухоли глаз. Увеличенные узлы наблюдаются при запущенной стадии новообразований конъюнктивы, когда злокачественные клетки прорастают в окружающие ткани, распространяются лимфогенным и гематогенным путями. Увеличение лимфоузлов подчелюстной области и шеи встречается при меланоме глаза — агрессивном новообразовании пигментных клеток, которое быстро прогрессирует с развитием отдаленных метастазов.
- Тимома. Увеличение шейных лимфоидных структур выявляется при доброкачественных и злокачественных опухолях вилочковой железы. Инвазивный рост новообразования вызывает компрессионный синдром с интенсивными загрудинными болями, сухим кашлем, затруднением дыхания. При сдавлении периферических нервов возникает синдром Горнера, осиплость голоса, дисфагия. Около 30% случаев болезни сопровождаются миастенией.
Системные поражения лимфоидной ткани
Увеличенные лимфоузлы шеи могут стать первым признаком лимфогранулематоза — злокачественной гиперплазии лимфоидной ткани с образованием специфических гранулем. Для заболевания характерно появление плотных безболезненных узлов, которые располагаются в виде цепочки. При локальной форме поражения происходит увеличение одной группы лимфатических узлов, при генерализованной форме развивается тотальная лимфаденопатия с поражением внутренних органов. Шейные лимфоузлы поражаются при хроническом лимфолейкозе, аутоиммунном лимфопролиферативном синдроме.
Обследование
Увеличение шейных лимфоузлов, которое не сопровождается другими симптомами, является показанием для консультации гематолога. При сочетании лимфаденопатии с признаками поражения органов дыхательной, пищеварительной систем могут потребоваться консультации других специалистов. Диагностика предполагает оценку состояния патологически измененных лимфоузлов и выявление причины состояния. Наиболее ценными являются:
- Ультразвуковое исследование. УЗИ лимфоузла проводится для изучения морфологической структуры пораженной ткани, метод позволяет обнаружить гиперэхогенные и гипоэхогенные зоны. Дополнительно рекомендованы УЗИ щитовидной железы и сонография вилочковой железы для выяснения первопричины лимфаденопатии.
- Анализы крови. Инфекционные и гематологические болезни, при которых возможно увеличение шейных лимфатических узлов, характеризуются изменениями показателей крови. Пациентам назначают стандартный общий анализ, биохимическое исследование, определение уровня острофазовых показателей.
- Биопсия лимфоузла. Забор цитологического материала из пораженного органа с последующим гистологическим исследованием рекомендован для верификации диагноза. Метод преимущественно используется для дифференциальной диагностики злокачественных опухолей лимфоидной ткани и метастазов с другими заболеваниями.
- Лимфография. Радионуклидное исследование лимфатической системы при помощи введения специального радиофармпрепарата назначают для изучения путей лимфооттока и исключения онкопатологии. Метод широко применяется для зоны шеи, поскольку проведение стандартной рентгенографии затруднено.
Дальнейший список исследований формируется с учетом жалоб пациента. Часто требуется обследование верхних отделов дыхательных путей — фарингоскопия, риноскопия, ларингоскопия. Для подтверждения инфекционной этиологии процесса выполняют специфические серологические реакции (РИФ, ИФА, ПЦР). При подозрении на связь поражения шейных лимфатических структур с патологией щитовидной железы проводят анализ крови на трийодтиронин и тироксин, сцинтиграфию с радиоактивным йодом.
Симптоматическая терапия
При инфекционных заболеваниях с поражением зева для снятия локальных симптомов рекомендованы полоскания горла раствором антисептиков, полезны ингаляции и обильное теплое питье. Для купирования болей в области шеи и ЛОР-органов назначаются нестероидные противовоспалительные средства, анальгетики. Этиотропное лечение подбирается только после консультации специалиста. При сочетании шейной лимфаденопатии с фебрильной лихорадкой, пальпируемыми образованиями области головы, шеи, быстрым ухудшением общего состояния необходимо как можно скорее обратиться к врачу.
Источник