Лимфоузлы при болезни шегрена
Оглавление
- Патоморфология
- Причины развития
- Симптомы синдрома Шегрена
- Диагностика
- Осложнения
- Лечение заболевания
- Прогноз
- Преимущества лечения синдрома Шегрена в МЕДСИ
Синдром Шегрена – аутоиммунное системное поражение соединительной ткани. Патология отличается тем, что в нее вовлечены железы внешней секреции (преимущественно слезные и слюнные). Вследствие развития заболевания появляется выраженная сухость кожи, носоглотки, глаз, рта, трахеи и влагалища. Также сокращается выработка пищеварительных ферментов. Патология может развиваться как самостоятельная или сопровождать склеродермию, дерматомиозит и другие заболевания. Лечение симптома Шегрена следует начинать после обнаружения первых же признаков.
Патоморфология
На раннем этапе в процесс вовлекаются мелкие протоки желез. При развитии заболевания железистая ткань атрофируется и замещается соединительной. Это приводит к нарушению функций пораженного органа. Нередко даже при отсутствии других выраженных симптомов синдрома Шегрена у пациентов отмечаются признаки воспаления слюнных желез.
Причины развития
Причины возникновения патологии в настоящий момент до конца не установлены.
Наиболее вероятной считают теорию о патологической реакции иммунной системы, которая развивается в ответ на повреждение клеток ретровирусом (герпесом, ВИЧ и др.). Как вирусы, так и клетки эпителия, измененные под их воздействием, воспринимаются иммунной системой человека как чужеродные. Иммунная система защищает организм и вырабатывает антитела. Это и приводит к разрушению тканей железы. Нередко синдром Шегрена передается по наследству, встречается у родителей и детей, у близнецов.
Спровоцировать развитие патологии могут следующие факторы (нередко их комбинации):
- Стрессовые ситуации
- Вирусы
- Гормональные изменения
Симптомы синдрома Шегрена
Симптомы синдрома Шегрена во много зависят от причин заболевания, но всегда требуют устранения (лечения), так как существенно снижают уровень качества жизни пациента.
К основным железистым признакам относят:
- При патологии слезных желез: жжение, ощущение «песка» в глазах, покраснение, зуд, отеки, боли, точечные кровоизлияния, повышенная чувствительность к свету. Пациенты могут страдать от снижения зрения
- При повреждении слюнных желез: увеличение в размерах околоушных желез, сухость слизистой оболочки рта и изменение ее цвета (на ярко-розовый), затрудненное глотание
- При поражении слизистой носа: сухость в носу, появление корочек, воспалительный процесс
- При кожных нарушениях: сухость эпидермиса
- При повреждениях дыхательных путей: воспаление трахеи, бронхов и легких
К внежелезистым проявлениям патологии относят:
- Кашель и одышку
- Увеличение лимфатических узлов
- Боли в мышцах и суставах
- Повышение общей температуры тела
- Поражения щитовидной железы
- Неприятные ощущения (жжение, покалывание) в теле
- Воспаление сосудов
- Сыпь на теле с жжением и зудом
Нередко пациенты жалуются на повышенную чувствительность к ряду медикаментозных препаратов (нестероидным противовоспалительным средствам, антибиотикам и др.).
Если у вас появилась сыпь на теле, повысилась температура, пересыхают слизистые или обнаруживаются другие симптомы, и вы не знаете, что это, но хотите начать лечение, следует обратиться к специалисту: только он может провести диагностику и выявить синдром Шегрена или другую патологию.
Диагностика
Такие симптомы, как жжение и сухость глаз, например, не всегда свидетельствуют о синдроме Шегрена, но становятся причиной обращения к врачу с целью профилактики и лечения. Профессионалу очень важно точно распознать заболевание.
Диагностировать синдром Шегрена можно при наличии воспалительного процесса. Но в некоторых случаях воспаление провоцируется другими патологиями (например, сахарным диабетом). Для этого заболевания также характерно снижение секреции слюны. По этой причине диагностика должна быть максимально точной.
Наиболее информативным методом является биопсия слюнных и слезных желез с последующей гистологией полученного материала. Она проводится быстро и не доставляет пациентам выраженного дискомфорта. Фрагменты слизистых оболочек исследуются под микроскопом. Благодаря этому специалистам удается зафиксировать поражение желез.
Осложнения
К основным осложнениям синдрома Шегрена относят:
- Васкулит – воспалительные процессы в сосудах
- Онкологические заболевания (в том числе лимфомы)
- Угнетение процессов кроветворения
- Вторичные инфекции
Патология прогрессирует как без лечения, так и в том случае, если терапия проводится неправильно. Именно поэтому следует обращаться только к высококвалифицированным врачам, располагающим опытом работы с пациентами с синдромом Шегрена.
Лечение заболевания
Основными задачами в терапии синдрома Шегрена являются снятие воспаления пораженных органов и устранение симптомов слизистых оболочек.
Для устранения воспалительного процесса назначаются:
- Цитостатики
- Гормональные препараты
- Мононуклеальные антитела
В ходе подготовки к лечению пациентам проводят плазмаферез, позволяющий очистить кровь.
Для профилактики сухости конъюнктивы назначают препараты искусственной слезы и мази. Уход за полостью рта заключается в тщательном полоскании после каждого приема пищи.
Важно! Лечение синдрома Шегрена всегда проводится только под контролем врача-ревматолога.
Прогноз
Синдром Шегрена опасен тем, что может приводить к повреждению жизненно важных органов, постепенно прогрессировать. Бывают и случаи длительных ремиссий, когда патология никак не проявляет себя и больному кажется, что он полностью излечился, но болезнь внезапно возвращается. Одним пациентам помогает только симптоматическое лечение, другие долгое время борются с постоянным дискомфортом. Качество жизни многих больных существенно снижается. Пациенты страдают от суставных болей, сухости слизистых, упадка сил.
Важно! Пациенты с синдромом Шегрена подвержены высокому риску неходжкинской лимфомы. У некоторых больных развиваются другие онкологические заболевания, которые могут стать причиной не только снижения качества жизни, но и смерти.
При правильном и комплексном лечении пациенты могут рассчитывать на длительную и стойкую ремиссию. Но терапия должна быть комплексной и начаться как можно раньше – после обнаружения первых же признаков патологии.
Преимущества лечения синдрома Шегрена в МЕДСИ
- Возможность быстрой постановки диагноза. В наших клиниках проводится инструментальная и лабораторная диагностика. Многие анализы можно сдать в режиме CITO (срочно)
- Терапия в соответствии с международными протоколами и мировыми стандартами
- Высокая квалификация ревматологов. Наши врачи постоянно проходят обучение и стажировки в лучших мировых клиниках
- Использование инновационных методик.Методики терапии аутоиммунных ревматических заболеваний с использованием методов экстракорпоральной терапии и генно-инженерных биологических препаратов позволяют обеспечить не только максимальную выживаемость, но и высокий уровень качества жизни, возможность минимизировать прием гормональных препаратов или даже их полную отмену
- Комплексная терапия с использованием плазмафереза и иммуносорбции с целью фильтрации крови от аутоантител, помогающая достичь заметных результатов даже у пациентов с тяжелой формой синдрома Шегрена
- Возможность терапии запущенных случаев. Интенсивное лечение тяжелых форм синдрома Шегрена проводится с применением пульс-терапии
- Индивидуальный подбор схем лечения. Благодаря этому обеспечивается снижение патологического процесса и наступление стойкой ремиссии, повышающей качество жизни пациентов
- Комфортные условия прохождения обследования и лечения
Если вы хотите записаться на прием к ревматологу, позвоните по номеру +7 (495) 7-800-500.
Источник
Симптомы болезни Шегрена можно разделить на железистые и внежелезистые.
Железистые проявления обусловлены поражением секретирующих желез, характеризующимся главным образом снижением их функции.
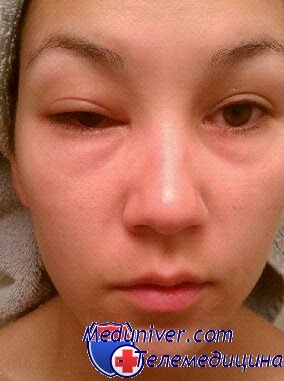
Постоянным признаком поражения слезных желез при болезни Шегрена является поражение глаз, связанное со снижением секреции слезной жидкости. Больные жалуются на ощущения жжения, “царапины” и “песка” в глазах. Нередко отмечаются зуд век, покраснение, скопление в углах вязкого белого отделяемого. Позднее появляются светобоязнь, сужение глазных щелей, снижается острота зрения. Увеличение слезных желез при болезни Шегрена наблюдается редко.
Вторым обязательным и постоянным признаком болезни Шегрена является поражение слюнных желез с развитием хронического воспаления. Для него характерны сухость во рту и увеличение слюнных желез.
Нередко еще до появления этих признаков отмечаются сухость красной каймы губ, заеды, стоматит, увеличение близлежащих лимфатических узлов, множественный (чаще пришеечный) кариес зубов. У трети больных наблюдается постепенное увеличение околоушных желез, приводящее к характерному изменению овала лица, описываемому в литературе как “мордочка хомяка” или “мордочка бурундука”.
В начальной стадии болезни сухость во рту появляется только при физической нагрузке и волнении.
В выраженной стадии сухость во рту становится постоянной, сопровождается потребностью запивать сухую пищу, желанием увлажнить рот во время разговора. Слизистая оболочка полости рта становится ярко-розовой, легко травмируется. Свободной слюны мало, она пенистая или вязкая. Язык сухой. Губы покрыты корочками, отмечаются явления воспаления, может присоединяться вторичная инфекция, в том числе грибковая и вирусная. Характерен множественный пришеечный кариес зубов.
Поздняя стадия проявляется резкой сухостью полости рта, невозможностью говорить, проглатывать пищу, не запивая ее жидкостью. Губы у таких больных сухие, в трещинах, слизистая оболочка полости рта с явлениями ороговения, язык складчатый, свободная слюна в полости рта не определяется.
Сухость носоглотки с образованием сухих корок в носу, в просвете слуховых труб может приводить к временной глухоте и развитию отита. Сухость глотки, а также голосовых связок обусловливает осиплость голоса.
Частыми осложнениями являются вторичные инфекции: синуситы, рецидивирующие трахеобронхиты и пневмонии. Поражение желез наружных половых органов наблюдается примерно у 1/3 больных болезнью Шегрена. Слизистая оболочка влагалища покрасневшая, сухая, нередко больных беспокоят жгучие боли и зуд.
Частым признаком болезни Шегрена является сухость кожи. Потоотделение может быть снижено.
Нарушение глотания обусловлено наличием сухости слизистых. У многих больных развивается хронический атрофический гастрит с выраженной секреторной недостаточностью, клинически проявляющийся тяжестью и дискомфортом в подложечной области после еды, отрыжкой воздухом, тошнотой, снижением аппетита. Реже наблюдаются боли в подложечной области.
Прослеживается прямая зависимость между степенью сухости и угнетением секреторной функции желудка. Поражение желчных путей (холецистит) и печени (гепатит) наблюдается у большинства больных. Имеются жалобы на тяжесть и боли в правом подреберье, горечь во рту, тошноту, плохую переносимость жирной пищи.
Вовлечение в процесс поджелудочной железы (панкреатит) проявляется болью и нарушением пищеварения.
Внежелезистые проявления болезни Шегрена очень разнообразны, носят системный характер. Боли в суставах, небольшая скованность по утрам. Признаки воспаления мышц (боли в мышцах, умеренная мышечная слабость, незначительное повышение уровня креатинфосфокиназы в крови) наблюдаются у 5–10% больных.
У большинства больных болезнью Шегрена отмечается увеличение подчелюстных, шейных, затылочных, надключичных лимфатических узлов, а у 1/3 больных увеличение лимфоузлов носит распространенный характер. В последнем случае нередко выявляется увеличение печени.
Различные поражения дыхательных путей наблюдаются у 50% больных. Сухость в горле, першение и царапание, сухой кашель и одышка являются наиболее частыми жалобами.
При болезни Шегрена отмечается поражение сосудов. Мелкоточечные кровянистые высыпания чаще появляются на коже голеней, однако со временем распространяются выше и могут обнаруживаться на коже бедер, ягодиц и живота. Высыпания сопровождаются зудом, болезненным жжением и повышением температуры кожи в пораженной области.
Поражение нервной системы с нарушением чувствительности по типу “носков” и “перчаток”, невриты лицевого и тройничного нервов наблюдаются у трети больных.
У трети больных наблюдаются аллергические реакции, чаще – на антибиотики, сульфаниламиды, новокаин, препараты группы В, а также на химические средства (стиральные порошки и др.) и пищевые продукты.
Источник
Слюнные железы при синдроме Шегрена – причины, диагностика и лечениеСиндром Шегрена представляет собой аутоиммунное заболевание, сопровождающееся лимфоцитарной инфильтрацией слюнных и слезных желез с нарушением их функции. Выделяют первичный синдром Шегрена, при котором у пациентов развивается только ксерофтальмия (сухой кератоконъюнктивит) и ксеростомия, а также вторичный синдром Шегрена, развивающийся на фоне уже имеющегося аутоиммунного заболевания. Соотношение женщин к мужчинам составляет 9:1, большинству пациентов около 50 лет. Была показана связь между HLA-B8 и HLA-Dw3 и первичной формой синдрома Шегрена, а также связь между HLA-DRw4 и вторичным синдромом Шегрена. Предполагается, что воздействие факторов окружающей среды, чаще всего вирусов (вируса Эпштейна-Барр или Т-лимфотропного вируса человека первого типа, также известного как вирус Т-клеточной лимфомы взрослых), может приводить к лизису клеток слюнных желез с формированием аутоантигенов, провоцирующих лимфоцитарную инфильтрацию ткани железы с последующим снижением ее функции. а) Диагностика синдрома Шегрена слюнных желез. Пациенты предъявляют жалобы на сухость глаз, воспаление и покраснение конъюнктивы, ощущение песка или инородного тела в глазах. К проявлениям со стороны полости рта относится сухость, нарушения вкуса, речи, глотания, сухость губ, расщелины на языке, плохое гигиеническое состояние полости рта. В результате закупорки протока лимфоцитарными инфильтратами железа увеличивается в размерах. Чаще всего поражается околоушная слюнная железа, обычно с двух сторон. Прием пищи провоцирует увеличение железы в размерах. Проявления вне железы включают субфебрильную температуру тела, артриты, сухость кожи, миалгии и пурпуру. Биопсия чаще всего берется из малых слюнных желез нижней губы. При микроскопии определяется характерная лимфоцитарная инфильтрация. Также одним из критериев диагностики синдрома Шегрена считается обнаружение в биоптате лимфоэпителиальных образований Бэдвина (но они не всегда сопровождаются характерной клинической картиной синдрома Шегрена). К объективным методам диагностики относится сиалометрия и тест Ширмера (полоска бумаги, заложенная за нижнее веко, в течение пяти минут промокает на 5 мм и меньше). Определяется уровень анти-SS-A/Ro и анти-SS-B/La. Поскольку болезнь Шегрена может сочетаться с другими аутоиммунными заболеваниями, необходимо определить уровень ревматоидного фактора, антинуклеарных антител и антицентромерных антител. б) Лечение. Симптоматическое лечение включает обильное питье, слюногонные вещества, уход за полостью рта, заменители слюны, искусственная слеза. В качестве слюногонного препарата может использоваться пилокарпин, агонист мускариновых рецепторов. К сожалению, его использование сопровождается рядом системных побочных эффектов (повышенное потоотделение, покраснение кожных покровов, недержание мочи). Пилокарпин противопоказан при астме. При наличии тяжелых системных проявлений назначаются кортикостероиды и иммуномодуляторы. в) Возможные осложнения. При синдроме Шегрена в 44 раза повышен риск развития неходжкинских лимфом, поэтому всем пациентам с синдромом Шегрена рекомендуется выполнение МРТ. Особую настороженность следует проявлять при наличии рецидивирующего увеличения слюнных желез, лимфоаденопатии, васкулита, инфильтрации легочной ткани, гепатоспленомегалии, панцитопении, гипергаммаглобулинемии и повышении СОЭ.
– Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни слюнных желез и гортани”:
|
Источник
Синдром Шегрена, или «сухой синдром» проявляется снижением функции желез внешней секреции, из-за чего возникает выраженная сухость кожных покровов, слизистой оболочки полости рта, глаз, носоглотки, трахеи, влагалища, а также уменьшение выделения пищеварительных ферментов клетками поджелудочной железы и т. д.
Он чаще сопровождает ряд аутоиммунных заболеваний соединительной ткани — склеродермию, дерматомиозит и др. — и носит название вторичного синдрома Шегрена. В случае самостоятельного заболевания его называют первичным синдромом или болезнью Шегрена.
Эпидемиологические исследования, которые были проведенны в последние годы, дали возможность выявить наличие этой патологии у 0,59 – 0,77% всего населения, среди людей старше 50 лет — у 2,7%. Заболеваемость среди женщин в 10 – 25 раз выше, чем среди мужчин.
Причины и механизм развития заболевания
Наиболее характерными для болезни, синдрома Шегрена являются поражения слюнных и слезных желез со снижением их функции. Как следствие возникает сухость и воспаление слизистой оболочки полости рта (ксеростомия), конъюнктивы, кератиты (воспаление роговицы глаз), кератоконъюнктивиты.
Причины синдрома Шегрена до конца не установлены. Наиболее принятой является теория патологической иммунной реакции организма. Она возникает в ответ на повреждение клеток желез ретровирусом, в частности вирусом иммунодефицита человека, цитомегаловирусом, VI вирусом герпеса, Эпштейн-Барр вирусом. Несмотря на сходство иммунологических нарушений и изменений в организме при поражении вирусом, прямых доказательств вирусной причины заболевания не получено.
Сами вирусы, а также измененные ими эпителиальные клетки желез иммунная система воспринимает как чужеродные элементы (антигены). Она вырабатывает на них антитела, которые атакуют и постепенно разрушают железистую ткань. Заболевание часто встречается как семейное, особенно среди близнецов, что дает повод к предположению о наличии генетической предрасположенности.
Таким образом, предполагается, что в механизме возникновения и развития заболевания имеет значение сочетание многих факторов: 
- Генетический.
- Вирусный (возможно).
- Иммунный контроль посредством Т-лимфоцитов.
- Иммунная регуляция с участием половых гормонов, о чем свидетельствует редкая заболеваемость в детском возрасте (до 20 лет); причем среди детей в 80% болеют девочки.
- Стрессовая реакция организма, возникающая в результате иммунного ответа.
Симптомы синдрома Шегрена
Все симптомы болезни Шегрена объединяют в 2 группы:
- Железистые — поражение эпителиальных секретирующих желез, сопровождающееся снижением их функции.
- Внежелезистые, или системные — разнообразные симптомы, свидетельствующие о поражении различных систем организма и не являющиеся специфичными для данного заболевания.
Постоянным и обязательным симптомом для постановки диагноза синдром Шегрена является поражение именно слезных и слюнных желез. На ранних стадиях болезни Шегрена сухость слизистых ощущается пациентом, как правило, только при волнении или физической нагрузке, по мере прогрессирования заболевания ощущение сухости становится постоянным, вынуждая пациента запивать пищу, часто увлажнять рот и использовать капли, искусственную слезу для увлажнения глаз.
Железистые симптомы
Симптомы кератоконънктивита — ощущение царапания, песка и жжения в глазах, зуд кожи в области век и их покраснение, периодическое накопление в углах глаз отделяемого белого цвета. Возникают снижение остроты зрения, сужение глазной щели, точечные кровоизлияния и точечные инфильтраты (отеки) конъюнктивы, повышение чувствительности к яркому свету (светобоязнь) — неприятные ощущения, слезотечение, резь и боль в глазах (см. подробнее синдром сухого глаза: лечение, симптомы).
Следствием глубокой сухости роговицы являются ее помутнение и формирование роговичных трофических (нарушение питания) язв. Присоединение стафилококковой инфекции вызывает гнойный конъюнктивит, нагноение язв роговицы с последующим грозным осложнением в виде ее перфорации (прободения). Изредка бывает увеличение самих слезных желез.
Хронический паренхиматозный паротит
Он является вторым постоянным и обязательным признаком синдрома Шегрена и характеризуется распространенным поражением ткани слюнных желез. Очень часто этому предшествуют стоматит, покраснение и сухость в области каймы и уголков губ «заеды», кариес многих зубов, увеличение подчелюстных и шейных лимфоузлов.
В дальнейшем возникают сухость слизистой рта и увеличение околоушных слюнных желез, гораздо реже — небных, подъязычных и подчелюстных желез. Сухость в ротовой полости возникает вначале при незначительной психоэмоциональной или физической нагрузке, но впоследствии она становится постоянной и приводит к потребности увлажнения во рту во время разговора и еды, особенно при употреблении сухих продуктов.
Заболевание у 50% больных протекает с обострениями, во время которых околоушные железы увеличиваются, приводя к изменению контуров лица («мордочка хомяка»). Железы незначительно болезненны при прощупывании или вообще безболезненны. В период ремиссии они уменьшаются, но после одного из очередных обострений остаются увеличенными. Примерно у 30% больных увеличение желез происходит не только в период рецидивов, но постепенно и постоянно.
Слизистая оболочка языка и полости рта становятся сухими и красными (лакированными), легко травмируются и иногда кровоточат, а слюна — скудной пенистой или вязкой.
При отсутствии лечения в дальнейшем:
- описанные симптомы становятся более выраженными
- сосочки языка сглаживаются и атрофируются, на нем появляются складки, возникает глоссит (воспаление корня языка), из-за чего глотание очень затруднено
- на слизистой щек появляются участки ороговевшего эпителия, а слюна полностью отсутствует
- возможно присоединение бактериальной, грибковой или вирусной инфекции
- на губах возникают трещины и корочки
- частично или полностью выпадают зубы
На перечисленной группе симптомов базируется диагностика синдрома Шегрена, остальные же признаки могут сопутствовать заболеванию в тех или иных вариантах, но не являются решающими в постановке диагноза.
Сопутствующие признаки поражения желез
- Сухость слизистой оболочки верхних дыхательных путей
Это приводит к осиплости голоса, хроническому риниту и воспалению слизистой оболочки придаточных пазух, отиту и снижению слуха. Атрофия, сухость, покраснение и отечность слизистой оболочки влагалища являются причиной хронического кольпита, сопровождаемого жжением, болью, зудом, снижением полового влечения.
- Частыми симптомами бывают сухость кожных покровов, уменьшение потоотделения.
У 30% больных наблюдается поражение потовых апокринных желез, расположенных в подмышечных впадинах, нижних отделах передней брюшной стенки, в области лобка и наружных половых органов. Это способствует шелушению кожи, пигментации ее в этих зонах и формированию абсцессов и флегмон при присоединении вторичной инфекции.
- Симптоматика заболевания органов пищеварения (в 80%)
Это такие заболевания, как хронический эзофагит, гастрит, хронический холецистопанкреатит (см. панкреатит: симптомы, лечение, что можно есть при панкреатите). Они проявляются отрыжкой, болью за грудиной при прохождении пищи по пищеводу, болью в подложечной области и правом подреберье, тошнотой и иногда рвотой. При снижении секреции пищеварительных ферментов клетками поджелудочной железы появляются непереносимость жирных и молочных продуктов, а также клиническая картина нарушений функции кишечника.
Внежелезистые симптомы
К ним относятся боли в костях без рентгенологических изменений в них. У 60% больных отмечаются скованность, боль и ограничение движений в мелких суставах преимущественно по утрам, реже — в крупных суставах. У 5 – 10% возникают боли и незначительная слабость в мышцах, иногда может развиваться тяжелый полимиозит (распространенное воспаление мышечных групп).
В 50% случаев синдрома Шегрена возникают трахеобронхиты, сопровождающиеся покашливанием и одышкой, а при рентгенологическом обследовании у 65% больных выявляются хроническая интерстициальная пневмония или фиброз легких, значительно реже — эксудативный (выпотной) и сухой плевриты (см. плеврит: симптомы, лечение).
У большинства больных обнаруживается увеличение затылочных, подчелюстных, шейных и надключичных лимфоузлов, в 30 – 35% лимфаденопатия (увеличение лимфоузлов) носит генерализованный характер. В этом случае часто наблюдается увеличение селезенки и печени.
Такой же процент страдает васкулитами (воспаление внутренней оболочки артерий), которые протекают по типу стертых форм синдрома Рейно или облитерирующего атеросклероза нижних конечностей. Поражение сосудов мелкого калибра проявляется в виде различных кожных мелкоточечных или пятнистых кожных высыпаний, сопровождаемых зудом, жжением и повышением температуры, образованием язв и некротических (омертвевших) участков кожи.
Распространенное поражение периферической нервной системы (полинейропатия) клинически проявляется расстройством или потерей кожной чувствительности на кистях и стопах по типу «перчаток» и «носков», реже наблюдаются невриты лицевого нерва, тройничного нерва, поражение сосудов оболочек головного и спинного мозга.
Также обследование позволяет установить признаки поражения щитовидной железы со снижением ее функции (примерно у 10%), склонность к аллергическим реакциям на многие пищевые продукты, лекарственные препараты и средства бытовой химии.
Диагностика
Диагноз «болезнь Шегрена» констатируется на основании наличия двух основных диагностических критериев — кератоконъюнктивита и паренхиматозного паротита, но только после исключения третьего критерия — системных аутоиммунных заболеваний (системная красная волчанка, ревматоидный полиартрит и т. д.). При наличии же третьего критерия устанавливается диагноз синдром Шегрена.
Лабораторные методы исследования являются дополнительными. Они позволяют проводить дифференциальную диагностику и в некоторой степени судить о степени активности процесса:
- высокая СОЭ
- анемия, снижение содержания в крови лейкоцитов и тромбоцитов
- повышение в крови уровня иммуноглобулинов A, G и M
- наличие ревматоидного фактора
- наличие антител к компонентам ядер клеток, определяемых иммунофлуоресцентным методом.
Также используются тест Ширмера, позволяющий определять уровень снижения выделения слезы после стимуляции нашатырным спиртом, окрашивание роговицы и конъюнктивы специальными офтальмологическими красителями с последующим биомикроскопическим исследованием эпителия.
Для исследования функции слюнных желез применяются:
- методика нестимулированной и стимулированной сиалометрии — количество слюны, выделяемой за единицу времени
- сиалография — осуществляется рентгенологическим методом после введения контрастного вещества в протоки слюнных желез; методика дает возможность выявить в железе полости более 1 мм
- микроскопическое исследование биоптата слюнной железы
Лечение синдрома Шегрена
Лечение синдрома Шегрена проводится в зависимости от стадии заболевания и наличия системных проявлений.
В целях стимуляции функции желез проводится:
- капельное введение контрикала
- подкожное введение галантамина
- в качестве симптоматического лечения назначаются «искусственные слезы» (капли в глаза) — с низкой вязкостью — Лакрисифи (200-250руб), Слеза натуральная (250 руб), средней вязкости Лакрисин, высокой вязкости Офтагель 180 руб, Видисик 200 руб, Лакропос 150 руб.
- с общеукрепляющей целью проводятся курсы витаминотерапии
На начальных этапах при отсутствии поражения других систем и невыраженных лабораторных изменениях назначаются длительные курсы глюкокортикостероидов (преднизолон, дексаметазон) в небольших дозах.
Если симптоматика и лабораторные показатели значительно выражены, но нет системных проявлений, к кортикостероидам добавляются цитостатические иммунодепрессивные препараты — циклофосфамид, хлорбутин, азатиоприн. Поддерживающая терапия проводится этими же средствами в течение нескольких лет.
При наличии симптомов системного поражения независимо от стадии заболевания сразу назначаются в высоких дозах кортикостероиды и иммунодепрессанты в течение нескольких дней с постепенным переводом на поддерживающие дозы.
При генерализованном полиневрите, васкулите, поражении почек и других тяжелых проявлениях заболевания к вышеперечисленному лечению добавляются такие методы, экстракорпоральное лечение — плазмаферез, гемосорбция, плазменная ультрафильтрация.
Остальные препараты назначаются в зависимости от осложнений и сопутствующих заболеваний — холецистит (см. что можно есть при холецистите), гастрит, пневмония, эндоцервицит и др.
В определенных случаях необходимо соблюдение диетического питания и ограничение физических нагрузок.
Синдром Шегрена не носит угрожающий характер для жизни больного, но способен снизить качество жизни и привести к инвалидности. Своевременная диагностика и лечение на ранних стадиях болезни способны значительно замедлить процесс развития патологического процесса, предотвратить тяжелые осложнения и сохранить трудоспособность.
Источник