Лимфоузлы на головке поджелудочной железы
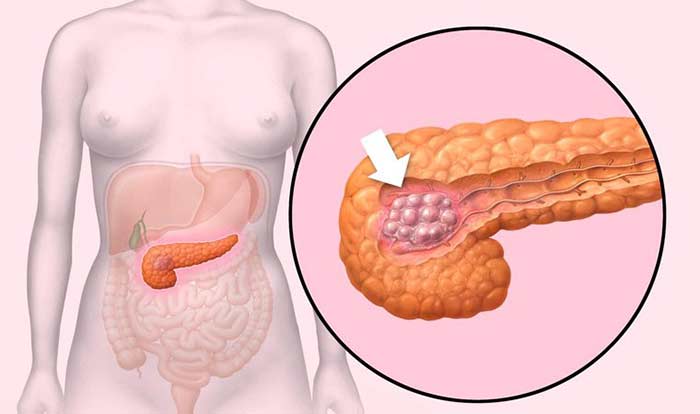
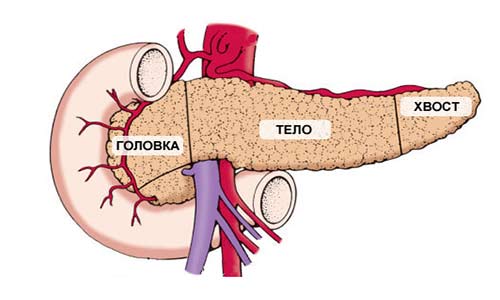
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).

На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Источник
анонимно
Сделали УЗИ брюшной полости ребенку 4 лет. Мальчик, рост 109 см, вес 15.8кг. Самочувствие нормальное, на боли в животе не жалуется. Наблюдается плохой аппетит и периодический жидкий стул с пеной (1 раз в 2 недели примерно).
Результаты УЗИ:
ПЕЧЕНЬ
размеры не увеличены (верхняя граница нормы)
правая д.ПЗР 9.2 см Левая д., толщина 4.4 см
Контуры: четкие, ровные
Эхогенность: не изменена
Эхоструктура: однородная, мелкозернистая
Сосудистый рисунок сохранен
Воротная вена не расширена – 6.4 мм, НПВ не расширена – 12.6 мм
Внутрипеченочные желчные протоки: не расширены
ЖЕЛЧНЫЙ ПУЗЫРЬ
длинник 8.6 см поперечник 1.7 см
Форма: фиксированный перегиб в верхней трети тела и лабильный изгиб в средней трети тела
Стенки: тонкие, ровные
Содержимое: однородное, анэхогенное
Холедох: не расширен
Дополнительные данные: Внепеченочные желчные протоки не расширены
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Размеры: не увеличены
Головка 13.8 мм Тело: 7.2 мм Хвост 12.9 мм
Контуры: Ровные, четкие
Эхогенность:не изменена
Эхоструктура: несколько диффузно-неоднородная
Вирсунгов проток не расширен
Доп.данные: в области тела поджелудочной железы визуализируется увеличенный лимфатический узел овальной формы, с четким контуром, пониженной эхогенности приемущественно по периферии, размерами: 17.1*6.6мм
СЕЛЕЗЕНКА
Размеры не увеличены
длинник 7.3 см толщина 2.7 см
Эхоструктура однородная
Эхогенность не изменена
Селезеночная вена не расширена
ЖЕЛУДОК
Секрет:небольшое количество жидкостного содержимого
Стенки: не утолщены, структурны
Доп.данные: в кишечнике много газов, в области пупка справа визуализируется цепочка мезентериальных лимфатических узлов овальной формы, с четким контуром, пониженной эхогенности приемущественно по периферии, размерами: 16.2*9.6мм, 13.0*7.6мм, 12.9*8.0мм, 11.7*7.5мм и др.
Свободная жидкость и объемные образования в брюшной полости не визуализируются.
ЗАКЛЮЧЕНИЕ: Эхографические признаки фиксированного перегиба в верхней трети тела и лабильного изгиба в средней трети тела желчного пузыря. Небольшие реактивные изменения поджелудочной железы. Реактивная гиперплазия еденичного лимфатического узла в области тела поджелудочной железы и мезентериальных лимфатических узлов. Метеоризм. УЗ признаков патологических изменений печени и селезенки не выявлено.
В анализе на дисбактериоз : Наблюдается снижение содержания бифидобактерий (7 lg KOE/1г при норме 9-10). Получен рост золотистого стафилококка (3 lg KOE/1г .) Остальные показатели в пределах нормы.
АНАЛИЗ КРОВИ
Гематокрит 37.8 (32.0-42.0)
Гемоглобин 13.2 (11.0-14.0)
Эритроциты 4.75 (3.70-4.90)
Тромбоциты 323 (202-403)
Лейкоциты 6.99 (5-14.50)
Палочкоядерные нейтроф. 2 (1-6)
Нейтрофилы сегментоядерные 30* (32-55)
Нейтрофилы (общее число) 32* (33-61)
Лимфоциты 58* (33-55)
Моноциты 7 (3-9)
Эозинофилы 3 (1-6)
Базофилы 0 (0-1)
СОЭ (по Вестергрену) 7 (<10)
Эпштейт-барр: anti-EBV IgM-VCA (капс.бел.) и anti-EBV IgG-VCA (капс.бел.) отрицательно
АНАЛИЗ КАЛА
МАКРОСКОПИЧ. ИССЛ. .
Консистенция МЯГКАЯ
Форма НЕОФОРМЛЕННЫЙ
Запах ОБЫЧНЫЙ КАЛОВЫЙ
pH 6.5 ед. pH 6.0 – 8.0
Цвет КОРИЧНЕВЫЙ
Слизь НЕ ОБНАР отсутствует
Кровь НЕ ОБНАР норма-отсутствует
Остатки неперевар. пищи ОБНАРУЖ. норма-отсутствует
ХИМИЧЕСКОЕ ИССЛ. .
Реакция на скрытую кровь ОТРИЦАТ. норма-отрицат.
Реакция на белок ОТРИЦАТ. норма-отрицат.
Реакция на стеркобилин ПОЛОЖИТ. норма-положит.
Реакция на билирубин ОТРИЦАТ. норма-отрицат.
МИКРОСКОПИЧ. ИССЛ. .
Мыш. волокна с исчерченн. НЕ ОБНАР норма-отсутствуют
М. волокна без исчерченн. ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Соединительная ткань НЕ ОБНАР норма-отсутствует
Жир нейтральный ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Жирные кислоты В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Соли жирных кислот В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Раст. клетчатка неперев. В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Раст. клетчатка перевар. В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Крахмал внутриклеточный НЕ ОБНАР норма-отсутствует
Крахмал внеклеточный В БОЛЬШОМ КОЛИЧЕСТВЕ
Иодофильная флора норм. НЕ ОБНАР норма-ед. в преп.
Иодофильная флора патол. НЕ ОБНАР норма-отсутствует
Кристаллы НЕ ОБНАР норма-отсутствуют
Слизь В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Эпителий цилиндрический в п/зр. В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Эпителий плоский в п/зр. В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Скажите, с чем может выть связано увеличение лимфоузлов в поджелудочной железе и мезентериальных? Ровно год назад на узи тоже были увеличены мезентериальные лимфоузлы примерно таких же размеров, лимфоузла в поджелудочной не было.Какие нам еще обследования необходимо пройти? Гастроэнтеролог прописал Хофитол, Креон, Мотилиум, но по поводу лимфоузлов ничего сказать не может. Мы очень волнуемся, и не знаем куда обратиться, какие анализы и исследования помогут нам выяснить причину?
Добрый день. Лимфоузлы у детишек особенно встречаются нередко как следствие хронической инфекции. Следует уточнить, имеется ли хроническая инфекция ЛОР органов? Как с мочевыводящими путями, нормальны ли анализы мочи? Какие данные УЗи почек? Ребенка, конечно. необзодимо смотреть на предмет увеличенных лимфоузлов и после осмотра проводить коррекцию состояния, в том числе и нарушений в анализах кала- убирать золотистый стафилококк.
Источник
Симптомы первичной лимфомы поджелудочной железы
Первичная лимфома поджелудочной железы представляет трудности для диагностики, так как не имеет специфической (характерной только для данного заболевания) клинической картины (симптомов).
- Иногда заболевание может начинаться по типу острого панкреатита (воспаления поджелудочной железы): опоясывающими болями, тошнотой и не приносящей облегчения рвотой, вздутием живота.
- Также первым проявлением заболевания может быть желудочно-кишечное кровотечение.
- Боль в верхних отделах живота.
- Снижение массы тела.
- Желтуха (окрашивание в желтый цвет кожи и склер (белков глаз)). Это происходит вследствие повышения в крови и тканях уровня билирубина (желчного пигмента (красящего вещества), образующегося в результате разрушения эритроцитов (красных клеток крови)).
- Тошнота.
- Рвота.
- Диарея (частый жидкий стул).
- В некоторых случаях возникает кишечная непроходимость (состояние, при котором нарушается или полностью прекращается продвижение пищи по кишечнику).
- Слабость, повышение температуры тела, озноб, обильное потоотделение в ночное время – классические признаки неходжкинской лимфомы (лимфомы, происходящей из лимфоцитов – белых клеток крови, специальных клеток иммунной системы) – встречаются редко.
- Стеноз (стойкое сужение) выходного отдела желудка или 12-перстной кишки.
Формы
Выделяют 4 стадии первичной панкреатической лимфомы.
- Первая стадия. Лимфома, ограниченная поражением одной группы лимфатических узлов выше или ниже диафрагмы (мышцы, отвечающей за акт дыхания) или располагающаяся внутри или вне внутренних органов (то есть в окружающих тканях), не распространяющаяся на соседние органы и не поражающая лимфатические узлы.
- Вторая стадия. Лимфома, ограниченная поражением 2-х групп лимфатических узлов по одну сторону от диафрагмы (выше или ниже), или лимфома, ограниченная одним экстранодальным (расположенным за пределами лимфатической системы, то есть в тканях, иных, чем лимфатические узлы, селезенка, печень или костный мозг) органом, с распространением в 1-ой или более группах лимфатических узлов по ту же сторону диафрагмы.
- Третья стадия. Лимфома, ограниченная поражением 2-х групп лимфатических узлов по обе стороны от диафрагмы (выше и ниже), с поражением экстранодальных органов или без него.
- Четвертая стадия. Диффузное (распространенное) поражение поджелудочной железы с распространением на соседние органы и ткани, с вовлечением в патологический (отсутствующий в норме) процесс отдаленных лимфатических узлов или без него.
Также в классификации используют дополнительные обозначения, применимые к любой из стадий заболевания.
- A – симптомов нет.
- B – присутствие любого из следующих симптомов (повышение температуры тела выше 38,6°C, потливость по ночам, снижение массы тела без видимых причин на 10% или более в течение полугода, кожный зуд).
- E – поражение одного экстранодального органа, непосредственно примыкающего к вовлеченной в патологический процесс группе лимфатических узлов.
- X – наличие узлового образования более 10 см и/или распространяющегося на органы средостения (анатомического пространства в грудной полости, содержащего органы и жировую клетчатку) более, чем на 1/3.
- CS – клиническая стадия, установленная по результатам осмотра и диагностических исследований.
- PS – стадия патологического процесса, установленная при диагностической лапаротомии (хирургическом рассечении брюшной полости с целью диагностики).
Причины
Причины, вызывающие возникновение первичной лимфомы поджелудочной железы, до конца неизвестны. Считается, что к факторам возникновения этого заболевания относятся:
- иммунодефицитные состояния (состояния, при которых активность иммунной системы (защитной системы организма) резко снижена), в том числе у ВИЧ-инфицированных (зараженных вирусом иммунодефицита человека – медленным прогрессирующим заболеванием, угнетающим иммунную систему) или больных СПИДом (синдромом приобретенного иммунодефицита, последней стадии ВИЧ-инфекции, обычно приводящей к смерти пациента);
- вирус Эпштейна-Барр (разновидность вируса герпеса, способного длительное время существовать в организме в скрытой форме (без клинических проявлений) и вызывать ряд заболеваний на фоне понижения активности иммунной системы);
- инфицирование Helicobacter pylori (бактерия, поражающая слизистую оболочку желудка и 12-перстной кишки);
- наследственность. Известны случаи семейной болезни, особенно у пациентов, в семьях которых имеются люди с иммунными нарушениями.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли в верхних отделах живота, потеря массы тела, тошнота, приступы рвоты, диарея (частый жидкий стул), повышение температуры тела, ночная потливость, желтуха (пожелтение кожи и белков глаз вследствие повышения в крови и тканях уровня билирубина (желчного пигмента (красящего вещества), образующегося в результате разрушения эритроцитов (красных клеток крови)), с чем пациент связывает возникновение заболевания, как оно протекало).
- Анализ анамнеза жизни (наличие у пациента иммунодефицитных состояний (состояний, при которых активность иммунной системы (защитной системы организма) резко снижена), болел ли пациент вирусом Эпштейна-Барр (разновидностью вируса герпеса, способного длительное время существовать в организме в скрытой форме (без клинических проявлений) и вызывать ряд заболеваний на фоне понижения активности иммунной системы)).
- Анализ семейного анамнеза (наличие у родственников заболеваний поджелудочной железы).
- Данные объективного осмотра (часто малоинформативны):
- бледность кожных покровов;
- желтуха (пожелтение кожи и белков глаз), возникающая вследствие повышения в крови и тканях уровня билирубина.
- Лабораторные данные.
- Общеклинический анализ крови. Необходим для того, чтобы отличить первичную лимфому от других заболеваний со схожей симптоматикой, в частности, от рака поджелудочной железы. В отличие от рака поджелудочной железы, при котором развивается анемия (малокровие, снижение содержания гемоглобина (белка-переносчика кислорода) в крови), повышается СОЭ (скорость оседания эритроцитов, неспецифический показатель воспаления), показатели общеклинического анализа крови при первичной лимфоме поджелудочной железы зачастую остаются в пределах нормы.
- Общеклинический анализ мочи не выявляет изменений.
- Общеклинический анализ кала может свидетельствовать о нарушении экскреторной (выделительной) активности поджелудочной железы. Могут отмечаться такие изменения, как: повышенное содержание в кале нейтральных жиров (жировых компонентов пищи, не подвергшихся расщеплению или усвоению и выделенных в неизмененном виде) и мыл (солей жирных кислот) при практически неизменном содержании жирных кислот.
- Стернальная пункция (прокол грудины через грудную стенку с целью взятия ткани (биоптата) – образца костного мозга) или трепанобиопсия (прокол гребешка подвздошной кости для получения образца костного мозга) проводятся для комплексной оценки опухолевого процесса.
- Исследование содержания в крови β2-микроглобулина (маркера активности патологического (ненормального) процесса).
- Биохимический анализ крови выявляет умеренное повышение активности аминотрансфераз (ферментов, участвующих в обмене аминокислот – структурных единиц белков), значительное повышение активности щелочной фосфатазы (фермента, участвующего в обмене фосфорной кислоты и транспортировке фосфора по тканям организма). Также повышается уровень лактатдегидрогеназы (фермента (белкового ускорителя химической реакции), участвующего в процессе окисления глюкозы (сахара) и образовании молочной кислоты) гамма-глутамилтранспептидазы (фермента печени и поджелудочной железы, уровень которого в крови возрастает при заболеваниях печени и алкоголизме) и содержания прямого (связанного) билирубина.
- Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) — неинвазивное (без проникновения через кожу или слизистые оболочки) исследование организма человека с помощью ультразвуковых волн. Применяется для установления локализации (расположения) и размеров опухоли, наличия поражения соседних органов и лимфатических узлов.
- Компьютерная томография (КТ) брюшной полости – метод, позволяющий сканировать различные органы послойно с использованием рентгеновского излучения. КТ также применяется для выяснения локализации и размеров опухоли и исследования состояния соседних органов и лимфатических узлов.
- Магнитно-резонансная томография (МРТ) – высокоинформативный диагностический метод. Применяется, в основном, для диагностики патологических процессов в мягких тканях. Диагностическая функция МРТ при первичной лимфоме поджелудочной железы аналогична таковой у КТ.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – информативное исследование желчных и панкреатических протоков. С помощью фиброгастродуоденоскопа (эндоскопического прибора, с помощью которого проводится ФГДС) протоки заполняются специальным составом (контрастным веществом), который виден на рентгене. Данное исследование помогает обнаружить нарушения оттока желчи и панкреатического сока.
- Рентгенография грудной клетки – проекционное исследование грудной клетки с использованием рентгеновского излучения. Применяется для диагностики патологических изменений грудной клетки и ее органов, а также близлежащих структур. При первичной лимфоме поджелудочной железы оценивается состояние лимфатических узлов средостения (анатомического пространства в грудной полости, содержащего органы и жировую клетчатку) – их нормальные (не увеличенные) размеры говорят в пользу диагноза лимфомы.
- Позитронно-эмиссионная томография (ПЭТ) – диагностический метод, позволяющий исследовать интенсивность обмена и транспорта веществ в различных органах и тканях. В организм вводят радиофармпрепарат (РФП) – биологически активное соединение, содержащее испускающий позитроны (особый вид частиц) радиоактивный изотоп (разновидность элемента химической системы, атомы которого подвергаются радиоактивному распаду, сопровождающемуся излучением). РФП способны накапливаться в очагах опухоли: этот процесс отслеживается с помощью специального аппарата – сканера. ПЭТ применяется для обнаружения как самой опухоли, так и метастазов (новых очагов опухоли, возникших в других органах).
- Тонкоигольная аспирационная биопсия – забор ткани железы через тонкую иглу и исследование клеточного состава (цитология) проводится под контролем УЗИ или КТ. Исследование клеточного состава помогает выявить атипичные (злокачественно измененные) клетки.
- Потоковая цитометрия – диагностический метод, основанный на обнаружении в исследуемом образце ткани (биоптате) определенных антигенов (молекул, вызывающих иммунную реакцию при проникновении в организм и способных связываться с антителами (белковыми молекулами, участвующими в распознавании и удалении чужеродного агента из организма)). Потоковая цитометрия позволяет установить диагноз даже при небольшом количестве в биоптате опухолевых клеток.
- Консультация онколога.
Лечение первичной лимфомы поджелудочной железы
- Хирургическое лечение. Применяется два варианта операций:
- панкреатодуоденальная резекция (операция, включающая в себя удаление 2/3 желудка, желчного пузыря, головки поджелудочной железы и 12-перстной кишки);
- панкреатэктомия (хирургическое удаление поджелудочной железы).
- Лучевая терапия – метод лечения онкологических заболеваний с помощью ионизирующего излучения.
- Химиотерапия – лечение посредством воздействия токсинов (ядовитых веществ) на злокачественные клетки. Имеется несколько схем лечения, которые подбираются индивидуально.
- Диетотерапия. Ее необходимо соблюдать в послеоперационный период и в течение всей жизни — стол №5п (диета с повышенным содержанием белка, уменьшением жиров и углеводов, в частности, сахара).
- Симптоматическая терапия (терапия, направленная на устранение симптомов заболевания).
- Заместительная терапия (медикаментозное лечение, направленное на возмещение утраченной или ослабленной экзокринной функции поджелудочной железы (выработки панкреатического сока – вещества, расщепляющего углеводы, жиры и нуклеиновые кислоты)). Заместительная терапия осуществляется с помощью микрокапсулированных ферментов (заключенных в пищевые добавки и волокна белковых ускорителей химических реакций, способствующих расщеплению пищевых молекул).
- Устранение/облегчение боли, тошноты и рвоты достигается с помощью анальгетических (обезболивающих) и противорвотных препаратов.
- Коррекция гликемии (уровня глюкозы (сахара) в крови) – поддержание оптимального уровня глюкозы в крови.
- Гепатопротективная поддержка – фармакологическая (с помощью лекарственных препаратов) защита печени от повреждающих воздействий на ее клетки.
- Нутритивная поддержка – введение в организм искусственных питательных смесей с лечебными целями.
Осложнения и последствия
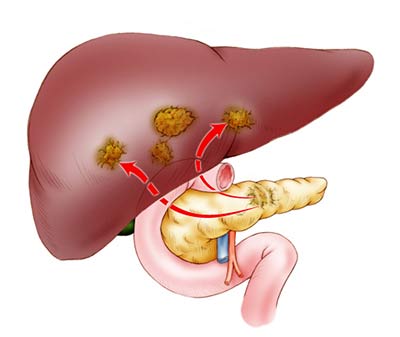
- Развивающаяся механическая желтуха – окрашивание в желтый цвет кожи и склер (белков) глаз вследствие повышения в крови и тканях уровня билирубина (желчного пигмента (красящего вещества), образующегося в результате разрушения эритроцитов (красных клеток крови)), вызванного блокированием желчных протоков опухолью. Механическая желтуха является осложнением сама по себе и может стать причиной такого опасного осложнения, как печеночная недостаточность (нарушение или угнетение функций печени вследствие поражения ее ткани (паренхимы)).
- Возникновение желудочно-кишечных кровотечений.
- Потеря веса вплоть до кахексии (крайней степени истощения).
- Нарушение работы сердца (при стойкой диарее (частом жидком стуле) происходит значительная потеря калия (микроэлемента, отвечающего за нормальную работу сердца)).
- Метастазирование (образование опухолевых очагов в других органах, в частности, в печени).
Профилактика первичной лимфомы поджелудочной железы
Специфической профилактики первичной лимфомы поджелудочной железы на данный момент не существует вследствие нехватки информации о причинах ее возникновения. К общим рекомендациям можно отнести:
- поддержание функции иммунной системы (прием иммуномодуляторов – препаратов, оказывающих стимулирующее действие на иммунную систему);
- своевременное прохождение обследования у гастроэнтеролога, ультразвуковое исследование (УЗИ) брюшной полости — неинвазивное (без проникновения через кожу или слизистые оболочки) исследование организма человека с помощью ультразвуковых волн – 1 раз в год.
Дополнительно
Первичная лимфома поджелудочной железы составляет не более 0,5% от всех опухолей, которые могут возникнуть в этом органе. По некоторым наблюдениям, мужчины заболевают чаще, чем женщины, в 7 раз. Средний возраст заболевания пациента – 65 лет. В то же время существуют данные о том, что женщины заболевают чаще мужчин (соотношение 5:2), и возраст больных составляет от 60 лет до 86 лет.
Источник