Лимфоузлы грибок ногтей на ногах
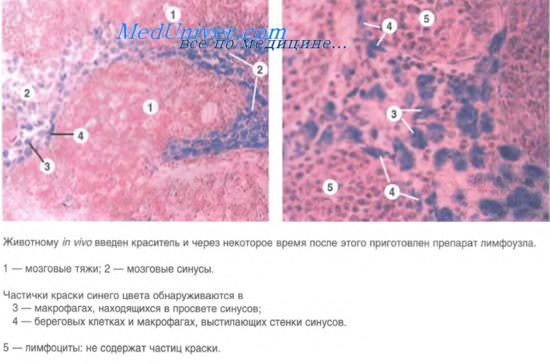
Грибковая лимфаденопатия. Саркоидоз.
Грибковые поражения лимфатических узлов можно разделить на первичные и оппортунистические инфекции; последние развиваются у больных с иммунодефицитами.
Это деление отчасти условно, поскольку даже первичные или глубокие микозы требуют определенной степени угнетения иммунитета для развития системного инфекционного поражения. Грибковым инфекции могут вызывать различные изменения от гистиоцитоза до эпителиоидных гранулем с гнойным некрозом или без него. Точный диагноз основывается на идентификации грибов при специальном окрашивании или культивировании.
Лимфатические узлы могут поражаться при грибковых инфекциях вызываемых Cryptococcus neoformans (криптококкоз) Histoplasma capsulatum (гистоплазмоз) Cvccidioidei immitis (кокцидиодомикоз) и Blastomyces dermatitidis (бластомикоз).
При криптококкозе наиболее часто поражаются лимфатические узлы средостения; процесс развивается после перенесенных легочных инфекций. Степень гранулематозной реакции варьирует от минимальных клеточных проявлений до образования вполне зрелых гранулем, однако часто в большом количестве выявляются дрожжеподобные оргнизмы. Они рефрактильны, имеют различные размеры и светлое гало вокруг клеточной стенки.

Это галя представляет собою капсул из мукополисахаридов, которая выявляется при ШИК-окрашивании или по методу Grocott.
Поражение лимфатических узлов при гистоплазмозе обычно развивается после легочной инфекции и характеризуется появлением патоморфологических признаков, похожих на туберкулезный процесс. Увеличенные лимфатические узлы содержат туберкулоидные гранулемы и часто подвергаются казеозному некрозу. Поля некроза обычно окружены зоной фиброзирования и могут обезыствляться. У больных с ВИЧ/СПИД и другими формами иммунолсфицита гистологические изменения протекают без образования гранулем.
Лимфатический узел замешается пластами гистиоцитов, содержащих многочисленные микроорганизмы. Инкапсулированные почкующиеся дрожжевые грибы лучше визуализируются при ШИК-окрашивании или по методу Grocott в зонах некроза, в гистиоцитах и гигантских клетках.
Клеточные ответы могут вызывать и другие патогенные грибы. В некоторых ситуациях в лимфатических узлах (особенно в узлах, собирающих лимфу от мест инфицирования) может развиваться неспепифическая реакция, выражающаяся в гиперплазии центров размножения и паракортикальной зоны без образования гранулемы. Несмотря на то что многие грибы видны в срезах, окрашенных гематоксилином-эозином, для их лучшей визуализации используется ШИК-окрашивание или метод Grocott. При подозрении на грибковый лимфаденит следует выполнять культурологическое исследование.
Саркоидоз
При саркоидозе гранулемы построены из групп эпителиоидных гистиоцитов с единичными гигантскими клетками, окруженных различным количеством Т-клеток.
Тенденция к слиянию гранулем менее характерна, чем при туберкулезе. Казеозный некроз в гранулемах не определяется, хотя могут выявляться небольшие поля центрального некроза. В многоядерных гигантских клетках могут определяться двоякопреломляющие округлые включении, известные как тельца Шауманна. В этих пластинчатых структурах могут обнаруживаться Са и Fe. Менее часто выявляются астероидные тельца — включения с многочисленными исходящими из центра изогнутыми отростками. Необычные сами по себе, эти включения, однако, не являются специфичными и могут быть выявлены при других реактивных состояниях. При прогрессировании заболевания гранулемы окружаются. а потом и замещаются соединительной тканью.
Патоморфология саркоидоза
– Также рекомендуем “Лимфатические узлы при инфекциях простейших. Лимфатические узлы при поражении червями.”
Оглавление темы “Лимфомы. Лейкозы.”:
1. Медикаментозная лимфаденопатия. Синусовый гистиоцитоз. Болезнь Розаи-Дорфмана.
2. Гранулематозная реакция. Сосудистая трансформация синусов.
3. Гранулезный лимфаденит. Болезнь кошачьих царапин.
4. Венерическая лимфогранулема. Эпителиоидная гранулематозная лимаденопатия. Туберкулезный лимфаденит.
5. Грибковая лимфаденопатия. Саркоидоз.
6. Лимфатические узлы при инфекциях простейших. Лимфатические узлы при поражении червями.
7. В-лимфобластный лейкоз. В-лимфобластная лимфома.
8. Генотип В-клеточных лимфом. Дифференциальный диагноз лимфом.
9. Лимфобластный лейкоз. Лимфобластная лимфома.
10. Генетика лимфобластного лейкоза. Дифференциальный диагноз лимфобластных лимфом.
Источник
О необычных находках дерматофитов
Принято считать, что дерматофиты обычно поражают кожу и ее придатки (волосы, ногти). В редких случаях трихофитоны обнаруживались на слизистих оболочках рта. В качестве казуистики описаны находки ахориона Шенлейна, фиолетового трихофитона в мозговой ткани, внутренних органах, хрящах (А.Н. Аравийский, В.Я. Некачапов, М.Ф. Карпова и др.). Из мочи высевались грибы рода Кандида, актиномицеты и др.
В порядке обследования больных микозами и вторичными аллергическими высыпаниями мы встрелились с совершенно необычными находками дерматофитов (Е.П. Иванова, В.В. Кулага, 1963). Приводим одно из наблюдений.
Больной 3., 38 лет, скотник. Находился в клинике по поводу распространенной инфильтративно-нагноительной трихофитии гладкой кожи (множественные очаги поражения). Микроскопия отделяемого из очага поражения на гладкой коже: найден мицелий гриба; в засевах получен рост фавиформного трихофитона. Микроскопия осадка мочи — элементов гриба не было найдено; отклонений от нормы нет.
В засевах осадка мочи (стерильно взятой) на среду Сабуро с биомицином — в 5 пробирках наблюдался обильный рост фавиформного трихофитона (на 15-й день). Микроскопия культуры из осадка мочи — выявлено обилие мицелия, отчетливо септированного, ветвящегося, с крупными округлыми и вытянутыми хламидоспорами (промежуточные и концевые). Встречается артроспоровый мицелий.
Все колонии имеют сходный вид. Внутрикожные пробы с грибковыми аллергенами, приготовленными из: эпидермофитона (Кауфман-Вольф) —положительная — 1,0×1,0 см; трихофитона рубрум — 0,8×0,8 см; гипсовидного трихофитона — 1,5×1,5 см; кандида— 0,7×0,7 см в диаметре. Реакция связывания комплемента с антигенами из грибов: эпидермофитона Кауфман-Вольф, трихофитон рубрум, кандида и гипсовидного трихофитона — отрицательные результаты.
Таким образом, у больного с нагноительной трихофитией, обусловленной фавиформным трихофитоном, были выделены аналогичные культуры того же гриба из осадка мочи. Интересным является факт медленного, но очень множественного роста (до 10-25 колоний) во многих пробирках (при засеве осадка мочи). При этом колонии гриба на среде Сабуро с биомицином обозначились только к 15-му дню. Вначале они походили на рост микробов.
В последующем удавалось получить культуры эпидермофитона Кауфман-Вольф из осадка стерильно взятой мочи от больных с аллергическими проявлениями (сосудистые аллергиды) при наличии микоза стоп. При этом внутрикожные пробы с грибковыми антигенами оказывались резко положительными, а со стафило- и стрептококковым аллергенами — слабоположительными. Мы пока не можем дать обьяснение отмеченным фактам.
Учитывая приведенные данные, следует более полно проводить обследование больных с грибковыми заболеваниями (особенно с аллергическими проявлениями) — с засевами в т.ч. и осадка мочи.
Лимфатическая система и грибковая инфекция и ее аллергические проявления
Остается мало изученной, но, по-видимому, значительной роль лимфатической системы при грибковых болезнях. Предпосылкой к этому является то, что кожа является органом, особенно богатым лимфатическими сосудами. При этом известно важное значение лимфатической системы в физиологических и патологических процессах в организме человека.
Однако, важным препятствием для решения вопросов соучастия лимфатической системы и заболеваний является факт необыкновенно трудного методического подхода и обследования лимфатической системы. Вместе с тем, оказалось, что «лимфатический патогенез» может явиться важной составной частью в развитии некоторых болезненных состояний. Отмечено участие лимфатических узлов в острых аллергических реакциях организма.
Так, при тяжелых аллергических реакциях с геморрагическим синдромом наблюдалось также резкое увеличение лимфатических узлов, их болезненность. Изменения лимфатических узлов неоднократно наблюдались и при аллергических дерматозах. При этом полагают, что лимфатическая система принимает немаловажное участие в развитии и формировании аллергических реакций и дальнейшем поддержании аллергического состояния организма.
Туберкулезное поражение кожи сопровождается увеличением регионарных лимфатических узлов с характерными специфическими гистологическими изменениями и обнаружением в них (в редких случаях) возбудителя.
Лимфатические узлы одними из первых вовлекаются в патологический процесс при лепре (НА. Торсуев,1947). Одним из наиболее важных диагностических признаков является увеличение лимфатических узлов при сифилисе (пункция их используется в поисках бледной спирохеты).
Лимфатические узлы реагируют и при многих других заболеваниях кожи (пиококковых, вирусных, бациллярных и т.д.); наблюдается «дерматогенный» лимфаденит и при псориазе (А.В. Богатырева, 1959), красной волчанке (И.И. Юкелис.1952 и др.) и некоторых других воспалительных заболеваниях кожи (инфекционной и неинфекционной природы).
В литературе встречаются отдельные (обычно казуистические) указания на изменения лимфатических узлов при микозах. Однако, в практической работе до сих пор не учитывается значение изменений в лимфатической системе при микозах, их аллергических и парааллергических проявлениях; не используется возможность воздействия на течение и исход через лимфатическую систему (применение антиаллергических средств непостредственно в лимфатические узлы, физиотерапевтические процедуры и др.).
Поражения лимфатических узлов отмечены при фавусе (А.Н. Аравийский, 1949 и др.), трихофитии (В.Я. Некачалов, 1948 и др.), хромомикозе (Я. Мериин,1938), актиномикозе (Г.О. Сутеев,1943), кандидозах (Б.М. Прозоровский,1956 и др.) и других поверхностных и глубоких микозах.
Возбудитель инфекции, проникнув в лимфатическую систему, неизбежно приходит в соприкосновение с лимфоидными образованиями, испытывая на себе то или иное воздействие (лимфатические сосуды и узлы при этом реагируют на внедрение инфекции). Было отмечено, что в части случаев обнаруживалось изменение свойств возбудителя пораженного лимфатического узла — чаще в сторону уменьшения патогенности, ослаблению вирулентности.
Так, при выделении от больных глубокой, нагноительной трихофитией культуры гипсового трихофитона из кожных очагов и увеличенных лимфоузлов (при проверке патогенности на морских свинках) — оказалось, что грибы «железистого» происхождения менее патогенны, чем кожно-очаговые. Следовательно, микрогрибы, попав с током лимфы в лимфоузлы, подвергаются действию ткани узла, что в ряде случаев ведет к ослаблению вирулентности возбудителя (и, возможно, созданию очагов скрытой инфекции).
Однако, барьерная способность регионарных лимфоузлов обнаруживается не во всех случаях. Лимфоидная ткань неодинаково реагирует на поступление различных грибов и продуктов их жизнедеятельности (чувствительность лимфоидной ткани, массивность инфекции, патогенность ее и др.). При этом патогенные свойства возбудителя могут и возрастать и приобретать другое качество.
Проблеме «лимфатическая система и микозы» посвящены исследования В.Я. Некачалова и Е.П. Костюк (1967). В клинике и эксперименте было показано, что при микозах лимфатическая система принимает непосредственное участие в развитии аллергических изменений, в возникновении рецидивов и «сохранении» дремлющей инфекции в лимфатических узлах.
При этом патогенные грибы могут сохраняться в регионарных лимфоузлах в течение длительного времени после клинического выздоровления. В дальнейшем в процесс вовлекаются не только регионарные лимфоузлы, но и отдаленные (тазовые и др.) — с обнаружением элементов грибов в них.
При микозах и лимфаденопатии гистологически удавалось наблюдать картину хронической гранулемы с наличием в инфильтрате спор, мицелия гриба (с последующим получением его культуры). Аналогичные данные получены при пунктате увеличенных лимфоузлов (например, при обострениях микоза стоп и вторичных аллергических высыпаниях). Эти данные указывают на активное вовлечение лимфатической системы в микотический процесс.
Следовательно, показана взаимосвязь грибковой инфекции с лимфаденитами, развитием и поддержанием специфической аллергии, разнообразных парааллергических осложнений (лимфоузлы приходили к нормальному состоянию гораздо позже исчезновения вторичных аллергических высыпаний).
Таким образом, грибковая инфекция (и продукты ее жизнедеятельности), задерживаясь в лимфатических узлах, могут создавать скрытые очаги инфекции, вызывая рецидивы микоза и его осложнения, повышенную сенсибилизацию организма. Учет этих данных, своевременная оценка лимфаденитов в развитии специфического аллергического состояния организма, возникновении рецидивов грибковой инфекции позволяет проводить рациональную терапию при микозах и сопутствующих лимфаденитах.
Псевдомикозы
Псевдомикозы (Pseudomycosis) — общее название поражений (чаще подошвенных и ладонных), клинически сходных с микозами. При этом элементы обычно располагаются симметрично; образуются везикулезные, пустулезные (иногда — геморрагические) высыпания.
В дальнейшем формируются корки, шелушение — т.е. клиническая картина имеет большое сходство с грибковыми поражениями. Однако, при многократных микологических исследованиях элементы грибов обнаружить не удается. Дифференциальной диагноз микоза и псевдомикоза осложняется и тем, что при грибковых заболеваниях с нарастанием аллергического компонента все труднее становится обнаружить элементы грибов (особенно при экзематизации).
Попытки проведения «пробного» антимикотического лечения при псевдомикозах обычно вызывают обострение процесса, его распространение. Чаще понятие «псевдомикоз» отождествляют с «бактеридом пустулезным» Эндрюса (полагают, что это инфекционно-аллергический процесс, протекающий в виде пустулезных высыпаний на кистях и стопах; чаще его связывают с наличием в организме возбудителей стрептококковой или стафилококковой инфекции — т.е. он является своеобразным микробидом).
В некоторых случаях псевдомикоза возникает обильное псориазиформное шелушение. При этом наблюдается большое клиническое сходство с пустулезным псориазом (дифференциально-диагностически можно думать о псориазе и в связи с упорством к терапии).
Грибковые заболевания также следует дифференцировать с акродерматитом Аллопо (появляется преимущественно на ладонях и стопах: на гиперемированном фоне возникают везикулы и пустулы; проявляет значительное упорство к терапии; со временем ногти становятся тусклыми, деформируются; отмечается зуд, болезненность, парестезии).
Особые трудности в диагностике возникают при локализации псевдомикоза в межпальцевых складках. При этом во время первичного осмотра обычно возникает диагноз «интертригинозная эпидермофития».
Таким образом, псевдомикозы по клиническим проявлениям могут иметь большое сходство с истинными грибковыми болезнями; однако, этиологически (и по подходам к лечению) представляют собой различные заболевания. Решающим в постановке диагноза микоза или псевдомикоза являются микроскопические и культуральные исследования.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
Опубликовал Константин Моканов
Источник
Здравствуйте, дорогие читатели. Онихомикоз – медицинское название очень распространенного заболевания, более известного нам как грибок ногтя. В последнее время наблюдается скачок уровня заболеваемости этим недугом. Связывают данный неприятный факт с популярностью дешевой обуви, которая не отличается особым качеством. Она производится из низкосортных материалов, которые обладают низкой пропускной способностью для воздуха, что препятствует нормальной вентиляции стопы. В таких условиях, при потливости стоп, создаются идеальные условия для продуктивной деятельности патогенной микрофлоры. Эта проблема распространена повсеместно. Ее размах настолько велик, что число заболевших превышает 20% от всех жителей планеты!
Как понятно из названия, грибок ногтей является микотическим (грибковым) поражением ногтевой пластины. Разновидностей патогенных грибков, способных вызывать данное заболевание, очень много.
Но, как утверждают медики, в большинстве случаев ногтевые пластины на ногах поражаются дерматофитами. Значительно реже причиной развития заболевания становятся дрожжевые (кандидоз) и плесневые грибки.
Иногда на практике приходится сталкиваться с деформацией ногтей на ногах негрибковой природы.
Симптомы грибка ногтей на ногах — первые признаки
Грибковое поражение может затрагивать не только ногти, но и сами стопы. Симптомы при заражении будут отличаться в зависимости от разновидности возбудителя, вызвавшего развитие болезни. Значение также имеет и степень поражения ногтевой пластины.
Но, несмотря на существующие отличия, можно выделить и общие признаки грибковой активности:
✔ Изменение цвета ногтя.
✔ Появление на ногтевой пластине пятен, полосок, утолщений, наплывов.
✔ Разрыхление структуры ногтей или их расслоение.
✔ Покраснение, шелушение, растрескивание кожи стоп.
✔ Появление зуда, болевых ощущений (в том числе только при ходьбе), жжения в области поражения.
✔ Воспаление, сухость пострадавших участков кожи.
✔ Часто стопы источают отталкивающий аромат.
На нижней части стоп может наблюдаться белесый налет. Шелушение кожи сменяется появлением мелких хлопьев отмершей кожи, которые покрывают ее поверхность.
Виды грибковых поражений
Нормотрофическая форма поражения. На ногтях появляются белесые или желтоватые пятна либо полоски. По мере прогрессирования болезни они распространяются, постепенно полностью изменяя цвет всей пластины.
Толщина, а также блеск ее поверхности остаются неизменными. Может наблюдаться нарушение срастания ногтя с подногтевыми тканями, из-за чего он отслаивается и может быть легко и безболезненно удален.
Гипертрофическая форма заболевания. Пораженный ноготь становится коричневато-желтым либо серым. Наблюдается утолщение ногтевой пластины за счет разрастания подногтевого эпителия. Сама ногтевая пластина становится крохкой.
Особенно сильно разрушаются боковые части, из-за этого она приобретает когтеподобную форму. Это характерный признак данного заболевания. Ногтевая поверхность становится тусклой. При ходьбе заболевший человек испытывает боль.
Атрофическая форма поражения. Ногтевая пластина изменяет цвет, становясь буро-серой, утрачивает прозрачность и блеск. Ноготь начинает постепенно разрушаться, начиная от наружной части в направлении зоны ногтевого роста.
Разрастающиеся эпителиальные частицы заполняют ногтевое ложе рыхлой массой. Без лечения произойдет полная утрата ногтя.
Классификация по возбудителю заболевания
Дерматофитное поражение. Встречается в подавляющем большинстве случаев (около 90%). Есть несколько разновидностей. При некоторых заражение может распространяться на межпальцевые участки на стопе, на кожу ног и даже рук.
Дрожжевое поражение. Эту разновидность бывает трудно выявить, особенно на начальном этапе. Поражается сначала ногтевой валик, он воспаляется и отекает. Позже заметно шелушение в этой области, возможет легкий зуд и слабая болезненность. Ноготь становится бугристым, теряет блеск, может крошиться. В запущенных случаях появляются гнойные выделения.
Плесневое поражение. Под действием плесени ноготь меняется, приобретая зеленоватый, синеватый оттенок или же начинает чернеть.
Боковые его части становятся шершавыми. Со временем пораженные области отмирают, из-за чего ноготь деформируется. Постепенно он весь разрушится.
Встречается плесневое поражение довольно редко, в основном как осложнение другой формы грибковых поражений, а также при ВИЧ-инфицировании.
Классификация по месту локализации поражения
Грибковое поражение может локализовываться на разных участках ногтя. В связи с этим в международной классификации различают несколько типов повреждений.
- Тотальное, когда действие грибка охватывает весь ноготь.
- Дистальное, если задета только верхняя часть ногтя (свободный край).
- Проксимальное, при котором наблюдается поражение ногтевого валика (нижняя часть ногтевой пластины).
- Латеральное, наблюдаемое на боковых частях ногтей.
Нередко они характеризуют разные стадии заболевания.
Поражение грибком стоп
Существует несколько разновидностей грибкового поражения стопы.
Межпальцевая форма. Наиболее распространенная разновидность грибка стопы. Как видно из названия, болезнь поражает межпальцевые промежутки, позднее она может переходить и на другие части стоп, включая ногти.
В межпальцевых складках сначала появляются влажные трещинки и специфические кожные наслоения. Позже заметна эрозия кожи. Болезнь имеет склонность перерастать в хроническую. Нередко осложняется стрептококковым инфицированием
Гиперкератическая (сквамозная) форма. Затрагивает всю стопу. Отличатся достаточно глубоким поражением тканей. Сначала кожа шелушится и слегка краснеет, затем становится грубой и изъеденной, на пятках иногда наблюдается глубокое растрескивание ороговевшего слоя.
Заболевание может перекинуться на ногти, которые при этом утолщаются, темнеют и начинают раскрашиваться. Болезнь весьма характерна для спортсменов.
Дисгидротическая (везикулярная) форма. На стопах появляются везикулы (пузыри с жидкостью), которые после прорывания оставляют эрозийные следы. Кожа становится изъязвленной, с отслаивающимися участками, покрывается гнойными корками. Нередко сопровождается аллергической сыпью (из-за действия токсинов).
Болезнь встречается нечасто и лечится достаточно легко. Но здесь опасность кроется в большой вероятности поражения бактериями или вирусами, что значительно осложняет течение болезни и фактически исключает возможность быстрого выздоровления.
Стертая форма. Ее бывает непросто выявить, так как изменения кожи и состояния ногтей проявляются слабо. Ногтевые пластины могут стать желтоватыми. Кожа на подошве несильно шелушится, приобретает рыхлый характер. Может наблюдаться зуд. Заболевание хорошо поддается излечению.
Грибок ногтей на ногах — причины появления
Симптомы грибка ногтей на ногах и первые признаки, сигнализирующие о снижении общего уровня иммунной сопротивляемости организма и ненадлежащем уходе за стопами.
Если защитные функции в норме, то даже при инфицировании заболевание не сможет развиться. Иммунные механизмы самостоятельно справятся с агрессором.
Но при ослаблении иммунитета в совокупности с сопутствующими причинами, благоприятствующими развитию недуга, организм не сможет противостоять грибку.
Для эффективной борьбы с ним нужно постараться устранить или хотя бы минимизировать (например, хронические заболевания вряд ли удастся полностью преодолеть) влияние этих факторов.
Причины, вызывающие развитие грибка:
✔ Избыточная потливость ног.
✔ Нарушение естественной вентиляции стоп (плотная обувь из низкокачественного материала, синтетические носки).
✔ Снижение функций защиты организма.
✔ Нарушение защитного слоя кожи (избыточная гигиена, чрезмерная обработка антибактериальными средствами, злоупотребление жидкостью для снятия лака).
✔ Травмирование пластины ногтя и повреждения подошвы ног (трещины, натоптыши и пр.).
✔ Особенности стопы, ухудшающие ее аэрацию (вследствие плоскостопия, ожирения и пр.).
✔ Сопутствующие заболевания (диабет, варикоз, псориаз, нарушение метаболизма, пищеварения, циркуляции крови в ногах, ВИЧ).
✔ Антибиотики и некоторые другие лекарственные средства, принимаемые продолжительным курсом.
✔ Низкий уровень гигиены стоп.
✔ Возрастные и половые критерии (мужчины и пожилые люди более подвержены заболеванию).
✔ Профессиональный фактор (условия с высокой температурой и влажностью, запыленностью, ионизирующим излучением, ношение резиновой обуви; также часто болеют и массажисты, ортопеды, работники санаториев, парилок и т. п.).
✔ Посещение общественных саун, бань, плавательных бассейнов.
✔ Салонный педикюр при нарушении принципов гигиены и стерильности.
✔ Бытовой фактор (общее пользование мочалками, тапочками, ковриком в ванной и пр.).
Как показали исследования, в наибольшей степени грибку стопы и ногтей подвержены люди, страдающие от сахарного диабета. Это заболевание наблюдается у 35% диабетиков.
Также высока вероятность получить грибковое поражение при псориазе. Здесь вероятность заболеть выше на 55%.
Последствия грибковых поражений
Хотя грибок стопы не представляет непосредственной угрозы жизни больного, нельзя безответственно относиться к своему здоровью и пускать все на самотек.
Грибковое поражение вовсе не является досадной неприятностью и исключительно эстетической проблемой.
Своевременное неизлечение болезни приводит к развитию хронической формы недуга с регулярными обострениями.
Также возможны нешуточные осложнения.
- Нарушение процесса роста ногтей, врастание в мягкие ткани.
- Полная или частичная утрата ногтя.
- Застойные явления, в том числе лимфостаз.
- Распространение болезни на соседние участки и вглубь тканей.
- Присоединение других инфекций (бактериальных, вирусных и грибковых).
- Рожистое воспаление – острое воспалительное заболевание инфекционного характера.
- Диабетическая стопа у диабетиков – анатомические изменения, приводящие к повышению вероятности травмирования, инфицирования, нагноений и некроза (омертвения) тканей.
- Элефантиаз – патологическое разрастание кожных и подкожных тканей, приводящее к увеличению размеров органа.
- Экзема.
Лечение грибка ногтей — недорогие и эффективные препараты
Для назначения правильной схемы лечения нужно поставить точный диагноз. С этой целью проводится ряд лабораторных исследований. Современная фармакология предлагает великое множество различных противогрибковых препаратов.
Именно поэтому самостоятельное лечение затруднено и часто оказывается неэффективным. Врачу предстоит выяснить возбудителя заболевания, степень запущенности недуга, область поражения, наличие сопутствующих заболеваний.
Только исходя из комплекса полученной информации он сможет назначить курс терапии. Здесь используются как препараты местного действия (для наружного нанесения — мази, кремы, лаки, пенки, сыворотки), так и общего, принимаемые внутрь (таблетки, капсулы).
Действующим веществом в противогрибковых мазях может быть циклопирокс, нафтифин, нистатин.
Если поражения грибком достаточно обширны, рекомендовано применение таблетированных антимикотических препаратов.
В отличие от наружных средств, таблетки оказывают общее воздействие на весь организм больного.
Перорально назначаются препараты на основе тербинафина, флуконазола, итраконазола. Нередко возникает необходимость хирургического удаления образований, но есть недорогие и эффективные препараты от грибка ногтей.
Рекомендуемые препараты:
— нистатин (мазь или таблетки, по рекомендации врача);
— низорал (таблетки, крем);
— миконазол (крем, таблетки);
— ламизил (таблетки, крем);
— кетоназол (крем, капсулы);
— леворин (таблетки, мазь);
— орунгал (капсулы);
— фунгавис (таблетки);
— флуконазол (капсулы);
— микозан (сыворотка);
— лаки — офломил, лоцерил, демиктен, батрафен, циклопироксоламин.
Многие указанные средства показаны также для профилактического использования.
Нужно помнить, что все антимикотические препараты имеют различное побочное действие. Потому лечение, назначение и отмена препаратов, контроль состояния больного – все это находится исключительно в компетенции врача.
Часто процесс выздоровления бывает очень затяжным, до года, пока пораженный ноготь полностью не обновится.
В период лечения особое внимание нужно уделять гигиене ног. При грибковом поражении ногтей использование декоративных лаков не допускается.
Для предотвращения заражения домочадцев нельзя ходить дома босиком, допускается ношение только закрытой обуви. Обрабатывать ее нужно дважды за день противогрибковыми средствами. После использования ванны проводится тщательная ее обработка.
Запрещается совместная стирка вещей. После излечения нужно в обязательном порядке избавиться от всех предметов, контактировавших с ногами (мочалки, тапки, все носки и т.д.).
Рекомендации
- Ноги следует содержать в чистоте и сухости. Моют стопы раз в день, при необходимости – чаще. После этого их поверхность, включая межпальцевые промежутки, старательно просушивают. Надевать теперь нужно только свежие носки.
- Обувь должна быть удобной, не слишком старой (не более 3-х лет), из воздухопроницаемого материала. Некачественные или модные резиновые модели нельзя носить ежедневно. По крайней мере, следует ограничить длительность ее ношения в течение дня. С этой целью рекомендуется использовать сменную пару. Крайне не рекомендуется пользоваться чужой обувью, включая тапочки.
- Носки используют из хлопка, шерсти либо других несинтетических материалов. Допустимо надевать синтетику лишь в отдельных случаях.
- Труднее всего уничтожить грибок на деревянных поверхностях. Это следует учитывать при посещении общественных парилок, бань, бассейнов. Здесь лучше находиться в резиновой обуви закрытого типа.
- Носки, комнатную обувь, стельки нужно регулярно выстирывать.
- Процедуру салонного педикюра следует проводить у проверенного мастера при соблюдении правил стерильности. Или же в домашних условиях придерживаясь этих же принципов. Нужно всячески избегать всевозможных травм ногтевых пластинок, своевременно устранять проблемы, характерные для поверхности подошвы (мозолистые образования, натоптыши, трещины), не злоупотреблять педикюром, обезжиривающими и обеззараживающими средствами.
Читайте, также, на блоге:
Лучшее средство от грибка ногтей на ногах.
Лечение грибка ногтей содой.
Лечение грибка ногтей уксусом — противогрибковые средства.
Можно ли вылечить грибок ногтей народными средствами.
Основные причины грибка ногтей на руках.
Инструкция по применению экзодерил крема.
Какое лечение грибка ногтей наиболее эффективно.
Берегите себя, следите за своим здоровьем. Будьте здоровы!
Источник