Лимфоузел с внутренней стороны колена
В организме человека расположено больше 500 лимфатических узлов. Они выполняют важную функцию, выступая барьером на пути различных инфекций. Лимфатические узлы являются важной частью иммунной системы. Мало кто знает, какую функцию выполняют подколенные лимфоузлы и где именно они расположены. В то же время именно они являются одними из самых крупных и часто воспаляются при травмах и повреждениях этой области.
Расположение и функции подколенных лимфоузлов

Подколенные лимфоузлы реагируют воспалением на травмы ног
Лимфатическая система представляет собой сложную структуру из капилляров, сосудов, узлов. Она выполняет сразу несколько важных функций:
- обеспечивает фильтрацию всего организма от токсинов;
- препятствует проникновению инфекции;
- транспортирует необходимые вещества в кровь;
- регулирует обменные процессы в тканях.
Подколенные лимфоузлы – важная часть лимфатической системы. Они расположены в задней части колена, в подколенной ямке, непосредственно вокруг подколенной вены. Наличие этих узлов играет важную роль в обеспечении лимфотока нижних конечностей и поддержании здоровья ног.
Эти узлы отвечают за отток лимфы от стопы и голени. Они выступают надежной защитой всего организма при травмах и повреждениях ног, так как препятствуют проникновению инфекции.
Нормальные размеры
Лимфоузлы под коленом достаточно большие, поэтому их можно нащупать самостоятельно. Размеры лимфоузлов под коленом сзади – около 5-10 мм. Причем у женщин и мужчин они расположены одинаково и мало отличаются размерами.
В норме надавливание на эти узлы не причиняет никакого дискомфорта. При пальпации отмечается однородная структура, нормальное состояние и температура эпидермиса вокруг них.
Подколенные узлы входят в число относительно неглубоко расположенных лимфатических узлов, поэтому при различных патологиях они заметно увеличиваются, что делает возможной пальпацию.
Точных норм размеров и количества этих лимфатических узлов нет, так как эти показатели зависят от возраста и физиологических особенностей конкретного человека.
Тревожные симптомы и повод для обращения к врачу
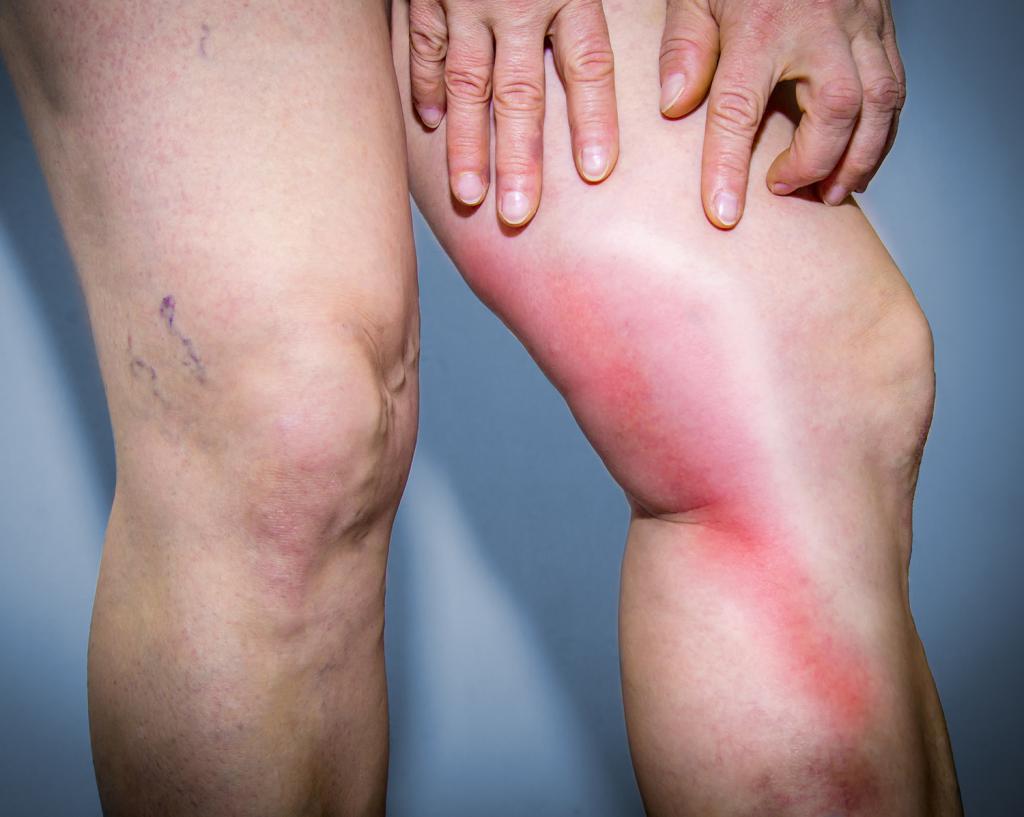
При нарушении оттока лимфы необходимо немедленно посетить врача
Существует три патологии, которые требуют срочной диагностики и консультации специалиста:
- увеличение лимфатических узлов под коленом (лимфаденопатия);
- воспаление лимфоузлов;
- нарушение оттока лимфы.
Каждое из этих нарушений имеет ряд особенностей. Поводом для обращения к врачу является увеличение лимфатических узлов, когда человек может прощупать их самостоятельно. Если же это состояние сопровождается общим недомоганием и болевым синдромом, откладывать посещение клиники нельзя.
Чтобы знать, на какие симптомы обратить внимание, следует подробнее рассмотреть патологии лимфатической системы, а также причины, которыми они могут быть спровоцированы.
Увеличение подколенных узлов (лимфаденопатия)
Лимфоузлы в коленях могут увеличиваться под действием различных факторов. Такое состояние называется лимфаденопатией, но отдельным заболеванием не является. Как правило, увеличение подколенных лимфоузлов происходит на фоне различных патологических процессов, протекающих в непосредственной близости от нижних конечностей.
Типичные симптомы этого нарушения:
- образование шишки под коленом;
- покраснение кожи;
- общая слабость;
- дискомфорт в конечности;
- ночная потливость;
- увеличение печени и селезенки.
Так как лимфатические узлы этой зоны достаточно крупные, патологии сопровождаются усилением нагрузки на печень и селезенку, что проявляется увеличением размеров этих органов. Самостоятельно заподозрить увеличение печени можно по характерному дискомфорту, проявляющемуся чувством тяжести и давления с правой стороны тела. В то же время выраженный дискомфорт наблюдается только при тяжелых формах лимфаденопатии, в частности, когда увеличены сразу несколько групп лимфатических узлов.
Главная причина воспаления лимфатических узлов – это инфекция
Причины лимфаденопатии этой области:
- инфекции;
- фурункулез;
- травмы и переломы конечности;
- хронические заболевания;
- сифилис;
- туберкулез;
- ВИЧ.
Как правило, увеличение локальных лимфоузлов происходит при наличии патологического очага в непосредственной близости от пораженной зоны. Так, лимфаденопатия часто бывает спровоцирована фурункулезом. Это инфекционное заболевание проявляется образованием крупных гнойных фурункулов на коже. Причиной патологии выступает золотистый стафилококк.
Лимфаденопатия может быть вызвана травмами и механическими повреждениями лимфоузлов. Это происходит при ушибах, ударах колена или переломах нижних конечностей.
Одной из причин лимфаденопатии этой области является ревматоидный артрит. Это заболевание проявляется воспалением суставов.
К инфекциям, которые могут вызвать нарушение, относят вирус Эпштейна-Барр. Заболевание, спровоцированное этим возбудителем, называется инфекционным мононуклеозом.
Одновременное увеличение нескольких групп лимфоузлов является одним из первых симптомов ВИЧ.
Патологии лимфоузлов на нижних конечностях могут быть связаны с трофическими язвами и гангренозными патологиями ног у больных сахарным диабетом. Еще одной причиной увеличения подколенных лимфоузлов выступает варикозное расширение вен.
Воспаление подколенных узлов
Лимфоузел под коленом может воспалиться. Такое заболевание называется лимфаденитом. Причины воспаления лимфоузлов под коленом, как правило, инфекционные. Такая патология может развиваться вследствие проникновения инфекции непосредственно в узел. В этом случае воспаление носит гнойный характер.
Причины воспаления лимфоузлов под коленом делят на специфические и неспецифические. Специфической причиной является инфицирование туберкулезом. Палочка Коха может распространяться по всему организму, причем она сильно ослабляет иммунитет, вследствие чего ослабевает барьерная функция лимфатической системы и могут воспаляться лимфоузлы.
Неспецифические причины воспаления – это условно-патогенные микроорганизмы, которые всегда присутствуют в организме человека. Так, инфицирование подколенных лимфоузлов отмечается при фурункулах, простатите у мужчин, заболеваниях, передающихся половым путем, инфекциях мочевого пузыря и почек. Инфекционные агенты могут с током крови распространяться по всему организму, в том числе и проникать в подколенные лимфоузлы.
Симптомы лимфаденита:
- значительное увеличение лимфоузла;
- повышенная температура тела;
- болевой синдром;
- гиперемия кожи;
- симптомы интоксикации;
- упадок сил и слабость.
В случае гнойного воспаления внутри узла видно гнойное содержимое. Это сопровождается острой болью. При этом температура тела может повышаться до 40 градусов, наблюдаются острые симптомы интоксикации и сильный болевой синдром.
Болевой синдром
Расположение подколенных лимфоузлов относительно неглубокое, поэтому при воспалении они заметно видны, болят. Боль при этом может быть тупой и ноющей, если воспаление не гнойное, либо острой и мучительной, если наблюдается нагноение.
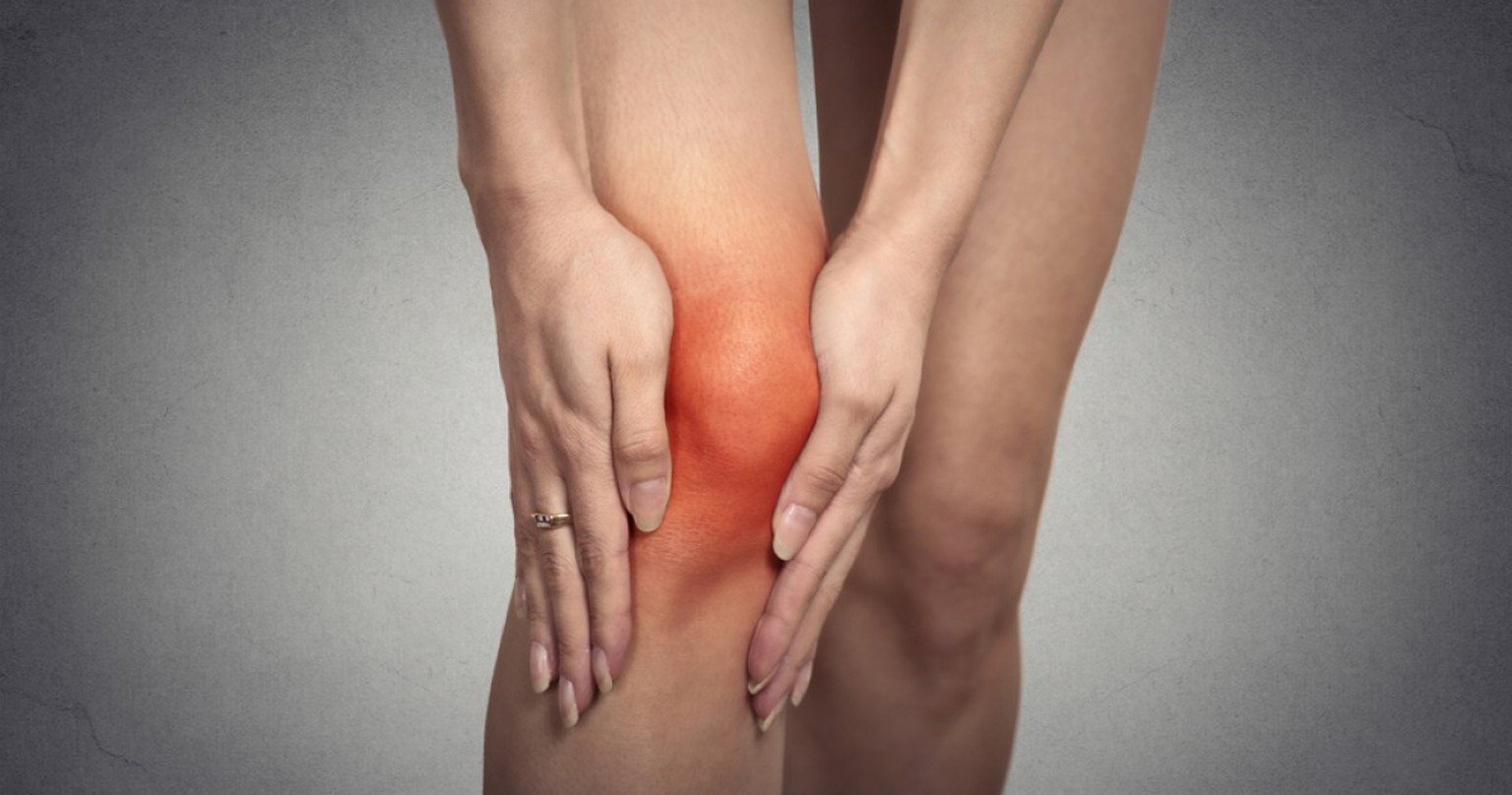
Нагноение лимфатического узла сопровождается сильной болью
При лимфаденопатии может появляться ощущение давления при пальпации, но острая боль, как правило, отсутствует. Также увеличенные лимфоузлы в коленном суставе могут ныть при сгибании ноги. Выраженный болевой синдром при лимфаденопатии появляется только при значительном увеличении узла, когда его размеры превышают 3 см.
Нарушение оттока лимфы в ногах
Разобравшись, есть ли лимфоузлы под коленками, следует внимательно относиться к здоровью собственных ног. Еще одним тревожным симптомом является отечность нижних конечностей. Это происходит при нарушении лимфотока в ногах. Причины патологии:
- повреждение лимфоузлов;
- ожирение;
- недостаток физической активности;
- варикозное расширение вен;
- сахарный диабет.
Нарушение лимфотока сопровождается отечностью, покраснением кожи, ноющей болью в ногах. Человек быстро устает при ходьбе, при этом боль в ногах усиливается к вечеру, когда отечность тканей усугубляется.
В особо тяжелых случаях может развиваться лимфостаз. Это опасная патология, связанная с застоем лимфы. Болезнь требует своевременной диагностики и лечения, так как может привести к необратимым изменениям в тканях нижних конечностей, в результате которых развивается слоновая болезнь, грозящая инвалидизацией.
При застое лимфы также присутствует болевой синдром, однако боль постоянная и ноющая. Когда лимфоузлы под коленом воспаляются, боль острая, но приступообразная, а при лимфаденопатии такой симптом может и вовсе отсутствовать.
Диагностика
При появлении дискомфорта необходимо отправиться к врачу. В первую очередь нужно посетить ревматолога и травматолога для исключения патологий суставов, связок и сухожилий. Это связано с тем, что травмы и ушибы подколенной ямки имеют те же симптомы, что и лимфаденопатия.
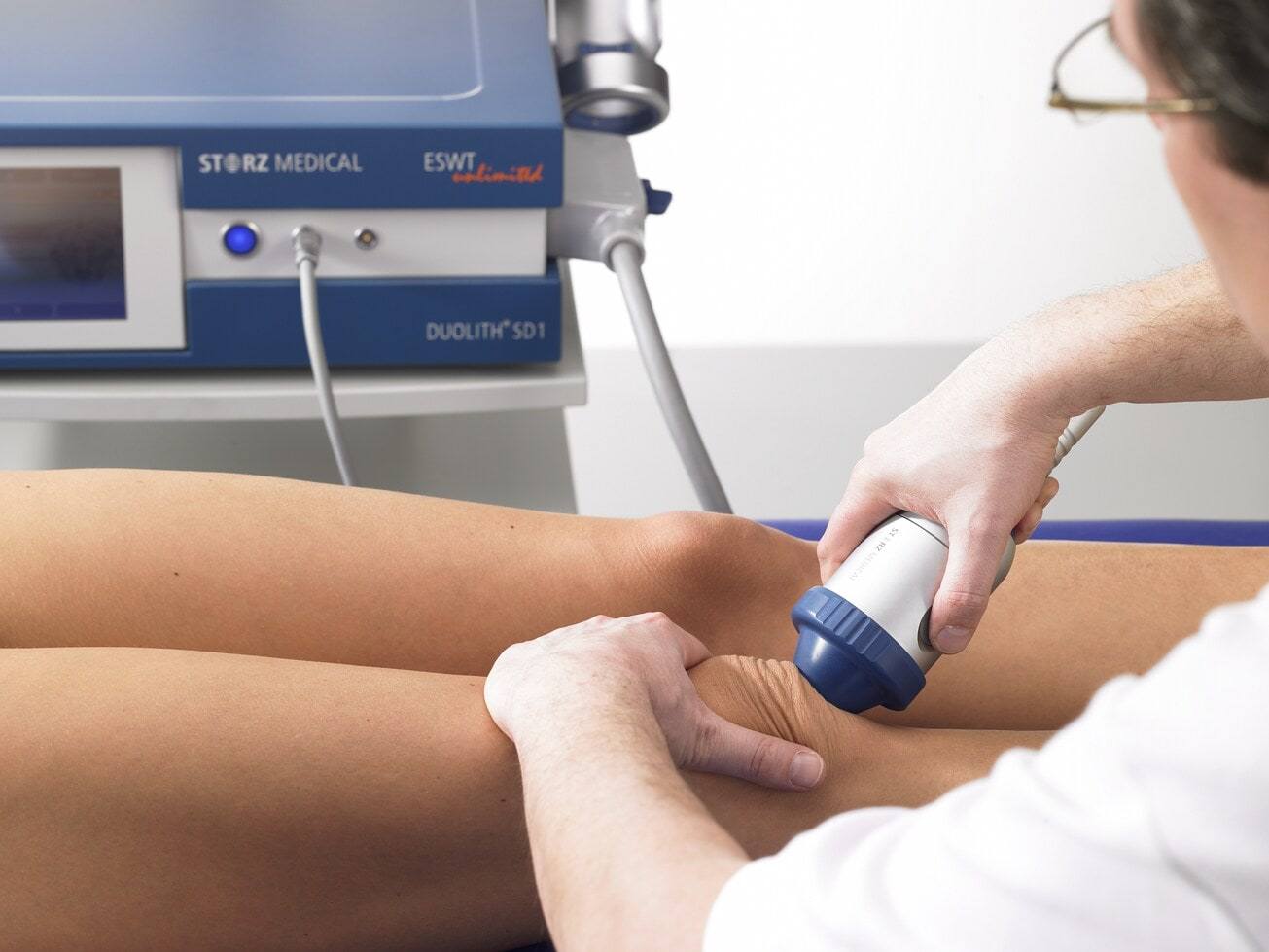
УЗИ проводится для установления причин воспаления и выбора верного направления терапии
Для диагностики состояния лимфоузлов необходимы следующие обследования:
- общий и биохимический анализы крови;
- рентгенография колена;
- УЗИ лимфоузлов.
Общий и биохимический анализы крови позволяют выявить воспалительные процессы. Это первые анализы, которые должен сдать пациент. Рентгенография позволяет исключить патологии костной ткани и суставов, которые могут приводить к увеличению и воспалению лимфатических узлов. УЗИ позволяет визуализировать состояние подколенных лимфоузлов, однако в некоторых случаях этого исследования недостаточно, поэтому дополнительно назначают МРТ.
Для выявления скрытых инфекций, которые могут приводить к воспалению лимфатических узлов, необходимо сдать анализ ПЦР.
Особенности терапии
Лимфаденопатия не лечится, так как не является самостоятельным заболеванием. При воспалении лимфоузлов необходимо определить причину и возбудитель заболевания, а затем подобрать комплексную терапию. После устранения причины воспалительный процесс проходит.
При нарушении лимфотока нужно исключить злокачественную природу нарушения, а затем скорректировать образ жизни. Эта патология лечится с помощью лимфодренажного массажа, лечебной гимнастики, препаратов для улучшения лимфотока.
В целом, терапия зависит от причины. Если у человека выявлен туберкулез, который приводит к увеличению лимфоузлов, необходим курс длительной антибактериальной терапии. В лечении используют сразу 5 сильнодействующих препаратов в течение полугода и больше. Если поражение лимфоузлов произошло на фоне заболеваний, передающихся половым путем, назначается комплексная антибактериальная терапия. При сифилисе принимают антибиотики из группы пенициллинов.
При фурункулезе нижних конечностей назначается либо консервативное лечение с использованием антибактериальных мазей, либо практикуется хирургическое удаление фурункула.
Источник
Чтобы лучше понять, почему воспалился лимфоузел под коленным суставом, нужно понять, как устроена лимфатическая система и ее работа. Лимфатическая система похожа на рыболовную сеть, распространенную по всему организму, состоящая из мелких капилляров.
Сосудами лимфатической системы пронизаны практически все органы за исключением плаценты, внутреннего уха, селезенки, а также спинного и головного мозга. Лимфа стекается по сосудам в группы ближайших лимфатических узлов, которые находятся близлежащих органов, для того чтоб осуществлять свои функции, а именно: – дренажную; – очистительную; – транспортную; – иммунную; – гомеостатическую.
Под коленом есть ямка, которая заполненная жировой тканью в которой находится лимфоузлы, препятствующие прохождению инфекции их области голеностопа и ступни. Лимфатическая система “изгоняет” из тканей задержавшуюся лишнюю жидкость, токсины, распространят иммунные клетки по организму, и отфильтровывает весь водный состав. Так почему же опухают лимфатические узлы под коленом, если они являются “стражниками” всего организма? Ответом на этот вопрос является: Попадание инфекционных агентов, развитие аутоиммунной реакции организма. В лимфоузле начинается в буквальном смысле борьба токсинов с лимфоцитами, отсюда становится ясным, почему они увеличиваются в размерах.
Происхождение патологии лимфоузлов под коленями
Подколенные лимфоузлы
Лимфаденит не развивается беспричинно, все они делятся на специфические и неспецифические.
Воспаления специфической этиологии возникают при:
- туберкулезе;
- ВИЧе;
- онкологических заболеваниях;
- суставных патологиях;
- кори;
- сифилисе.
Неспецифические воспаления развиваются из-за:
- проникновения патогенных микроорганизмов;
- инфицирования стафилококком или стрептококком.
Лечить воспаления неспецифической этиологии следует своевременно и грамотно, так как не пролеченные инфекционные заболевания вызывают тяжелые осложнения. Увеличение и воспаление лимфатических узлов под коленями развивается на фоне:
- стоматологических болезней;
- тонзиллита;
- простудных болезней;
- аллергической реакции на выявленный возбудитель;
- наличия гнойных ран;
- токсоплазмоза;
- снижение иммунитета.
Из-за любой из этих причин развиваются заболевания, провоцирующие лимфаденит. Самое распространенное и опасное для лимфоузлов заболевание – это ревматоидный артрит. Воспаленный лимфоузла сзади под коленом говорит о прогрессе артрита, что он берет верх над иммунитетом. Причиной воспаления лимфоузлов под коленом может стать и постоянный прием некоторых лекарств, направленных на снятие судорог и спазмов мышц.
Этиологический фактор
Этиологией зачастую выступают патогенные микробы -стафилококк и стрептококк, редко – иные гноеродные микробы, вирусы. Первоначальным патпроцессом при лимфодените является:
- Гнойсодержащая раневая поверхность.
- Гнойничковые повреждения дермы и подкожной жировой клетчатки нижних конечностей (фурункул, карбункул, рожестое воспаление, трофическая язва, панариций, тромбофлебит)
Провоцирующими факторами выступают:
- Расстройство защитной функции иммунитета.
- Сахарный диабет.
- Варикоз сосудов ног.
- Гнойничковые патологии
- Несоблюдение рациона.
Причины развития воспаления
Воспаленный лимфоузел
Лимфоузел вырабатывает лимфоциты, которые убивают инфекционных агентов — в этом состоит защита суставов от заболеваний. Когда факторы, определяющие и начинающие заболевание, оказываются сильнее иммунитета, лимфоузлы не справляются с воспалительным процессом и инфицируются сами. Патология легко переходит сначала в острое, затем хроническое течение.
Длительное увеличение подколенного лимфоузла является симптомом хронического процесса какого-то заболевания. При этом важно попасть на прием к врачу, провести все необходимые анализы, включая гистологию и биопсию.
Одна из причин воспаления лимфоузлов в подколенной ямке – операции на других лимфоузлах.
Оперативное вмешательство разрывает целостность цепочки лимфатических связей во всем организме, из-за этого блокируется движение лимфы в системе и она начинает накапливаться в других узлах. Часто страдают подколенные узлы — в них скапливается излишек лимфы в системе, они реагируют на это болезненным увеличением, вплоть до начала воспаления из-за её застоя.
Врач в обязательном порядке следит за состоянием всех лимфоузлов, если проведена операция на одном из них. Среди диагностических мероприятий, наиболее показательным является УЗИ-исследование лимфоузлов, вызывающих у врача подозрение.
Увеличиваются подколенные лимфоузлы на фоне дренирования ран на других послеоперационных рубцах, особенно, если дренаж стоит долго. Осложнение может быть обнаружено не сразу, поэтому врачи рекомендуют длительное время контролировать температуру тела и общее самочувствие. При малейшем подозрении на увеличение или воспаление в узлах под коленкой, следует сразу же обратиться к своему врачу.
Лимфоузлы под коленом сзади являются составной частью иммунитета, которые неразрывно связаны с остальной цепочкой, с ее состоянием. Фото показывает схему лимфатической системы, расположение узлов, их взаимосвязь в организме. Пониженный иммунитет при проникновении инфекционного агента в лимфу не справляется с инфицированием, что отражается одновременно на всей системе, она отвечает воспалением сразу в нескольких узлах.
Коленные лимфоузлы являются «слабым звеном», они реагируют воспалением чаще, чем остальные. Если они не справляются с инфекцией, развивается болезнетворная флора, от которой слабеет весь организм.
Лечебные мероприятия
Есть ли возможность вылечить лимфаденит, можно судить только в зависимости от формы заболевания. Так, если ранее задние подколенные узлы не воспалялись, и это случилось впервые, как правило, проводят консервативное лечение, предоставив пораженной области полный покой и, ограничив физические нагрузки. Совместно назначают применение противовоспалительных мазей и проведение физиотерапии (электрофореза, гальванизации и др.).
При инфекционной этиологии воспалительного процесса в лечение включают антибиотические препараты. Особую эффективность таковые представляют, если в области лимфоузла развивается гнойный процесс. Антибиотики начинают принимать только после вскрытия абсцесса и вычищения из него гнойной массы. Также после операции проводят ежедневные перевязки и обработку раны. Если в области подколенного или иного лимфоузла развивается опухолевидное новообразование, назначают химиотерапию и лучевое лечение.
Симптоматическая терапия хронического воспалительного процесса заключается в приеме анальгетических препаратов, которые помогут устранить болевой синдром, а также противовоспалительных средств, купирующих иные симптомы.
Самостоятельно проводить лечение лимфаденита категорически запрещено, ведь можно вызвать необратимые последствия. Средства народной медицины в терапии такого заболевания также не приветствуются специалистами.
Деятельность подколенных желез
Лимфоузлы тела
Причиной постоянных болей ног может стать воспаление лимфоузлов под коленями. Лимфатическая система опутывает весь организм, давая путь лимфе ко всем системам и органам. Лимфа течет по сосудам и капиллярам, питает ткани и органы, фильтрует кровь, захватывает из нее посторонние вещества — попавшие или образовавшиеся. Железы играют роль фильтров, в которые попадают бактерии и инфекция.
Процесс борьбы с ними вызывает набухание узлов, от чего образуется лимфаденит. При нормальных функциях увеличение узла быстро исчезает, не заставив колено болеть. В случае, если лимфоузел не справляется со своей задачей и не убивает попадающую в него инфекцию, он разбухает, воспаляется, формируется лимфаденопатия.
При лимфаденопатии узлов, в подколенной ямке врач при пальпации определяет несколько образований опухолевого вида. При этом пациент жалуется на боли в ступне или во всей ноге. Очаг поражения расположен по наружному краю подколенной ямки — с явным увеличением размеров желез.
В это же время увеличиваются другие лимфатические узлы. В ямке под коленом пальпируют увеличенные узлы, или же они прощупываются плотным конгломератом.
Лимфоузлы в сгибах под коленом лежат неглубоко, их можно прощупать самостоятельно. Через лимфоузлы, как сквозь фильтр, просеивается межтканевая жидкость, которую необходимо своевременно очистить и обезвредить от микробов, что и делают узлы. Если они не справляются со своей задачей, то многократно увеличиваются в размерах, в них начинается лимфаденит – воспалительное заболевание. Если подключается вся иммунная система, а воспаление в одном узле проходит — значит, организм сам выполнил задачу самозащиты.
Если в ходе инфекционного поражения подколенные железы увеличиваются на 2-3 сантиметра, то это лимфаденопатия, проявляющаяся в болезненном прощупывании узлов, их быстрым увеличением, слипанием в единый конгломерат. Тем не менее, эти явления не опасны, а при надлежащем лечении проходят за несколько дней.
Лимфоузлы на ногах
На ногах размещено несколько групп лимфоузлов: паховые и подколенные. Все они связаны между собой лимфососудами разного калибра.
Выделяют поверхностные и глубокие паховые лимфатические узлы. Первые ограничены бедренным треугольником, а вторые расположены на широкой фасции бедра (оболочка, которая покрывает мышцы, сухожилья, нервы и т. д.), возле больших кровеносных сосудов.
Количество поверхностных лимфоузлов колеблется от 4 до 20, а глубоких – от 2 до 7. К ним оттекает лимфа из нижних конечностей (стоп, голень, бёдер), органов малого таза (мочевого пузыря и, прямой кишки), и половых органов.
На каждой ноге существуют еще и подколенные лимфатические узлы. Они расположены на задней стороне коленных суставов, в области их сгиба. Отвечают за отток лимфы стоп, голень и бедер.
Расположение лимфоузлов на ногах одинаково у мужчин и у женщин.
Тревожные признаки в состоянии лимфоузлов
Воспаленный лимфоузел у ребенка
Как правило, железы под коленками увеличиваются с началом болезни. Есть и обратная ситуация – патологическое состояние узлов, когда при совершенно здоровом организме они остаются крупными и твердыми, как фасолины, а с началом воспалительного заболевания размягчаются и уменьшаются. Это патология, но она считается нормой, если у ребёнка неоднократно повторяется такая ситуация.
Стоит задуматься, если:
- узлы увеличены несколько недель;
- узлы увеличены только в одной подколенной ямке;
- вместе с ними увеличены другие лимфоузлы;
- сложно пальпировать края железы;
- не сдвигается кожа над железой.
Зачастую кожа меняет цвет, становится горячей, может появиться кожное изъязвление. Иногда признаком болезни является одна лимфаденопатия, при эттом не проявляются другие симптомы. Это те ситуации, где надо сделать верный шаг – идти в поликлинику.
Киста Бейкера
Это вырост синовиальной оболочки сустава, наполненный суставной жидкостью. Встречается довольно часто, обычно у женщин после 40 лет. Киста Бейкера может вызывать ноющую боль под коленом и припухлость в подколенной ямке, при больших размерах кисты нога не сгибается в колене полностью, а сзади колена прощупывается «шишка». Для уточнения диагноза используется УЗИ колена и МРТ.
Причинами кисты Бейкера могут быть воспалительные заболевания, травмы, артроз колена. Несмотря на то, что это не опухоль, кисту необходимо удалить или пунктировать, поскольку она может пережимать сосуды под коленом и вызвать такие осложнения, как тромбофлебит и тромбоэмболию.
Доктор определит причины роста желез под коленями
Лейкоз
Болезненное увеличение лимфоузла только под одной ногой – это лимфаденит. Причинами чаще всего становятся бактерии, проникшие в лимфоузел. Выраженная односторонняя болезненность лимфоузла и общее недомогание должны стать причиной посещения терапевта.
Распространенная причина лимфаденита – местная инфекция:
- простуда, грипп, ангина;
- корь, краснуха;
- гепатиты В и С;
- лейкоз, лимфома.
При любых причинах проявления, подколенный лимфаденит сопровождают одинаковые симптомы: усталость, слабость, потеря аппетита, частые простуды. Сами же признаки проявления лимфаденопатии – это первые симптомы сложной патологии. Увеличенные лимфоузлы у детей врачи обычно связывают с аллергией, генетическим недоразвитием иммунитета.
Анатомически лимфоузлы под коленями напрямую связаны с железами в паху, помогают им противостоять инфекции в заболеваниях ступней, пальцев ног.
Эффективные методы лечения лимфостаза нижних конечностей в домашних условиях
Самым частым патологическим недугом, который связан с ногами человека, считается лимфостаз нижних конечностей, лечение в домашних условиях этого заболевания проходит долго, но успешно на первых этапах.
Статистика, взятая из данных Всемирной Организации Здравоохранения, показывает, что около 10 % населения планеты Земля страдают лимфостазом ног. Основные симптомы болезни и особенности лечебной терапии в домашних условиях – далее в статье.
Диагностика лимфоденита
В нормальном состоянии лимфатические узлы в подколенной ямке не пальпируются, они не увеличены в размере, не дают болевого синдрома. При настораживающих проявлениях требуется консультация специалиста. Врач пальпирует больные узлы, определяет давность проявления симптомов.
Другие методы диагностики:
- общий анализ крови – повышенный лейкоцитоз характерен лимфадениту;
- биопсия увеличенного лимфоузла для последующего гистологического исследования;
- анализы на исключение туберкулеза – кожно-аллергическая проба, микроскопия мокроты и крови, рентген;
- УЗИ узлов;
- КТ узлов и прилегающих тканей.
Все это проводится для установления причин воспаления, выбора верного направления терапии. Лечение подколенных лимфоузлов проводится комплексно — не только в направлении терапии лимфатических узлов, но и в сторону заболевания, вызвавшего их увеличение.
Травмы мениска – разрыв, киста
Разрыв мениска, как правило, происходит на пике физической нагрузки и сопровождается острой болью. Если разрыв произошел в задней части мениска, боль будет отдавать под колено и назад. Травмы такого рода бывают у людей, активно занимающихся спортом, как правило на профессиональном уровне. Диагностировать разрыв мениска можно с помощью МРТ, рентген в этом случае бессилен.
Киста мениска может появляться при выраженном артрозе коленных суставов и не всегда связана с травмой. Большую роль играет изношенность суставов и постоянные нагрузки на них. Диагностировать кисту мениска можно по данным МРТ.
Лечение в обоих случаях должно проводиться травматологом-ортопедом. Как правило, это хирургическая операция, у спортсменов речь может идти о протезировании мениска. Из более щадящих методов в травматологии используются инъекции противовоспалительных препаратов в сустав, искусственная синовиальная жидкость.
Методы остеопатии мы с успехом применяем у таких больных на этапе реабилитации и восстановления после травмы. Мягкие фасциальные техники позволяют добиться того, что невозможно достичь грубым вмешательством – улучшить функциональное состояние фасций, связок и тканей вокруг сустава, добиться правильного распределения нагрузки на сустав.
Преимущества остеопатии при лечении боли под коленом
- Мягкие техники, не вызывающие усиления боли.
- Во многих случаях остеопатия помогает справиться с болезнью без операции.
- Только остеопат в случае болезней ног поможет восстановить баланс тела и убрать вторичные дисфункции.
- После операции остеопатия помогает ускорить процесс восстановления.
- Всем пациентам мы проводим полный осмотр, независимо от симптомов, а также полную коррекцию всех значительных дисфункций организма, поскольку в нашем теле все взаимосвязано!
Источник: doctorkutuzov.ru
Диагностирование
Диагноз выставляют на основании анамнестических сведений и физикального обследования пациента. Для уточнения диагноза проводят дифдиагностику между гнойными процессами подкожной жировой клетчатки и лимаденопатиями (в результате новообразований). В этом случае процесс постановки диагноза предусматривает:
- Исследование крови (общее и биохимическое) и мочи.
- УЗИ поврежденных лимфоузлов.
- Лимфаденография.
- Биопсия (для исключения злокачественной опухоли).
- Определение патогенного агента.
Заболевания мягких тканей сустава, сухожилий
Коленный сустав имеет 6 связок и до 10 сумок (зависит от индивидуальных особенностей), тонкую капсулу окружающую сустав. У нетренированных людей даже незначительные долгие нагрузки могут вызвать тендинит (воспаление сухожилия) или бурсит (воспаление сумки). При неловком движении капсула сустава может ущемляться между связками. Все это вызывает боль, которая чаще носит тянущий характер и нередко локализована в задней части колена и под ним.
Диагностика заболеваний коленных связок обязательно включает МРТ. Для лечения используется холод, покой и противовоспалительные препараты. Нашим пациентам мы проводим остеопатические манипуляции, которые позволяют освободить ущемленную капсулу сустава, либо снять напряжение со связок и фасций колена. Боль под коленом после комплексного лечения проходит в несколько раз быстрее.
Киста Бейкера
Это заболевание чаще всего провоцирует образование опухоли сзади под коленкой. Встречается оно у людей после 40 лет и является результатом воспаления. Оболочка синовиита вырабатывает жидкость, которая при патологических изменениях может накапливать излишнее ее количество. В задней части образуется своеобразная капсула с веществом, имеющая плотную структуру и болезненна на ощупь. Если кисту немного сдавить, она может незначительно уменьшиться. То же самое происходит при сгибании.
Диагностировать кисту Бейкера необходимо только на разогнутых конечностях.
Причина
Боль сзади колена и кисту Бейкера провоцируют:
- артрит;
- травма хрящевых тканей;
- профессиональный спорт с сильными физическими нагрузками;
- воспалительные процессы.
Симптомы
Распознать опухоль сзади колена достаточно просто. Возникают характерные признаки:
- боль в процессе сгибания;
- визуально просматривается четкая припухлость, которая со временем может переходить и на переднюю часть колена;
- немеет нога;
- появляется покалывание в стопе больной ноги;
- становится трудно двигать ногой;
- пальцы начинают сгибаться только при дополнительном усилии, так как под коленом происходит сдавливание нервных волокон;
- боль при пальпации.
Лечение
При незапущенной кисте достаточно провести консервативное лечение:
- сперва определяется природа заболевания, для чего в амбулаторных условиях проводится пункция вещества за коленным суставом;
- затем проводят откачку излишней жидкости и колют противовоспалительные средства;
- после этого накладывается эластичный бинт, который необходимо носить на протяжении нескольких недель, дабы ситуация не повторилась;
- на некоторое время исключается нагрузка на колено.
Чем опасна киста?
При разрастании киста может спровоцировать сдавливание кровеносных сосудов и нервных окончаний. При этом сильно нарушается кровообращение и двигательная активность. Может создаваться впечатления отнимающихся ног. Пальцы ног начинают все чаще и чаще неметь, становятся неприятно холодными и возникают боли при ходьбе. При сдавливании кровеносных сосудов сзади на голени появляются сгустки крови. При таких накоплениях возможно развитие тромбофлебита.
Если не лечить кисту, она может со временем разорваться и стать причиной воспаление голени.
Источник