Лимфоузел головки поджелудочной железы

Увеличенные лимфоузлы поджелудочной железы — всегда признак воспалительного процесса. По лимфатической системе непрерывно циркулирует жидкость, которая выводит из органа патологические частицы. Это и есть лимфа.

Топография органа
Лимфатическая система паренхиматозного органа
Лимфа – среда организма, которая образуется путем фильтрации межклеточной жидкости. В ее состав входят клетки иммунологической защиты (лимфоциты, макрофаги, фагоциты) и растворенные вещества, поступающие в нее из долек железы.
В структуру лимфатической системы поджелудочной железы входят:
- Лимфатические капилляры, отходящие от межуточного пространства.
- Сосуды чревного лимфатического сплетения.
- Верхние и нижние лимфоузлы (панкреатодуоденальные — головки железы, и панкреатические — тела и хвоста).
- Чревные узлы.
- Кишечный лимфатический ствол.
Лимфатический узел поджелудочной представляет собой эластическое образование размером от 1 до 5 см в диаметре. Вокруг него располагается капсула, от которой отходят тонкие трабекулы (перегородки). Под капсулой расположено корковое вещество, в котором содержатся лимфоциты, макрофаги и незрелые клетки иммунной системы. Мозговой слой представлен мякотными тяжами, которые выступают в роли фильтра и резервуара для чужеродных частиц.

Основные функции, которые выполняют панкреатические лимфоузлы, можно представить следующим списком:
- задержка чужеродных и злокачественных частиц;
- образование лимфоцитов;
- синтез антител и других факторов иммунной защиты;
- разрушение эритроцитов;
- участие в обменных процессах.
Лимфатические узлы располагаются группами по 4-5 штук. Лимфа движется по сосудам, проходя через них к центральным коллекторам.
При повреждении узлов и сосудов, открываются коллатеральные (обходные, запасные) пути, которые осуществляют лимфоток до момента восстановления прежних магистралей.
Причины повреждения панкреатических лимфоузлов
Увеличение лимфоузлов в поджелудочной возникает из-за развития воспалительной реакции, которая может быть спровоцирована патологией самой железы или окружающих тканей. Кроме того, опухоли в самих узлах или метастазы из других областей также приводят к изменению их размеров.

Лимфатические сосуды и узлы брюшной полости
При повреждении поджелудочной железы частицы разрушенных тканей, лейкоциты, ферменты, токсины, микробные тела попадают в лимфу. Задерживаясь в узлах-фильтрах, они провоцируют реактивное воспаление — лимфаденит. Лимфоузел отекает, становится напряженным, увеличивается. Возникает его нагноение. При переходе воспаления на сосуд развивается лимфангоит. Процесс переходит на соседние узлы, вызывая их слипание с образованием воспалительного конгломерата.
Основные причины увеличения панкреатических лимфоузлов:
- острый или хронический панкреатит;
- желчекаменная болезнь;
- лимфосаркома;
- патологии желудка;
- панкреонекроз;
- дуоденит, язва двенадцатиперстной кишки;
- рак поджелудочной железы;
- лимфома;
- мезаденит – воспаление брыжейки кишечника;
- инфекции (аденовирусная, корь, паротит, энтеровирусная).
При опухолевом перерождении ткани узла разрастаются, клетки теряют свою дифференцированность. Лимфоузел может достигать огромных размеров, сдавливая окружающие ткани.
Симптомы
Чаще всего увеличиваются лимфоузлы при панкреатите, как реакция на воспалительные изменения в железе. При этом на первый план выходит клиническая картина основного заболевания. Специфических симптомов поражения лимфоузлов нет.

Клинические признаки, которые могут сопровождать увеличение панкреатических лимфатических узлов:
- боли в животе опоясывающего характера;
- локальное напряжение мышц передней брюшной стенки в области эпигастрия и левого подреберья;
- метеоризм;
- лихорадка (при гнойном лимфадените);
- тошнота и неукротимая рвота;
- интоксикационный синдром;
- нарушения стула (запор или диарея).
Первыми симптомами рака поджелудочной железы могут быть:
- постоянные боли в животе;
- тошнота;
- немотивированная слабость;
- потеря веса, вплоть до истощения;
- гипогликемия – понижение сахара крови, жажда, увеличение суточного диуреза;
- рецидивирующий поверхностный тромбофлебит нижних конечностей;
- бледность и/или желтушность кожи (при раке головки).
Важно! Если обнаружено увеличение регионарных панкреатических лимфоузлов при отсутствии патологических изменений в железе и окружающих органах, необходимо исключить опухолевое перерождение.
Основным методом выявления изменения размеров лимфоузлов является УЗИ. Кроме того, они могут быть обнаружены при проведении контрастной рентгенографии, компьютерной или магниторезонансной томографии.
Лимфома поджелудочной железы
Достаточно редким опухолевым поражением поджелудочной железы считается ее лимфома. На долю первичных новообразований приходится от 1 до 2-2,5%, вторичная (неходжкинская) лимфома встречается чаще и является результатом распространения опухолевого процесса.
Согласно статистике, лимфома встречается чаще у мужчин старше 50 лет. Наличие СПИДа является «благоприятным» фактором для развития новообразования. Кроме того, опухоль склонна к быстрому озлокачествлению.
Диагностика первичной лимфомы поджелудочной железы представляет трудности, поскольку болезнь длительное время протекает бессимптомно и не имеет специфической симптоматики. Иногда болезнь протекает по типу панкреатита (в результате сдавливания Вирсунгова протока):
- с острыми или ноющими болями в верхней половине живота;
- тошнотой, периодической рвотой;
- вздутием живота, слабостью.
При неходжкинской лимфоме появляется постоянная слабость, волнообразная лихорадка с ознобом и снижение массы тела.
Диагноз устанавливается по данным УЗИ, компьютерной томографии и результатов биопсии. Тактика лечения зависит от размеров опухоли и стадийности процесса. Может использоваться: оперативное вмешательство с удалением новообразования и части железы, химио- или лучевая терапия.
Первичная лимфома склонна к рецидивированию, В- и Т-клеточные опухоли характеризуются быстрым ростом, что приводит к раннему летальному исходу.
Понравился материал: оцени и поделись с друзьями
Источник
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
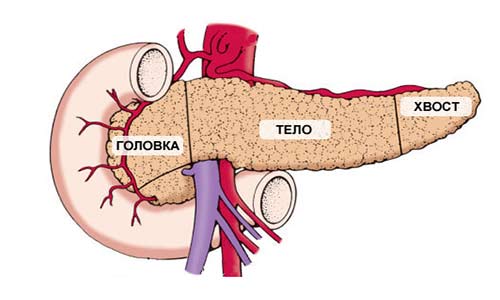
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
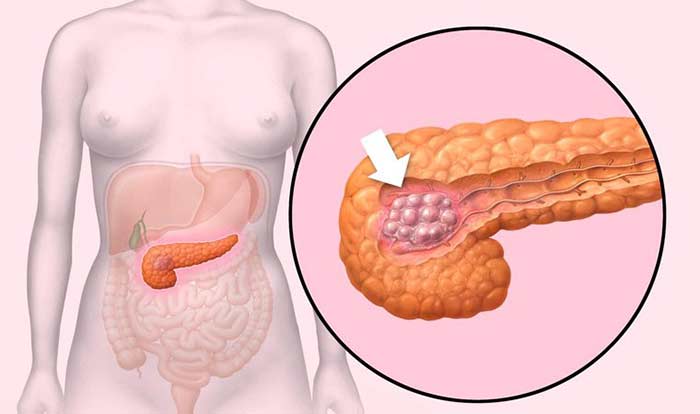
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
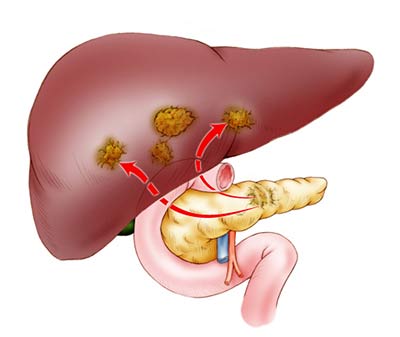
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Источник
Лимфоузлы — часть лимфатической системы, отвечающей за очищение организма от возбудителей различных инфекционных воспалительных заболеваний и инородных патологических антигенов. Они являются своеобразным фильтром и первыми реагируют на патологические процессы в органе, к которому относятся. Их увеличение — это сигнал о том, что заболевание вышло за границы пораженного органа или системы и необходимо срочное обследование и лечение.
Лимфоузлы поджелудочной железы (ПЖ) вместе с лимфатическими сосудами окружают ее, как и любой другой орган, со всех сторон. Они граничат с кровеносными сосудами, сопровождая их. Из сосудов ПЖ отток лимфы происходит в лимфоузлы, располагающиеся рядом с холедохом, привратником, сосудами брыжейки и воротами селезенки. Любой обнаруженный увеличенный лимфоузел свидетельствует о патологии.
Лимфатическая система поджелудочной железы
В развитии сочетанных патологических процессов, происходящих в пищеварительных органах, большую роль играет тесная связь цепи лимфоузлов и сосудов ПЖ с лимфатической системой желчного пузыря, его протоков и ДПК. Лимфа из них попадает в лимфатические узлы (ЛУ), локализующиеся:
- по верхней поверхности железы;
- в воротах селезенки;
- в общей связке, образованной печеночной и двенадцатиперстной.
Часть лимфы оттекает в забрюшинные лимфоузлы по системе брюшного отдела аорты и нижней полой вены.
Размеры лимфоузлов в норме
Лимфатический узел — это биологический фильтр для лимфы, поступающей из близлежащего органа. Является периферической частью лимфатической системы. Это барьер для перемещения раковых клеток, бактерий, вирусов и других инородных антигенов. По внешнему виду представляет собой образование бобовидной, округлой или овальной формы, обычные размеры составляют 0,5−1 см. Консистенция нормального узла однородна, он напоминает по виду горошину, не спаян с окружающими тканями, подвижен, безболезнен.
Лимфоузлы располагаются по ходу лимфатических и кровеносных сосудов. В них происходит образование макрофагов, фагоцитов, лимфоцитов — клеток, принимающих участие в иммунном ответе организма на чужеродный белок возбудителя инфекции. Лимфа, которая притекает в них из сосудов, доставляет чужеродные белки – антигены. Они вызывают иммунный ответ в самих узлах.
Причины воспаления лимфоузлов ПЖ
При воспалении ближайшего органа лимфоузел, располагающийся в зоне его локализации, может увеличиваться. Обычно превышение его нормальных размеров связано с инфекцией. Помимо этого, выявляются и другие причины:
- метастазы из очага злокачественного новообразования;
- лимфопролиферативные заболевания, при которых первоначальная опухоль исходит из лимфоузла.
Превышение нормальных размеров лимфоузлов при панкреатите связано с интенсивной выработкой лимфоцитов при выраженном воспалении в ПЖ. Это объясняется анатомическими особенностями: лимфатические сосуды тесно связаны между собой и образуют густую сеть. Они имеют разный калибр: от мелких до более крупных. Размер сосуда зависит от его месторасположения: чем ближе он находится к регионарному лимфатическому узлу, тем крупнее. Количество лимфоузлов в поджелудочной железе и их размеры у каждого человека индивидуальны:
- число передних поджелудочно-двенадцатиперстных узлов составляет от 4 до 18:
- задних такой же локализации – от 6 до 28;
- по ходу селезеночных сосудов по краю железы насчитывается от 7 до 19 узлов.
Определение лимфоузлов при УЗИ
К основным методам определения измененных лимфатических узлов относится сонография. УЗИ из всех существующих диагностических методик является самым безвредным, доступным, быстрым способом. Используется для определения патологии паренхиматозных органов брюшной полости не только у взрослого человека, но и у ребенка.
Этот метод в первую очередь позволяет рассмотреть поджелудочную железу, ее границы, эхогенность, расширение либо сужение вирсунгова протока, наличие конкрементов, нововообразований, метастатических изменений, а также структуру, размеры, метастазирование регионарных ЛУ.
С помощью сонографии оценивается четкость контуров узла:
- малигнизированные часто имеют неровные, нечеткие очертания, они повышают эхогенность ткани;
- воспаленные — отекают, поэтому их размеры значительно увеличены, эхогенность снижена, но их контуры четкие, границы ровные.
В нормальном состоянии лимфоузлы при обследовании ультразвуком ПЖ не визуализируются.
Какие заболевания могут показать увеличенные лимфоузлы?
Воспаление лимфоузлов с увеличением их размеров свидетельствует об инфекционном патологическом процессе в ПЖ. Панкреатит сопровождается изменением не только паренхимы самой железы, в процесс вовлекаются узлы и протоки лимфатической системы.
При повреждении ПЖ клетки поврежденных тканей, лейкоциты, выделяющиеся в огромных количествах панкреатические энзимы, токсины, бактерии или вирусы попадают в лимфу. В узлах, которые являются фильтрами для этих патологических веществ, они задерживаются и вызывают лимфаденит. Узел отекает, становится напряженным, размеры его значительно превышают норму – достигают 5−7 см в диаметре. В тяжелых случаях происходит нагноение. Если в патологический процесс вовлекается лимфатический сосуд, развивается лимфангоит. Воспаление распространяется на соседние узлы, образуются конгломераты из нескольких измененных и спаянных между собой гнойных узлов.
Кроме панкреатита, превышение нормальных размеров регионарных желёз наблюдается при воспалении соседних органов, вызывающих реактивную форму воспаления ПЖ. Это происходит при холецистите, желчнокаменной болезни, гастродуодените, тяжелом гепатите. Реактивный процесс в поджелудочной железе, не являясь первичным заболеванием, а ответом на патологию соседних органов, может протекать тяжело, с вовлечением регионарных ЛУ.
Из злокачественных новообразований ПЖ на первом месте по распространенности находится аденокарцинома выводных протоков ПЖ. Она отличается агрессивным ростом. Рак головки ПЖ составляет всего 2% среди всех онкозаболеваний, но находится на 4 месте по смертности. Диагностика рака тела и хвоста значительно затруднена из-за забрюшинного расположения железы и отсутствия специфической симптоматики болезни. При любом из этих процессов первыми увеличиваются регионарные лимфоузлы: во многих случаях это происходит задолго до клинических проявлений или явных признаков онкологического процесса. Часто их изменение сопровождается субфебрильной температурой, слабостью, утомляемостью, отсутствием аппетита. Другие признаки болезни могут определяться, когда процесс распространился и стал необратимым.
Стадии рака ПЖ (рост самой опухоли) не совпадают с клиническими проявлениями. Выделяют 4 стадии:
- первая — рост опухоли происходит исключительно в паренхиме самой железы;
- вторая — патология распространяется за границы ПЖ и поражает протоки желчного пузыря и тонкую кишку, в тяжелых случаях и при быстром росте в процесс могут вовлекаться регионарные лимфоузлы;
- третья стадия — новообразование распространяется на желудок, отрезки толстой кишки, селезенку;
- четвертая стадия — метастазирование по лимфатическим протокам в легкие и печень.
Прогноз неблагоприятный. Лечение в таких случаях оперативное: предполагает резекцию пораженного органа с региональными лимфоузлами. При вовлечении в процесс селезенки ее также удаляют.
В связи с тяжестью заболеваний ПЖ, неблагоприятным прогнозом многих из них, при первых признаках нездоровья необходимо обращаться к врачу. Во всех случаях при обнаружении увеличенных лимфоузлов должна быть онкологическая настороженность: в первую очередь исключается злокачественная природа их изменений. Только так можно избежать трагических последствий.
Источник