Лимфопролиферативное заболевание с поражением забрюшинных лимфоузлов
Лимфопролиферативное заболевание — это группа онкологических патологий, исходящих из лимфоидной ткани. В списке заболеваний отмечается наличие хронического лимфолейкоза, волосатоклеточного лейкоза, внекостномозговых опухолей и других. Наиболее встречаемым является хр. лимфолейкоз, который возникает в костном мозге. По статистике чаще болеют мужчины 60-70 лет. Если локализация произошла в лимфоузлах, болезнь называют лимфома, при поражении конкретного органа добавляют название (например, лимфома головного мозга).
Стадии
Лимфопролиферативные заболевания входят в список мкб 10. Целью классификации является ведение статистики о протекании болезни, методах лечения и прогнозе у определенных групп населения. Заболевание проходит 3 стадии:
- Пациент находится под наблюдением гематолога. Цитостатическую терапию не проводят.
- Проводиться активное лечение больного.
- Перерождение клеток в рак.
Классификация ВОЗ относит патологию к опухолям периферических органов иммунной системы, которая составляет 20% всех неходжкинских лимфом.
Причины и симптомы

Фото взято с медсайта pbmc.ru
Лимфопролиферативные заболевания возникают из-за наследственных или соматических мутаций, вирусов. Рост злокачественных образований может быть спровоцирован:
- псориазом;
- радиацией, токсическими веществами;
- аллергенами;
- действием лекарств;
- инфекциями;
- стрессами.
Хронический лимфопролиферативный процесс проявляет себя диффузными лимфоцитарными разрастаниями, увеличенными в размерах лимфоузлами, изменениями селезенки, печени и др.
Изначально увеличение лимфатических узлов появляется на шее, потом под мышками, в области средостения, брюшине, паху. Человек начинает усиленно потеть, быстро утомляется, слабеет, теряет вес, наблюдается субфебрильная температура. В связи с разрастанием пораженного органа пациент может чувствовать болезненность, распирание. Некоторые симптомы различаются в зависимости от локализации патологии. Лимфопролиферативное заболевание с поражением шейных лимфоузлов происходит не сразу, долгие годы человек даже не подозревает о патологии. Изменение размеров узелков может наблюдаться при наличии инфекции в организме и восстанавливаться после лечения.
Хроническое лимфопролиферативное заболевание крови может проявляться ее повышенной вязкостью:
- нарушением микроциркуляции;
- кровоточивостью слизистых;
- расширением вен сетчатки;
- ретинопатией;
- парестезией.
Лимфопролиферативное заболевание легких проявляется на последних стадиях. Больной начинает отхаркивать гнойно-кровяную мокроту. Присутствует отдышка при умеренных нагрузках, позже даже при незначительной физической активности.
Диагностика

Нажмите для увеличения. Фото взято с медсайта cf.ppt-online.org
Перед тем, как начать лечение лимфопролиферативного процесса врач определяет локализацию патологии. Для этого пациенту назначают комплексное обследование, в которое могут входить:
- анализы мочи и крови;
- рентгенография;
- компьютерная томография;
- биопсия;
- УЗИ;
- пункция спинного мозга.
Методы терапии
 Новообразования (лимфомы) лечат химиотерапией и радиотерапией. Процедуры поражают костный мозг, в связи с чем, может потребоваться его пересадка. При хроническом лимфолейкозе проводят химиотерапию, облучение, симптоматическое лечение, пересадку стволовых органов.
Новообразования (лимфомы) лечат химиотерапией и радиотерапией. Процедуры поражают костный мозг, в связи с чем, может потребоваться его пересадка. При хроническом лимфолейкозе проводят химиотерапию, облучение, симптоматическое лечение, пересадку стволовых органов.
В лечении лимфопролиферативного заболевания нетрадиционным методом используют растения с высоким содержанием аскорбиновой кислоты и железа. Рецепты применяют только в комплексе с назначенной врачом терапией и после предварительной консультации онколога:
- Витаминный чай. Для приготовления напитка понадобится 25 г рябины и плодов шиповника. Ягоды заливают 250 мл кипятка, дают настояться и употребляют дважды в день.
- Настойка болотного сабельника. Сухую траву (около 60 г) кладут в емкость объемом 0,5 л и заливают водкой. Жидкость оставляют в темном месте на 24 часа, после чего употребляют трижды в день (по 20 мл). Можно разбавлять водой в небольшом количестве. За курс человек должен употребить 3 л настойки.
- Травяной сбор. Чтобы приготовить лекарство необходимо взять дольчатый паслен и полевой хвощ в количестве 2 ст. л., цветы посевной гречихи, любку, донник и ятрышник в объеме 4 ст. л. Травы перемешать, 3 ст. л. полученной смеси поместить в термос и залить 1 л кипятка, настоять. Процеженную жидкость употребляют по 250 мл натощак и каждые 3 часа по 120 мл в течение суток.
- Настой черной смородины и шиповника. Ягоды в общем количестве 50 г заливают 0,5 л кипятка, настаивают и принимают по половине стакана каждые 4 часа.
- Настойка на березовых почках. Березовые почки смешивают с водкой в пропорции 1:10 и настаивают 21 день в темноте, периодически взбалтывая. Готовую жидкость процеживают и пьют по 1 ч. л. 3 раза в сутки.
Рекомендации по питанию
При лимфопролиферативных болезнях рекомендовано больше отдыхать, употреблять в пищу больше животного белка и витаминов, сократить количество жиров. Из-за сопровождения патологии анемией, пациенты должны увеличить в рационе количество:
- печени;
- шпината;
- баклажанов, кабачков;
- лука, чеснока;
- свеклы;
- смородины, вишни, черешни, винограда, земляники.
Прогноз выживаемости
Хронические лимфопролиферативные заболевания опасны тем, что человек становится чувствителен к вторичным инфекциям, которые часто становятся причиной смерти. Увеличиваются случаи воспаления легких, опоясывающего лишая, экссудативного плеврита. Даже укусы комаров грозят тяжелой интоксикацией. К летальному исходу пациентов приводят инфекционные осложнения, истощения, кровотечения, анемия, рост сарком. В некоторых случаях хронический лимфопролиферативный процесс полностью контролируется цитостатическими препаратами, термальная стадия не наступает. Полностью вылечить патологию невозможно, а лишь только заглушить проявление болезненных симптомов комплексной химиотерапией на несколько лет.
Прогноз выживаемости разный и зависит от стадии, своевременного лечения. Пациенты могут жить от нескольких месяцев до 2-3 десятков лет.
Источник
Забрюшинная лимфаденопатия – патологическое увеличение лимфатических узлов и последующее развитие воспалительного процесса в них. Это состояние представляет собой один из симптомов многих заболеваний различного происхождения, но не самостоятельной патологией.
При затяжном течении лимфаденопатия переходит в самостоятельную патологию и может привести к тяжелым осложнениям. В статье разберемся, что это такое – забрюшинная лимфаденопатия, и как ее лечить.
Отличие от лимфаденита
 Даже незначительное увеличение лимфатических узлов – четкий сигнал о явном или скрытом патологическом процессе в организме. Лимфатические узлы выполняют роль естественного фильтра, связанного с кровеносной системой. Их основная роль – очищать кровь от потенциально опасных микроорганизмов.
Даже незначительное увеличение лимфатических узлов – четкий сигнал о явном или скрытом патологическом процессе в организме. Лимфатические узлы выполняют роль естественного фильтра, связанного с кровеносной системой. Их основная роль – очищать кровь от потенциально опасных микроорганизмов.
При попадании инфекции в лимфатические узлы может развиться воспалительная реакция, захватывающая один из них, несколько лимфатических узлов или несколько групп.
Реакция лимфатических узлов на патологические процессы в организме может развиваться как самостоятельное воспалительное заболевание или как сопутствующий симптом другой патологии. Воспаление лимфатических узлов называют лимфаденитом, реактивное увеличение лимфатического узла – лимфаденопатией.
Лимфаденит протекает остро, с характерными для острого процесса симптомами. Пораженный лимфатический узел увеличивается в размерах, становится болезненным. Кожа над поверхностными лимфатическими узлами краснеет, наблюдается локальное повышение температуры.
Первое проявление лимфаденопатии – увеличение лимфоузла, не сопровождающееся болезненностью и другими признаками острого воспалительного процесса.
Посмотрите видео о причининах воспаления лимфоузлов:
Поверхностные лимфоузлы сильно затвердевают, при локализации поражения в забрюшинном пространстве диагностика сильно затруднена в силу отсутствия характерных симптомов и невозможности внешнего осмотра. Со временем увеличенный лимфоузел может воспаляться.
к содержанию ↑
Причины заболевания
Забрюшинная лимфаденопатия развивается вследствие попадания в лимфатический узел значительного количества биологических или иных материалов, провоцирующих воспаление. Это могут быть:

- Болезнетворные микроорганизмы и продукты их жизнедеятельности;
- Фрагменты отмерших клеток;
- Инородные твердые частицы;
- Некоторые продукты распада тканей.
Чаще всего внедрение провоцирующего агента происходит на фоне местных воспалительных процессов, острых, подострых или хронических, иногда – при инфекционных заболеваниях общего характера. Проникновение возбудителя возможно при его непосредственном контакте, через лимфу или кровь.
В норме иммунная система справляется с потенциально опасными веществами или частицами.
На фоне патологического процесса в лимфатические узлы патогены поступают в больших количествах. В ответ возрастает количество лимфоцитов и размер лимфоузла увеличивается. Степень увеличения лимфоузла связана с активностью процесса.
 По мере прогрессирования основного заболевания в пораженных лимфатических узлах может развиться воспаление с переходом в гнойный процесс.
По мере прогрессирования основного заболевания в пораженных лимфатических узлах может развиться воспаление с переходом в гнойный процесс.
Скорость прогрессирования лимфаденопатии варьируется в зависимости от интенсивности и длительности воздействия патогенных факторов, а также их количества.
Непосредственной причиной развития забрюшинной лимфаденопатиии могут быть:
- Лямблии, токсоплазмы и другие простейшие;
- Гельминты;
- Грибковые инфекции;
- Патогенные бактерии;
- Вирусы.
Лимфаденопатия может развиваться на фоне системных заболеваний соединительной ткани, а также иметь ятрогенное (лекарственное) происхождение.
Увеличение забрюшинных лимфатических узлов может возникать как одно из осложнений мезаденита или часть симптомокомплекса онкологических заболеваний. У детей подобные осложнения могут сопутствовать течению вирусного паротита, краснухи и других детских заболеваний. Клиническая картина может напоминать острый аппендицит.
Абдоминальная лимфаденопатия (увеличение лимфоузлов, расположенных в брюшной полости) может развиться на фоне мезентериального аденита или лимфомы.
Паховая локализация поражения возникает на фоне местных инфекций, в частности, является симптомом ряда заболеваний, передающихся половым путем.
к содержанию ↑
Классификация
 По продолжительности и особенностям течения различают:
По продолжительности и особенностям течения различают:
- Острую;
- Хроническую;
- Рецидивирующую лимфаденопатию.
Любая из форм патологии может быть также опухолевой или неопухолевой.
Дополнительно может использоваться классификация патологического процесса по степени выраженности гиперплазии лимфоузла. Этот критерий используется сравнительно редко, так нормальные размеры лимфоузлов из разных групп сильно отличаются.
По количеству вовлеченных в патологический процесс лимфатических узлов различают локальную, регионарную и генерализованную формы патологии.
 О локальном поражении говорят при увеличении одного лимфоузла. При поражении нескольких лимфатических узлов, расположенных в смежных группах.
О локальном поражении говорят при увеличении одного лимфоузла. При поражении нескольких лимфатических узлов, расположенных в смежных группах.
Самая тяжелая форма патологии – генерализованная, при которой патологические изменения затрагивают три и более группы лимфоузлов, располагающиеся в разных областях.
Около 70% случаев лимфаденопатии приходится на локальные, развивающиеся на фоне травм и ограниченных инфекционных поражений. Генерализованная форма патологии свидетельствует о серьезных нарушениях функций иммунной системы.
Узнайте больше об иммунной системе и лимфе здесь.
к содержанию ↑
Симптомы
Основной признак развивающейся лимфаденопатии – увеличение лимфатических узлов. Увеличение паховых лимфоузлов можно заметить при поверхностном осмотре, при забрюшинной локализации поражения выявить характерные изменения возможно только на УЗИ или рентгеновском снимке.
Косвенными симптомами локализации поражения в брюшной полости могут быть:

- Потливость;
- Общая слабость;
- Устойчивое незначительное повышение температуры тела;
- Нарушения пищеварения, в частности, диарея;
- Увеличение селезенки и печени.
Возможны кратковременные приступы лихорадки и разлитой боли в животе. У пациентов может наблюдаться потеря веса, сильные боли в спине, вызванные механическим сдавлением нервных окончаний или стволов.
Основные симптомы патологии неспецифичны, дополнительные – сильно разнятся в зависимости от природы возбудителя и особенностей течения основного заболевания.
При инфекционном мононуклеозе у пациента появляется сыпь макулопапулезного типа, патология, развивающаяся на фоне гепатита, сопровождается желтухой и диспептическими явлениями. Возможны проявления крапивницы, боли в суставах.
к содержанию ↑
Диагностика
 Диагностика лимфаденопатии начинается со сбора анамнеза. С целью выявления наиболее вероятного возбудителя патологического процесса врач задает вопросы о перенесенных травмах, переливаниях крови, трансплантации органов.
Диагностика лимфаденопатии начинается со сбора анамнеза. С целью выявления наиболее вероятного возбудителя патологического процесса врач задает вопросы о перенесенных травмах, переливаниях крови, трансплантации органов.
Поскольку увеличение лимфоузлов является одним из симптомов некоторых ЗППП взрослых пациентов, спрашивают о количестве половых партнеров и вероятных случайных связях. Лимфаденопатия может указывать на очень серьезные проблемы со здоровьем, поэтому пациенту следует быть предельно честным.
Диагностическое значение могут иметь особенности профессиональной деятельности, хобби и другие факты из частной жизни пациента.
Очень важно учитывать и возраст пациента, так как забрюшинная локализация поражений больше характерна для детей младше 12 лет. Выявление некоторых форм патологии у взрослых – достаточно редкое и потенциально опасное для жизни явление.
При внешнем осмотре врач пальпирует пораженные лимфоузлы, определяя их количество, размер, консистенцию, болезненность, наличие взаимосвязей и локализацию.
Подтверждение предположительного диагноза возможно после проведения лабораторных и инструментальных исследований. Пациента обязательно направляют на анализ крови.
В комплекс исследований входят:

- Общий клинический анализ;
- Общий анализ мочи;
- Биохимический анализ;
- Серологический анализ;
- Анализ на ВИЧ;
- Проба Вассермана.
При патологии в забрюшинной области проводят:
- УЗИ;
- Рентгенографическое обследование;
- КТ или МРТ;
- Остеосцинтиграфия.
При подозрении на онкологическую природу патологического процесса проводятся гистологические и цитологические исследования костного мозга и/или образца тканей пораженного лимфатического узла.
В связи с многочисленностью вероятных причин патологических изменений комплекс диагностических процедур может сильно отличаться в зависимости от предполагаемого основного заболевания.
к содержанию ↑
Лечение
Безболезненные увеличенные лимфатические узлы не всегда воспринимаются пациентом всерьез. Проявления лимфаденопатии в любом возрасте – не тот случай, когда можно пускать все на самотек и заниматься самолечением.
Лечение назначает только врач, исходя из данных, полученных при обследовании. Тактика подбирается индивидуально, терапия направлена на устранение основного заболевания.
В курс лечения лимфаденопатии могут быть включены:
- Нестероидные противовоспалительные средства;
- Антибиотики;
- Антипротозойные препараты;
- Противовирусные средства;
- Антимикотики;
- Антигистамины;
- Иммуномодуляторы.

При устранении основного заболевания лимфатические узлы быстро уменьшаются до нормальных размеров.
При подтвержденном злокачественном процессе пациенту назначается курс радиотерапии или химиотерапии. При отсутствии эффекта от консервативного лечения показано хирургическое вмешательство.
Прогноз лимфаденопатии брюшной полости сильно разнится в зависимости от природы основного заболевания, степени тяжести поражения и возраста пациента.
к содержанию ↑
Профилактика
В силу разнообразия причин и факторов, провоцирующих развитие лимфаденопатии, главной мерой профилактики следует считать своевременное выявление и лечение основных патологий разного генеза.
При этом следует вести здоровый образ жизни, оптимизировать режим физической активности, качество питания, соблюдать правила гигиены и придерживаться рекомендаций, направленных на минимизацию рисков инфицирования и заражения паразитами.
Источник
В теле человека имеются не только кровеносные, но и так называемые “белые” сосуды. Известны они были довольно давно, а в середине 18 столетия знания о лимфатической системе стали более обширными. К сожалению, нередко встречаются лимфопролиферативные заболевания, а возникнуть они могут в любом органе.
Лимфатическая система
Она выполняет в функционировании человека довольно важную роль: благодаря лимфатической системе происходит транспортировка полезных веществ, удаляется лишняя межтканевая жидкость. Еще одна немаловажная способность – это обеспечение иммунитета. Жидкость, которая выполняет данные задания, называется лимфой. Она имеет прозрачный цвет, в составе преобладают лимфоциты. Самой небольшой структурной единицей системы являются капилляры. Они переходят в сосуды, которые бывают как внутриорганными, так и внеорганными. Их строение включает и клапаны, что предотвращают обратный ток жидкости. Самые большие лимфатические сосуды имеют название коллекторы. Именно в них накапливается жидкость от внутренних органов и других больших частей тела. Еще одна составляющая, которую имеет лимфатическая система (фото расположено внизу), – узлы. Это круглые образования, которые имеют разный диаметр (от полумиллиметра до 5 сантиметров). Расположены они группами на пути сосудов. Основная функция – фильтрация лимфы. Именно здесь она очищается от вредных микроорганизмов.

Лимфатические органы
Частью лимфатической системы человека являются также и следующие органы: миндалины, вилочковая железа (тимус), селезенка, костный мозг. Лимфоциты, которые формируются в тимусе, имеют название Т-клетки. Их особенностью является непрерывная циркуляция между лимфой и кровью. Частицы, которые образовываются в костном мозге, называются В-клетками. Оба типа после созревания разносятся по организму. В-клетки остаются в лимфоидных органах. На этом их миграция прекращается. В брюшной полости размещается еще один крупный орган, который является неотъемлемой частью лимфатической системы, – это селезенка. Состоит она из двух частей, одна из них (белая пульпа) генерирует антитела.
Лимфопролиферативное заболевание. Что это такое
Даная группа болезней в своей основе имеет разрастание лимфоцитов. Если изменения происходят в костном мозге, то используется термин «лейкоз». Опухоли лимфатической системы, которые возникают в ткани за пределами костного мозга, именуются лимфомами. Согласно статистике, наиболее часто такие заболевания возникают у пациентов старшего возраста. У мужчин такой диагноз встречается в большей степени, нежели у женщин. Для данной болезни характерен очаг клеток, который со временем начинает разрастаться. Выделяют низкую, среднюю и высокую степень, что характеризует злокачественность процесса.
Возможные причины возникновения
Среди причин, способных вызвать лимфоприлиферативные заболевания, выделяют определенную группу вирусов. Также не последнюю роль играет и фактор наследственности. Заболевания кожи, которые длятся значительное время (например, псориаз) могут спровоцировать рост злокачественных новообразований. Ну и, конечно, существенно влияет на данный процесс излучение. Радиация, некоторые аллергены, токсические вещества активизируют процесс разрастания клеток.
Лимфомы. Диагностика
Одна из разновидностей злокачественных новообразований лимфатической системы – это лимфома. Симптомы на начальных стадиях могут быть не сильно выражены.
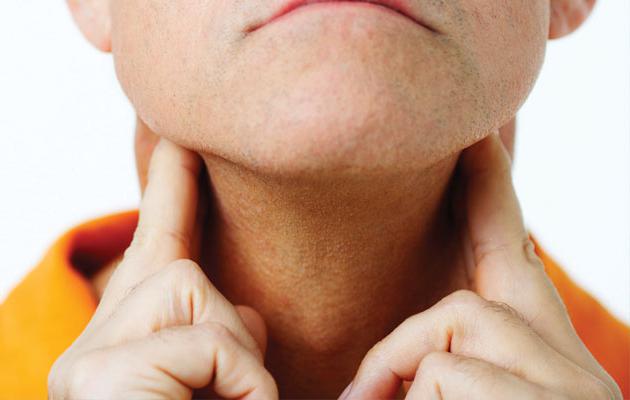
Наблюдается увеличение лимфатических узлов, которые не являются болезненными. Еще один яркий признак – усталость, причем в довольно большой степени. Пациент может жаловаться на повышенную потливость в ночное время, значительную и резкую потерю массы тела. Возможен также и зуд, красные пятна. Температура тела иногда повышается, особенно по вечерам. Насторожить такие симптомы должны тогда, если они не исчезают спустя несколько недель. Для эффективного лечения очень важно определить тип лимфомы. При диагностике учитывают место расположения, внешний вид опухоли, вид белка, что находится на ее поверхности. Специалист назначает полное медицинское исследование, анализ крови на раковые клетки, проводится диагностика внутренних органов. Для большей информативности необходима биопсия. Под микроскопом пораженные клетки имеют специфический вид.
Лечение лимфомы
Методы лечения данного заболевания следующие. Для уничтожения новообразования используют химиотерапию или радиотерапию (с помощью рентгеновских лучей). Используется комбинация препаратов, они распространяются в организме и могут уничтожить также и те клетки, которые не удалось диагностировать. После проведения химиотерапии поражается и костный мозг, поэтому может понадобиться его пересадка. Осуществляют ее как из материала донора, так и непосредственно из собственного костного мозга пациента (предварительно его извлекают до начала процедур). Лимфопролиферативные заболевания поддаются и биологической терапии, но она носит преимущественно экспериментальный характер. Базируется на применении веществ, что синтезируются из клеток пациента. Для достижения хорошего результата необходимо тщательно следовать указаниям лечащего врача, вовремя принимать препараты, уделить должное внимание питанию.

Лейкоз. Клиническая картина
Заболевание характеризуется изменением кроветворных клеток, при котором происходит замещение здоровых элементов костного мозга на пораженные. В крови значительно повышается уровень лимфоцитов. В зависимости от того, какие клетки были перерождены, выделяют болезнь лимфолейкоз (изменения лимфоцитов), миелолейкоз (поражены миелоциты). Определить вид болезни можно под микроскопом и по анализу белка. Лимфопролиферативное заболевание (что это такое, было описано выше) имеет в данном случае две формы протекания: хроническую и острую. Последняя проходит довольно тяжело. В этом случае необходимо незамедлительное лечение, так как клетки незрелые и не способны выполнять свои функции. Хроническая форма может длиться немало лет.
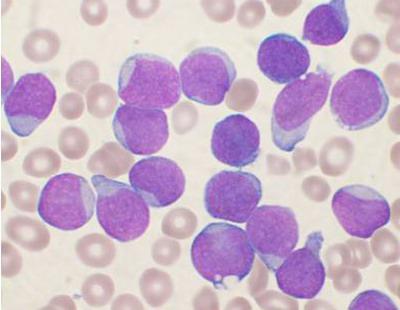
Хронические лимфопролиферативные заболевания
У людей старшего возраста нередко диагностируют хронический лимфолейкоз. Болезнь протекает довольно медленно, и только на поздних стадиях наблюдаются нарушения в процессе образования крови. К симптомам можно отнести увеличение лимфоузлов и селезенки, частые инфекционные заболевания, потерю веса, потливость. Нередко такие лимфопролиферативные заболевания обнаруживают случайно.

Выделяют три стадии болезни: А, В, С. При первой поражается 1-2 лимфатических узла, при второй – 3 или больше, но отсутствует анемия и тромбоцитопения. При третьей наблюдаются данные состояния. На ранних стадиях специалисты не рекомендуют проводить терапию, так как человек сохраняет привычный для него образ жизни. При этом важно соблюдать режим дня, врач может дать советы относительно питания. Проводится общеукрепляющая терапия. Лечение хронического лимфолейкоза необходимо начинать при обнаружении признаков прогрессирования. Оно включает химиотерапию, лучевой способ лечения, пересадку стволовых клеток. При быстром росте органа может понадобиться удаление селезенки.
Источник