Лимфопоэз в лимфатическом узле
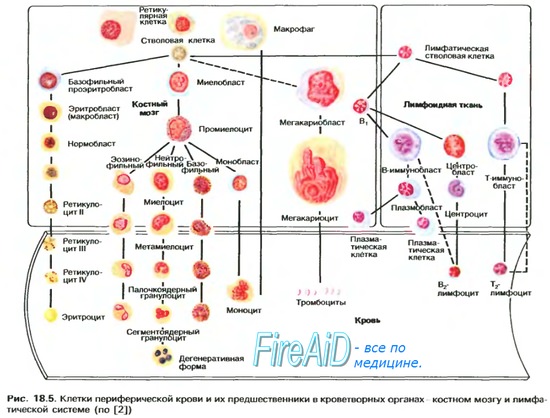
Гематология: Лимфопоэз
Предшественники, коммитированные к В- и Т-клеточному пути развития, являются прямыми потомками плюрипотентной стволовой клетки (CD34+).
Лимфопоэз у эмбриона и плода происходит транзиторно в различных эмбриональных тканях. Лимфоидные предшественники присутствуют уже в желточном мешке. К 5-6-й неделе гестации предшественники В- и Т-клеток появляются в печени, где формируются участки В-лимфопоэза. Формирование большинства Т-клеток происходит в вилочковой железе.
На 7-й-8-й неделе эмбрионального развития формируется вилочковая железа, которая заселяется принесенными с кровью предшественниками. С третьего триместра беременности до рождения очагом гемопоэза и В-лимфопоэза является селезенка.
После рождения основным местом развития миелоидных клеток и В-лимфоцитов становится костный мозг. Т-лимфоциты развиваются в вилочковой железе, куда перемещаются костномозговые предшественники, и происходит процесс, называемый Т-лимфопоэзом. Селезенка у взрослых функционирует как вторичный лимфоидный орган, в котором располагаются зрелые Т- и В-клетки.
Развитие В-лимфоцитов при лимфопоэзе
Развитие лимфоцита у взрослого проходит две различные фазы. Первая фаза — антигеннезависимая, когда В-лимфоциты развиваются до стадии, в которой они экспрессируют на поверхности иммуноглобулин IgM, — происходит в костном мозге. Вторая фаза — антигензависимая, протекает во вторичных лимфоидных органах (селезенка и лимфатические узлы) в ответ на клеточные и гуморальные сигналы, поступающие от Т-клеток, макрофагов и других популяций акцессорных клеток.
При использовании специфических моноклональных антител, которые распознают иммуноглобулины и другие поверхностные и цитоплазматические детерминанты, можно различать промежуточные степени развития В-клеток.
Клетки-предшественники, коммитированные к дифференцировке в В-лимфоциты, имеют иммуноглобулиновые гены в зародышевой конфигурации и называются про-В-клетки. Затем в цитоплазме появляется белок тяжелой цепи иммуноглобулина М (ц), и с этого момента клетка обозначается как пре-В-клетка. Как только в клетке происходит экспрессия белков легкой цепи, начинается сборка молекул иммуноглобулинов, и после их появления на поверхности клетки определяются как В-лимфоциты.

Популяции В-клеток при лимфопоэзе
Предполагается, что существуют три различные линии В-клеток, определяемые по фенотипическим и функциональным свойствам: Bla, B1b и В2. Bla-клетки экспрессируют CD5; Bib-клетки не экспрессируют CD5, характеризуются высокими уровнями поверхностного IgM и низкими уровнями мембранного IgD. Распространение этих популяций у взрослых в основном ограничено перитонеальной и плевральной полостями.
Этим они отличаются от стандартных (или В2) В-клеток, которые преобладают во вторичных лимфоидных органах, таких как лимфоузлы и селезенка.
Характерной особенностью Bl-клеток является их способность продуцировать аутоантитела класса IgM (среди которых наиболее частыми являются антитела к ДНК и ревматоидный фактор). Это делает понимание природы данных клеток клинически важным вопросом. Популяция Bl-клеток является, вероятно, основным источником естественных ауто-антител, представленных в сыворотке крови здоровых лиц.
Естественные аутоантитела встречаются в крови взрослых, детей, новорожденных и даже у плода. Они присутствуют в малых количествах, почти всегда связываются со многими антигенами (мультиреактивные аутоантитела) и имеют низкую аффинность к их лигандам. Пока неизвестно, продуцируются ли естественные аутоантитела только Bl-клетками или их способны производить также девственные В2-клетки.
– Также рекомендуем “CD-антигены лейкоцитов – дифференцировочные кластеры — CD”
Оглавление темы “История гематологии”:
- История гематологии: становление, этап развития с 16-го по 19-й век
- История развития теорий кроветворения – второй этап развития гематологии с 19-го по 20-й век
- История клинической гематологии – учения о лейкемиях, лейкозах, лимфомах
- История изучения анемий – второй этап развития гематологии с 19-го по 20-й век
- Третий этап развития гематологии – изучение биологических полимеров (ДНК, белков) клеток крови
- История иммуногематологии – третий этап развития гематологии 20-го по 21-й века
- Отечественные гематологические школы 20-го века. История российской гематологии
- Нормальные показатели крови. Интенсивность обновления крови
- Гематология: стволовые кроветворные клетки (СКК) – свойства, функции, типы
- Гематология: Лимфопоэз
Источник
Общая гистология – кроветворение
Кроветворением, или гемопоэзом, называют развитие крови. Различают эмбриональный гемопоэз, который происходит в эмбриональный период и приводит к развитию крови как ткани, и постэмбриональный гемопоэз, который представляет собой процесс физиологической регенерации крови.
Развитие эритроцитов называют эритропоэзом, развитие гранулоцитов — гранулоцитопоэзом, тромбоцитов — тромбоцитопоэзом, моноцитов — моноцитопоэзом, развитие лимфоцитов и иммуноцитов — лимфоцито- и иммуноцитопоэзом.
Эмбриональный гемопоэз
В развитии крови как ткани в эмбриональный период можно выделить 3 основных этапа, последовательно сменяющих друг друга – мезобластический, гепатолиенальный и медуллярный.
Первый, мезобластический этап – это появление клеток крови во внезародышевых органах, а именно в мезенхиме стенки желточного мешка, мезенхиме хориона истебля. При этом появляется первая генерация стволовых клеток крови (СКК). Мезобластический этап протекает с 3-й по 9-ю неделю развития зародыша человека.
Второй, гепатолиенальный этап начинается с 5—6-й недели развития плода, когдапечень становится основным органом гемопоэза, в ней образуется вторая генерация стволовых клеток крови. Кроветворение в печени достигает максимума через 5 мес и завершается перед рождением. СКК печени заселяют тимус, селезенку и лимфатические узлы.
Третий, медуллярный (костномозговой) этап — это появление третьей генерации стволовых клеток крови в красном костном мозге, где гемопоэз начинается с 10-й недели и постепенно нарастает к рождению. После рождения костный мозг становится центральным органом гемопоэза.
Рассмотрим подробнее особенности гемопоэза в стенке желточного мешка, в печени, в тимусе, селезенке, лимфатических узлах и в костном мозге.
Кроветворение в стенке желточного мешка
В мезенхиме стенки желточного мешка обособляются зачатки сосудистой крови, иликровяные островки. В них мезенхимные клетки округляются, теряют отростки и преобразуются в стволовые клетки крови. Клетки, ограничивающие кровяные островки, уплощаются, соединяются между собой и образуют эндотелиальную выстилку будущего сосуда. Часть стволовых клеток дифференцируется в первичные клетки крови (бласты). Большинство первичных кровяных клеток митотически делится и превращается в первичные эритробласты, характеризующиеся крупным размером – мегалобласты. Это превращение совершается в связи с накоплением эмбрионального гемоглобина (HbF) в цитоплазме бластов. В некоторых первичных эритробластах ядро подвергается кариорексису и удаляется из клеток, в других ядро сохраняется. В результате образуются безъядерные и ядросодержащие первичные эритроциты, отличающиеся большим размером по сравнению с нормоцитами и поэтому получившие название мегалоцитов. Такой тип кроветворения называется мегалобластическим. Он характерен для эмбрионального периода, но может появляться в постнатальном периоде при некоторых заболеваниях.
Наряду с мегалобластическим в стенке желточного мешка начинается нормобластическое кроветворение, при котором из бластов образуются вторичные эритробласты, из которых образуются вторичные эритроциты (нормоциты).
Развитие эритроцитов в стенке желточного мешка происходит внутри первичных кровеносных сосудов, т.е. интраваскулярно. Одновременно экстраваскулярно из бластов, расположенных вокруг сосудистых стенок, дифференцируется небольшое количество гранулоцитов — нейтрофилов и эозинофилов.
Часть СКК остается в недифференцированном состоянии и разносится током крови по различным органам зародыша, где происходит их дальнейшая дифференцировка в клеткикрови или соединительной ткани. После редукции желточного мешка основным кроветворным органом временно становится печень.
Кроветворение в печени
Печень закладывается примерно на 3—4-й неделе эмбриональной жизни, а с 5-й недели она становится центром кроветворения. Кроветворение в печени происходитэкстраваскулярно, – по ходу капилляров, врастающих вместе с мезенхимой внутрь печеночных долек. Источником кроветворения в печени являются стволовые клетки крови, из которых образуются бласты, дифференцирующиеся во вторичные эритроциты.
Одновременно с развитием эритроцитов в печени образуются зернистые лейкоциты, главным образом нейтрофильные и эозинофильные.
Кроме гранулоцитов, в печени формируются гигантские клетки — мегакариоциты, – предшественники тромбоцитов. К концу внутриутробного периода кроветворение в печени прекращается.
Кроветворение в тимусе
Тимус закладывается в конце 1-го месяца внутриутробного развития, и на 7—8-й неделе его эпителий начинает заселяться стволовыми клетками крови, которые дифференцируются влимфоциты тимуса. Увеличивающееся число лимфоцитов тимуса дает начало T-лимфоцитам, заселяющим T-зоны периферических органов иммунопоэза.
Кроветворение в селезенке
Закладка селезенки также происходит в конце 1-го месяца эмбриогенеза. Из вселяющихся сюда стволовых клеток происходит экстраваскулярное образование всех видов форменных элементов крови, т.е. селезенка в эмбриональном периоде представляет собой универсальный кроветворный орган. Образование эритроцитов и гранулоцитов в селезенке достигает максимума на 5-м месяце эмбриогенеза. После этого в ней начинает преобладать лимфоцитопоэз.
Кроветворение в лимфатических узлах
Первые закладки лимфоузлов человека появляются на 7—8-й неделе эмбрионального развития. Большинство лимфатических узлов развивается на 9—10-й неделе. В этот же период начинается проникновение в лимфатические узлы стволовых клеток крови, из которых на ранних стадиях дифференцируются эритроциты, гранулоциты и мегакариоциты. Однако формирование этих элементов быстро подавляется образованием лимфоцитов, составляющих основную часть лимфатических узлов.
Появление единичных лимфоцитов происходит уже в течение 8—15-й недели развития, однако массовое «заселение» лимфатических узлов предшественниками T- и B-лимфоцитов начинается с 16-й недели, когда формируются посткапиллярные венулы, через стенку которых осуществляется процесс миграции клеток. Из клеток-предшественников дифференцируются сначала лимфобласты (или большие лимфоциты), а далее средние и малые лимфоциты. Дифференцировка T- и B-лимфоцитов происходит, соответственно, в T- и B-зависимых зонах лимфатических узлов.
Источник
Увеличение лимфоузлов – симптом серьезных болезней.
Больные часто спрашивают, что делать, если увеличился или воспалился лимфатический узел под мышкой, на шее, в паховой области, в других местах тела, и как уменьшить его размер. Проблема в том, что многие путают причину и следствие.
Увеличение лимфоузлов (лимфаденит, лимфаденопатия) – сигнал, указывающий на неблагополучие организма, поэтому уменьшить размер узла можно, только устранив причину его увеличения. Если в паху, под мышкой или другой зоне обнаружились странные «шишечки», нужно срочно обратиться к врачу. Это организм подает сигнал SOS, который ни в коем случае нельзя игнорировать.
Как работает лимфатическая система и почему увеличиваются лимфоузлы
Лимфатическая система охватывает практически весь организм, выводя лимфу из органов и тканей в кровяное русло. Этот процесс называется лимфообращением. Таким образом регулируется объем и состав тканевых жидкостей. Кроме того, с помощью лимфы транспортируются биологически активные вещества.
Лимфатическая система состоит из сосудов, узлов и протоков. Начинается она с капилляров – мелких сосудистых образований, которые есть практически в любой ткани, кроме нервов, костей и самого верхнего слоя кожи. Лимфатические капилляры тоньше кровеносных, имеют очень проницаемые стенки и могут растягиваться, забирая большой объем межклеточной жидкости.
Капилляры сливаются в лимфатические сосуды, по ходу которых расположены лимфоузлы, состоящие из лимфоидной ткани. Лимфатические узлы могут быть разных размеров – от мелких с просяное зернышко до крупных, достигающих размера большой фасоли. Лимфоузлы играют роль фильтра – протекающая через них лимфа фильтруется и обеззараживается при помощи антител.
Сосуды соединяются между собой, образуя лимфатические протоки, которые впадают в крупные вены. Кровеносная и лимфатическая системы неразделимы, поскольку выполняют одну и ту же задачу – снабжение тканей питательными веществами, сбор отработанных шлаков, токсинов и других вредных веществ для последующего их выделения почками и печенью.
Однако лимфатическая система играет и другую очень важную роль – защитную. Лимфоциты, находящиеся в лимфе, уничтожают попавшие в органы и ткани микроорганизмы, не давая инфекции поразить весь организм. Если даже микробы попадут в кровоток, то лимфоидные клетки их уничтожат.
Так же реагирует лимфатическая система и на раковые клетки, которые совершенно справедливо считает чужеродными. В нашем организме постоянно появляются мутирующие клеточные структуры, но онкология развивается далеко не всегда, потому что лимфоциты уничтожают неправильно развитые клетки.
При нахождении в организме большого количества возбудителей требуется много лимфоцитов и антител – специальных соединений, необходимых для ликвидации инфекции. Повышенная нагрузка сказывается на состоянии лимфоузлов, в которых накапливаются лимфоциты, производящие антитела. Лимфатические узлы увеличиваются, становятся плотными, а иногда даже спаиваются между собой, образуя крупные конгломераты – «пакеты».
Лимфаденопатия часто сопровождается лихорадкой, плохим самочувствием, головной болью, слабостью, разбитостью. Однако такое состояние может не давать никаких других симптомов, кроме увеличения лимфоузлов. Особенно часто бессмптомность наблюдается на начальных стадиях онкопатологий.
Увеличение лимфоузлов обычно сопровождается отеками лица и конечностей. Это вызвано нарушением лимфотока, при котором происходит скопление лимфы внутри тканей. Сочетание отечности и лимфаденопатии – опасный признак, указывающий на высокую вероятность онкологии и тяжелых инфекций.
Основные причины увеличения лимфоузлов
- Воспалительные процессы.
- Гнойные поражения кожи, подкожных структур и внутренних органов.
- Инфекции. Увеличение лимфоузлов наблюдается при сифилисе, гонорее, герпесе, генитальном туберкулезе, паховом лимфогранулематозе, ВИЧ.
- Заражение паразитами – гельминтами (глистами), простейшими – амебами, малярийным плазмодием, токсоплазмами.
- Онкологические заболевания – рак, лейкоз, саркомы, лимфомы (рак лимфоузлов).
- Аутоиммунные поражения – болезни, при которых иммунная система воспринимает клетки собственного организма как чужеродные и начинает их атаковать. К таким заболеваниям относятся ревматизм, красная волчанка, аутоиммунный тиреоидит (воспаление щитовидной железы), некоторые кожные патологии.
- Аллергическая реакция.
- Вакцинация – лимфоузлы могут увеличиваться после проведения прививок как ответ на введение чужеродного белка и убитых возбудителей.
Типы лимфаденопатий
- Локальная – увеличение одного или нескольких смежных групп лимфоузлов, расположенных на одной или двух находящихся рядом анатомических областях, например на шее и ключице. Такое состояние часто возникает при различных инфекционных поражениях — фурункулах, абсцессах, мастите, карбункулах, половых инфекциях.
- Генерализованная – в этом случае поражаются лимфоузлы в разных областях тела. Такое состояние характерно для инфекций – краснухи, ветрянки, инфекционного мононуклеоза. Большое количество лимфоузлов поражается при лейкозе (раке крови), лимфогранулематозе (лимфоме) – раке лимфатических узлов, ревматизме и нарушениях иммунитета.
Переход локальной формы в генерализованную говорит о распространении болезни и неспособности иммунитета подавить болезнь.
Почему при раке увеличиваются лимфоузлы
По мере роста раковой опухоли ее клетки начинают вымываться в лимфу, попадая в лимфатические капилляры, а затем в лимфоузлы, находящиеся ближе всего к очагу поражения. Врачи их называют сторожевыми. Лимфоциты пытаются уничтожить злокачественные клетки, но, как правило, безрезультатно. В итоге в лимфатическом узле начинает расти очаг опухоли (метастаз).
Пробив защиту первого уровня в виде сторожевых лимфоузлов, раковые клетки распространяются дальше в отдаленные части лимфатической системы, а затем – в органы и ткани. В результате опухоли начинают расти далеко от первичного очага – в печени, легких, головном мозге. У раковых больных на УЗИ обнаруживаются увеличенные лимфоузлы в самых разных частях тела.
Чем больше опухоль, тем выше вероятность поражения лимфоузлов. Иногда лимфаденит возникает раньше обнаружения опухолевого очага и является основным симптомом, с которым больные обращаются к врачу.
Размеры опухоли и вероятность поражения сторожевых лимфоузлов
| Размер опухоли, см | Вероятность поражения сторожевых лимфоузлов, % |
| До 2 | 15 |
| 2-3 | 32 |
| 3-4 | 50 |
| 5-6 | 65 |
| 7-10 | 90 |
| Свыше 10 | Практически всегда |
При различных типах рака поражаются разные группы лимфоузлов, которые можно прощупать самостоятельно.
Заболевания, вызывающие увеличение лимфатических узлов
| Группы лимфоузлов | Виды онкологических патологий, вызывающих увеличение лимфоузлов |
| Шейные лимфоузлы | Рак гортани, ротовой полости, щитовидной железы, молочной железы, легкого, желудка, рак крови |
| Подключичные и надключичные | Рак легкого, плевры, органов брюшной полости |
| Подмышечные | Рак молочной железы, рак кожи, лейкоз |
| Паховые | Рак мужских и женских половых органов, мочевыводящей системы, прямой кишки, кожи нижней половины туловища, лимфомы, лейкоз |
| Лимфоузлы на конечностях | Рак кожи, лимфомы |
Увеличенные лимфоузлы также могут обнаруживаться во время проведения ультразвуковой диагностики. Такой симптом возникает при раке кишечника, поджелудочной железы, внутренних половых органов, мочевого пузыря, простаты, легких, пищевода, молочной железы, лейкозах, лимфомах.
Что делать при увеличении лимфоузлов
В первую очередь, нельзя заниматься самолечением. Рецепты из Интернета и прием антибиотиков не дают положительного эффекта, поскольку неизвестно, чем вызвана лимфаденопатия, и непонятно, чем ее лечить.
Нельзя греть, прикладывать примочки и разминать лимфатические узлы. Это вызовет распространение инфекции по всему организму, приведя к заражению крови, распространению опухоли и другим осложнениям.
При увеличении хотя бы одного узла нужно обратиться к врачу – гинекологу, урологу или другому специалисту. Во время приема проводится осмотр с определением следующих параметров лимфоузлов:
- Размера. Достаточно относителен, поскольку зависит от возраста и состояния больного. Патологически измененные узлы, как правило, не только увеличены, но и болезненны.
- Консистенции. Плотные, как камень, лимфоузлы практически всегда обозначают метастазы рака, а более мягкие свидетельствуют о различных инфекциях. При гнойных поражениях они даже могут быть размягченными. Спаянные пакеты лимфоузлов указывают на рак, туберкулез и некоторые венерические инфекции.
- Локализации. Местонахождения увеличенных узлов. От этого зависит последующее обследование.
Больному назначаются:
- Общий анализ крови с развернутой формулой лейкоцитов – инфекционные процессы характеризуются увеличением количества лимфоцитов, общего числа лейкоцитов и ускорением СОЭ. При аллергических поражениях повышается концентрация эозинофилов. При онкопатологиях обнаруживаются ускорение СОЭ, лейкоцитоз, анемия (уменьшение концентрации гемоглобина и эритроцитов).
- Биохимический анализ крови на максимальное количество показателей позволяет оценить функцию внутренних органов, заподозрив воспалительный или онкологический процесс.
- Общий анализ мочи сдается для выявления болезней мочеполовой сферы, в том числе венерических.
- Мазок из половых путей и шейки матки у женщин выявляет ЗППП и инфекционные процессы. Для обнаружения скрытых и нетипично протекающих инфекций применяется ПЦР-диагностика – поиск возбудителя по ДНК.
- Анализ кала, выявляющий паразитирование гельминтов и простейших.
- УЗИ области, где предположительно может находиться патологический очаг. В зависимости от места увеличения лимфоузлов назначается УЗ-диагностика молочных желез, малого таза, брюшной полости, забрюшинного пространства.
- Пункция лимфоузлов, позволяющая определить метастазы рака. При гистологическом (клеточном) исследовании можно обнаружить даже тип опухоли, которая вызвала метастаз.
Лечение
Лечение зависит от выявленного заболевания. При инфекционных процессах показаны антибиотики, противовирусные, общеукрепляющие, иммуностимулирующие препараты.
При гнойных патологиях назначаются антибиотики в сочетании с хирургическим лечением: вскрытие гнойника, удаление нездоровых тканей.
При ревматизме и других заболеваниях, поражающих весь организм, назначается лечение, специально разработанное для определённых болезней. Уменьшение лимфоузлов свидетельствует об улучшении состояния пациента.
При инфекциях назначаются препараты, убивающие возбудителя и улучшающие работу иммунной системы.
При онкологических заболеваниях показано хирургическое лечение, химио-, лучевая и гормонотерапия. Пораженные лимфоузлы часто удаляют, чтобы не допустить распространения раковых клеток.
Увеличение лимфоузлов – опасное состояние, требующее срочной врачебной диагностики. В этом случае счет идет на дни – любое промедление отрицательно сказывается на состоянии здоровья, а иногда может привести к печальному финалу.
Поделиться ссылкой:
Источник