Лимфома у детей лимфоузлы
Лимфомы у детей — это злокачественные опухолевые образования из лимфоидной ткани, которые подразделяются на ходжкинские и неходжкинские. Заболевание носит полиэтиологический характер. Основные симптомы: длительная лихорадка неясного генеза, ночная потливость, похудение с потерей более 10% исходного веса. Для диагностики лимфоидных новообразований используют визуализационные методики (УЗИ, КТ, ПЭТ), биопсию очага с гистологическим исследованием материала. Лечение лимфом проводится по стандартным протоколам, включающим высокодозную химиотерапию, лучевую терапию, хирургические вмешательства.
Общие сведения
Лимфомы — распространенная патология в детской гематологии и онкологии, удельный вес которой составляет 3-7% от всех злокачественных неоплазий у пациентов до 18 лет. Пик встречаемости приходится на подростковый возраст (старше 15 лет). Достаточно часто заболевание диагностируют у школьников средних и младших классов, а у детей до 3-летнего возраста оно практически не встречается. Мальчики болеют чаще девочек. Несмотря на современные протоколы, врачи сталкиваются с трудностями лечения, что и обусловливает высокую актуальность проблемы лимфом в медицине.

Лимфомы у детей
Причины
Лимфомы принадлежит к заболеваниям с неясной этиологией. Специалисты называют несколько вероятных факторов риска, но точные причины мутаций в генетическом аппарате и развития злокачественной трансформации не установлены. Основной этиологический фактор — врожденные (синдром Луи-Бар, Вискотта-Олдрича) и приобретенные иммунодефициты. Риск возникновения лимфом у детей повышается при инфицировании вирусом Эпштейна-Барр, герпесвирусом 6 типа, микобактерией туберкулеза.
Генетические мутации могут быть вызваны действием канцерогенных факторов внешней среды — радиационного излучения, повышенного содержания токсинов в атмосфере, синтетических химически модифицированных компонентов пищевых продуктов. Спровоцировать лимфому может длительная иммуносупрессивная терапия, например, при трансплантации органа. Сочетание нескольких причин повышает вероятность образования лимфоидной опухоли.
Патогенез
Пусковым фактором в образовании опухоли является точечная мутация в лимфоцитах, вследствие которой клетки начинают неконтролируемо делиться, а их количество возрастает в геометрической прогрессии. Размножению белых кровяных телец способствует влияние онкогенов, которые взаимодействуют с мембранными рецепторами. По происхождению онкогены бывают клеточными и вирусными.
По мере прогрессирования болезни у детей наблюдается распространение злокачественных клеток из очага в другие участки лимфоидной ткани организма. Этот процесс сопровождается полиорганными нарушениями и стойким снижением клеточного иммунитета, в результате чего организм становится крайне восприимчивым к инфекциям. На поздних этапах угнетается и гуморальное звено иммунитета.
Классификация
По морфологическим характеристикам лимфомы бывают 2 видов: ходжкинские (лимфогранулематоз) и неходжкинские, которые делятся на 3 подкатегории: лимфобластные, зрелые и анаплазированные. По степени распространения и прогрессирования бывают индолентные, агрессивные и высоко агрессивные новообразования. Для определения тактики лечения важно оценить запущенность процесса, для чего симптомы лимфом подразделяют на 4 стадии:
- I стадия. Неопластическое перерождение происходит в лимфатических узлах одной группы или в лимфоидной ткани одной области, за исключением плевральной и брюшной полости, мозговых оболочек.
- II стадия. Поражение распространяется на лимфоузлы нескольких анатомических зон или лимфоидных органов, но все опухоли расположены по одну сторону от диафрагмы.
- III стадия. Тотальное повреждение лимфоидных образований по обе стороны диафрагмы, в том числе с вовлечением в процесс внутригрудных и внутрибрюшных узлов.
- IV стадия. Самая тяжелая форма лимфом с неопластическим поражением красного костного мозга или центральной нервной системы.
Симптомы лимфомы у детей
В клинической картине заболевания выделяют 3 признака, которые типичны для лимфом, и наличие хотя бы одного из них в сочетании с дополнительными проявлениями — повод для детального обследования у профильного специалиста. Ключевые симптомы включают стойкое повышение температуры тела более 38°С без видимой причины, усиленное потоотделение по ночам, похудение более чем на 10% от исходной массы тела при адекватной калорийности рациона.
Среди неспецифических признаков у детей на первый план выходит апатия и повышенная утомляемость. Ребенок становится вялым, перестает интересоваться хобби, избегает активных игр со сверстниками и быстро устает в школе на уроках. Возможно патологически подавленное настроение, которое возникает без причины и сохраняется длительное время.
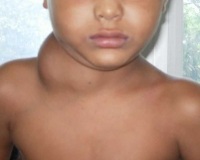
Специфические симптомы лимфом определяются локализацией неопластического процесса. При типичном варианте (поражении лимфоузлов) родители замечают их увеличение в виде безболезненных подкожных выпячиваний диаметром несколько сантиметров. Наиболее часто разрастания лимфоидной ткани видны на шее, в подмышках, в паховой зоне. Новообразования покрыты неизмененной кожей, они не болят и не доставляют ребенку неудобств, помимо эстетического дискомфорта.
При злокачественном перерождении лимфоузлов грудной полости детей беспокоит продолжительный сухой кашель, при физической нагрузке быстро нарастает одышка. Патология лимфоидной ткани перитонеальной полости провоцирует поносы или запоры, рвоту, тяжесть в желудке после еды. Иногда становится видимой асимметрия живота, что указывает на увеличение печени или селезенки. Дополнительные симптомы лимфом: болезненность в костях и суставах, мучительные головные боли, частые инфекции.
Осложнения
Распространенное последствие лимфом — частые инфекционные болезни, которые спровоцированы угнетением иммунитета и составляют до 10% среди причин смертности. У 35,6% детей выявляются респираторные заболевания, у 16,7% — герпетические поражения, а еще 8,3% больных страдает от вирусных гепатитов. С меньшей частотой регистрируются инфекции мочевыделительной и пищеварительной системы, поражения кожи и мягких тканей, септические осложнения.
К частым последствиям запущенных стадий болезни относят сдавление соседних органов увеличенными лимфоузлами, что вызывает соответствующие симптомы и нарушения функций. На фоне длительного злокачественного процесса у ребенка ухудшается аппетит, развивается мальабсорбция и мальдигестия, поэтому лимфомы зачастую сопровождаются кахексией. При продолжительном рецидивирующем течении повышается риск амилоидоза.
Диагностика
Обследование ребенка у детского онколога начинается со сбора анамнеза и внешнего осмотра тела, чтобы обнаружить гиперплазию лимфатических узлов. При наличии патогномоничной триады и сопутствующих признаков врач ставит предварительный диагноз. Для окончательной диагностики лимфомы, определения ее вида и стадии необходим комплекс инструментальных и лабораторных методов:
- УЗИ брюшной полости. При ультразвуковой визуализации врач обращает внимание на размеры и эхоструктуру печени и селезенки. У большинства детей с лимфомами органы увеличены, имеют очаговые изменения по типу мягких участков размягчения, чередующихся с зонами высокой плотности.
- КТ. Назначается компьютерная томография грудной клетки, брюшных органов, чтобы выявить типичные локализации гиперплазированной лимфоидной ткани, а также установить стадию болезни. Неврологические симптомы являются показанием к выполнению КТ головы, которая для больше точности результатов заменяется МРТ головного мозга.
- ПЭТ. В современной онкологии для оценки такого функционального процесса, как опухолевый рост, предпочитают использовать позиционно-эмиссионную томографию. Метод диагностирует даже лимфоидные объемные образования с латентным течением и минимальным ростом, эффективен для дифференцировки доброкачественных и злокачественных новообразований.
- Биопсия лимфоузла. При гистологическом исследовании биоптатов специалист оценивает морфологическую структуру опухоли и уточняют ее вариант. Ценную диагностическую информацию дают специфические цитологические симптомы в виде картины «звездного неба», монотонных полей клеток с грубым хроматином, выявление клеток Ходжкина и Рид-Березовского-Штернберга.
- Анализы крови. Поскольку иммунодефициты — основной фактор риска лимфомы у детей, полное обследование предполагает расширенную иммунограмму с определением активности клеточного и гуморального иммунитета. Для исключения вирусной этиологии проводится серологическая диагностика на группу герпесвирусов.
Лечение лимфомы у детей
Консервативная терапия
Лечение лимфом у детей производится по международным протоколам, эффективность которых подтверждена многоцентровыми клиническими испытаниями. В детской онкологии чаще используют немецкие стандарты: NHL-BFM Registry 2012, ALCL-Relapse 2004, EuroNet-PHL-C1. Основной метод терапии — химиотерапия с внутривенным или интратекальным введением цитостатиков. Лечебная схема состоит из нескольких фаз:
- Профаза. На предварительном циторедуктивном этапе ребенку рекомендован короткий химиотерапевтический курс для постепенного снижения числа малигнизированных клеток и подготовки организма к высокодозному лечению цитостатиками.
- Индукция. Проводится интенсивное лечение для максимально быстрого уничтожения клеток лимфомы и достижения ремиссии в сроки до 8 недель.
- Консолидация. После удачного выполнения индукции терапия продолжается новыми комбинациями препаратов, которые закрепляют первоначальный успех и способствуют дальнейшему разрушению опухолевых тканей.
- Реиндукция. На поздних стадиях лимфом (особенно при лимфобластном варианте) необходима повторная высокодозная химиотерапия, поскольку 1 курс не дает желаемого эффекта. Цель этого этапа — уничтожить все патологические клетки.
- Поддерживающая терапия. Длительный прием цитостатиков в невысоких дозах в пероральной форме продолжают в амбулаторных условиях. Это необходимо для контроля ремиссии и профилактики рецидивов лимфомы. Его длительность составляет до 1,5 лет.
Количество и продолжительность этапов меняется с учетом стадии и морфологического варианта болезни. Для повышения эффективности курс дополняется целенаправленной лучевой терапией. К современным методам относят иммунотерапию и таргетную терапию, при которой препараты селективно воздействуют на пораженные клетки. Детям со стойкими дефектами и инвалидностью подбираются реабилитационные программы.
Хирургическое лечение
К оперативному вмешательству прибегают при небольшой опухоли, которую можно удалить без риска для расположенных рядом органов. В таком случае хирургической помощи предшествует химиотерапия невысокими дозами цитостатиков. Для восстановления иммунитета после длительного лечения проводится трансплантация костного мозга. При лимфомах 3-4 стадий назначают паллиативные операции, чтобы уменьшить давление на окружающие ткани и устранить возникающие при этом симптомы.
Прогноз и профилактика
Вероятность благоприятного исхода зависит от распространенности поражения и типа лимфомы. При первой стадии заболевания полное выздоровление наступает у 90% больных детей, а при начале лечения на более поздних этапах его эффективность снижается. У 10-15% пациентов симптомы патологии рецидивируют в течение ближайших 5 лет. Учитывая неясные этиологические факторы лимфомы, профилактические мероприятия не разработаны.
Источник
Лимфома у детей – это онкологическое заболевание, поражающее лимфатическую систему. Клиническая картина патологии носит сглаженный характер. Первые ярко выраженные симптомы начинают проявляться уже на последней стадии патологического процесса. Для своевременного обнаружения болезни важно знать, какими именно признаками сопровождается болезнь.
Симптомы
Рак лимфоузлов у ребенка на протяжении длительного времени может никак себя не проявлять. Несмотря на то что симптоматика может отсутствовать, заболевание развивается и прогрессирует. Специалисты выделяют ряд первых признаков лимфомы у детей и поздние проявления.
Усталость
В детском возрасте усталость появляется уже в тот момент, когда только начинает формироваться злокачественное новообразование. Это объясняется тем, что даже при незначительном росте опухоли нормальное функционирования лимфатической системы нарушается. В результате ухудшается общее самочувствие и снижается активность ребенка.
Стоит отметить, что данный симптом может проявляться не только в период активных действий днем, но также и после пробуждения.
Как правило, бодрое состояние на ранних стадиях длится не более часа, после этого на протяжении трех и более часов отмечается полная пассивность. По мере прогрессирования болезни ребенок утрачивает способность играть более пятнадцати минут.
Апатия
На фоне вышеописанного состояния у ребенка пропадает интерес к окружающему миру. Выражается данный признак постоянной подавленностью. Ухудшению такого состояния также могут способствовать приступы тошноты, возникающие в результате интоксикации, когда клеточные структуры лимфы разрушаются.
Кроме того, тошнота не имеет никакого отношения к употреблению продуктов питания. С течением времени частота ее проявления только увеличивается.
Сонливость
При развитии лимфоластомы ребенок постоянно находится в состоянии сонливости. Таким проявлениям, как правило, способствует анемия, характерная для онкологических болезней.
Согласно последним исследованиям, анемия при лимфоме 1-ой стадии была диагностирована у 40 процентов детей, при второй данный показатель составит около 67 процентов.
При дефиците железа отмечается упадок сил, что и будет проявляться в виде сонливости. При этом режим сна ребенка может ничем не отличаться от обычного. В большинстве случаев при подобном состоянии отмечается также снижение аппетита и изменение вкусовых привычек.
Также наблюдается бледность кожи. Выраженность клинической картины усиливается.
Озноб
Проявляется в период сна. По мере увеличения размеров новообразования данный симптом только усиливается. Другие признаки инфекции не выявляются.
В случае когда озноб сопровождается перечисленной выше симптоматикой, это может служить поводом для обращения к специалисту, поскольку такие проявления указывают на развитие лимфомы.
Зуд
Может иметь локализованную форму или распространяется по поверхности всего тела. Появляется на фоне присутствия в организме токсических веществ, вырабатываемых раковой опухолью.
При раке лимфоузлов зуд невозможно устранить антигистаминными медикаментозными средствами или при исключении аллергенов. При этом участки, вызывающие почесывание, не покрываются характерными высыпаниями.
К более поздним проявлениям относят следующие.
Увеличение лимфоузлов
Это главный признак, указывающий на развитие онкозаболевания. Чаще отмечается поражение лимфоузлов, расположенных на шее. На начальных стадиях они увеличиваются не более чем на 2 сантиметра. При прощупывании они подвижны и не вызывают болезненных ощущений.
В тот момент, как опухоль начинает распространяться на следующий узел, составляющий одну группу, происходит его увеличение. Далее размеры лимфоузлов могут становиться больше на 6 и более сантиметров.
По мере разрастания происходит их слияние между собой, в результате чего образуется внушительная опухоль. Данный этап чаще всего сопровождается болезненностью.
В зависимости от того, какая группа лимфатических узлов поражается, могут возникать дополнительные симптомы. Так, при вовлечении в онкопроцесс средостения болезнь сопровождается сухим кашлем и одышкой.
При поражении лимфоузлов живота нарушается стул, появляются боли и тяжесть.
Потливость
Может возникать на фоне высокой температуры или как самостоятельный признак. В последнем случае причиной может выступать слабость и нарушенный обмен веществ. Кроме того, данный признак появляется даже во время покоя.
Повышение температуры
Чаще всего достигает отметки в 38 градусов. Может повышаться без особых на то оснований. Как правило, простудный или инфекционный процесс отсутствует.
Полностью температура не купируется жаропонижающими средствами. Отмечается лишь ее незначительное понижение до 37 градусов.
Увеличение селезенки
Возникает в том случае, если онкологический процесс распространяется на лимфатические узлы, расположенные в области брюшины.
Увеличение происходит до такой степени, что орган легко можно прощупать в месте последнего ребра. По мере разрастания начинает сдавливаться желудок.
Признаки по анализу крови
На развитие лимфомы у ребенка в первую очередь будет указывать повышение скорости оседания эритроцитов. Кроме того, анализ крови будет показывать снижение уровня гемоглобина, что характерно для появления анемии. Это чаще всего связывают с отсутствием аппетита и недостатком полезных веществ в организме.
При раке лимфатической системы также наблюдается понижение лейкоцитов. Кроме того, отмечается повышенный уровень эозинофилов, нейтрофилов.
Лимфома – это злокачественная опухоль, поражающая лимфосистему не только взрослого, но и ребенка. Чтобы своевременно обнаружить болезнь, специалисты рекомендуют до 18 лет регулярно сдавать анализы, посещать соответствующие процедуры и наблюдаться у лечащего врача. В особенности это относится к детям с плохой наследственностью.
Источник
Лимфома – это клональное заболевание лимфатической системы, которое развивается из одной мутировавшей клетки и заполняет собой весь организм. Болезнь часто проявляется в детском возрасте, значительно нарушая образ жизни человека, замедляя развитие ребенка. Без адекватного и своевременного лечения лимфома у детей приводит к смерти, поэтому важно обращать внимание на первые симптомы и сразу обращаться к врачу.
Патологический процесс начинается в одном из лимфатических узлов. По неизвестным причинам появляется одна атипичная клетка, которая путем многоразового деления распространяется и поражает систему, отвечающую за важнейшую функцию – иммунитет.
Лишь когда раковые клетки достигают большого количества, они вызывают соответствующую клиническую картину.
На ранние симптомы (вялость ребенка, потеря массы тела, повышенная потливость, безболезненное увеличение некоторых лимфоузлов) родители могут не обратить внимания, что приведет к потере драгоценного времени, необходимого для лечения.
Причины и виды лимфомы
Причины развития лимфомы до конца не изучены, но исследуя каждый конкретный случай развития рака лимфоузлов, можно выделить факторы риска:
- Воздействие радиоактивного излучения на ребенка или же на мать во время беременности;
- Влияние канцерогенов;
- Генетические аномалии, в том числе синдром Дауна;
- Курение и употребление алкоголя матерью во время беременности;
- Наличие лейкозов у кровных родственников;
- Наличие вируса Эпштейн-Барра у матери.
Отмечено, что у грудничков и детей до 3-х лет заболевание возникает редко, но с возрастом вероятность его появления увеличивается. Поэтому родители, в семье которых были случаи злокачественных онкопатологий должны внимательно следить за состоянием своего ребенка.
В зависимости от клеточного состава опухоли у детей выделяют лимфому Ходжкина, которая характеризуется присутствием в биоптате гигантских многоядерных клеток Березовского-Штернберга, и Неходжкинскую лимфому, к которой относятся все остальные виды патологии, без обнаружения в лимфатических узлах многоядерных клеток.
У детей чаще всего развивается первый вариант патологии – лимфома Ходжкина или лимфогранулематоз. Болезнь имеет более благоприятный прогноз, чем неходжкинская лимфома и ее симптомы развиваются гораздо медленнее.
Симптомы рака лимфоузлов у детей
Как и большинство онкологических заболеваний, рак лимфоузлов на начальных этапах развития имеет скрытое течение. Ранние симптомы – это нарушение общего состояния ребенка. Позже, из-за снижения иммунитета, присоединяются вторичные инфекции, грибковые и вирусные заболевания.
Снижение количества форменных элементов крови и гемоглобина характеризуется бледной окраской кожных покровов.
Начинается лимфома обычно с увеличения шейных, брюшных, подмышечных и паховых лимфатических узлов. Они будут безболезненные, а кожа над ними сохраняет обычную окраску.
Ребенок может не жаловаться на увеличение лимфатических узлов, так как они будут безболезненными. Это тревожный знак, потому что если лимфоузлы увеличиваются как реакция на вирусную или бактериальную инфекцию, то они обязательно будут воспаленными и болезненными.
Какие еще характеристики подходят для увеличенных узлов, пораженных лимфомой?
- неспаянные между собой и с кожей;
- мягко-эластической консистенции;
- подвижные;
- кожа над ними обычной окраски.
У части больных лимфома начинается с нарушения общего состояния. Из-за интоксикации пациенты жалуются на обильную потливость, повышение температуры тела, слабость, похудание. Ребенок становится менее активным, получает плохие оценки, не старается в учебе – все это может быть проявлением интоксикационного синдрома.
И третьим вариантом начала развития лимфомы служит снижение иммунитета. Лимфатические узлы отвечают за иммунную реактивность организма, поэтому из-за их поражения будет снижаться иммунитет и развиваться вирусные и бактериальные инфекции, обостряться хронические заболевания, например, хронический тонзиллит.
Снижение иммунитета может проявляться как присоединением серьезных инфекций, так и частыми респираторными заболеваниями, что обязательно должно насторожить родителей.
Поздние симптомы болезни у ребенка
При значительном росте шейных и внутригрудных лимфоузлов развиваются симптомы сдавления органов средостения:
- кашель;
- одышка;
- тяжесть в груди и в области шеи.
Поэтому любой кашель без насморка, который долго не проходит – это сигнал того, что следует вести ребенка к врачу.
Также возможны различные нарушения пищеварения, которые обусловлены сдавлением кишечника брюшными лимфатическими узлами. Развивается увеличение печени и селезенки, что проявляется тяжестью в животе и пояснице. Увеличенная селезенка может быть легко определена пальпаторно.
Когда следует показать ребенка к врачу?
- Если есть увеличение хотя бы одного лимфатического узла, что нельзя связать с инфекционным процессом.
- Если ребенок вялый, слабый, перестал успевать в школе, много спит.
- Если при сохранении прежнего питания малыш теряет в весе.
- Если периодически или постоянно отмечается потливость, преимущественно в ночное время.
- Если регулярно повышается температура тела и держится на уровне 37,1-37,4.
- Если у ребенка есть хронические заболевания, которые долго лечатся и не удается их ввести в состояние ремиссии.
Лечение лимфомы у детей
Лечение лимфомы у ребенка проводится с использованием ударных доз химиотерапевтических препаратов в комбинации с местной лучевой терапией. Цель лечения – достижение стойкой, пожизненной ремиссии. Лимфома относится к неизлечимым заболеваниям, которые могут рецидивировать в течение жизни.
Чтобы этого избежать пациенты должны выполнять рекомендации специалистов, такие как поддержание здорового образа жизни, работа без вредных и опасных веществ, правильное питание.
Химиотерапия и лучевое лечение сопровождаются неприятными симптомами, ввиду того, что кроме раковых клеток они действуют и на здоровые структуры. Клиническими проявлениями побочного действия терапии лимфомы является:
- тошнота;
- рвота;
- головная боль;
- слабость.
Важно помнить, что лечение лимфомы у ребенка – это длительный и трудоемкий процесс, который проводится несколькими курсами. Скорее всего, уже после первого курса химиотерапии малыш будет чувствовать себя лучше, а повторное лечение означает обратное возвращение всех побочных эффектов.
Некоторые родители не прислушиваются к советам специалистов и прекращают лечение. Тогда симптомы лимфомы у ребенка появляются вновь, причем в большей степени выраженности, чем до прохождения терапии.
Продолжительность ремиссии у всех людей разная. Для кого-то это несколько месяцев, для кого-то годы, а у некоторых лиц состояние ремиссии длится всю жизнь. Если с помощью консервативного лечения не удается достигнуть ремиссии и болезнь рецидивирует через короткий промежуток времени, то рекомендуется выполнять трансплантацию костного мозга.
Симптомы ремиссии лимфомы
Повторное возникновение лимфомы сопровождается такими же клиническими признаками, как и первичный процесс. Чаще всего – это безболезненное увеличение лимфатических узлов и обострение хронических инфекций.
Дети, переболевшие лимфомой, обычно имеют слабый иммунитет и часто болеют респираторными инфекциями.
Для того чтобы это устранить, ребенок должен регулярно осматриваться отоларингологом и стоматологом с целью устранения очагов фокальной инфекции (тонзиллит, кариес). Тогда ребенок будет реже болеть и родителям не придется часто обследовать его на предмет рецидива лимфомы.
Также повтор онкологического процесса может проявляться повышением температуры, потерей массы тела и потливостью, то есть общими симптомами интоксикации организма.
Трансплантация костного мозга
В костном мозге содержится большое количество клеток, предшественниц крови и лимфы. При лимфоме некоторые из этих клеток работают неправильно. Поэтому введением нового, здорового костного мозга можно прервать порочный круг образования атипичных лимфоцитов и добиться излечения.
Для проведения трансплантации необходимо найти донора, который будет совместим с ребенком по всем необходимым параметрам. При несоблюдении такого условия костный мозг не приживется и вызовет ряд побочных эффектов, опасных для жизни человека. Обычно донором является близкий родственник.
Для проведения трансплантации необходимо, чтобы лимфома находилась в состоянии ремиссии, что достигается химиотерапией.
Трансплантация костного мозга – это не хирургическая операция. Механизм пересадки аналогичен процессу переливания крови. Однако из-за риска развития побочных эффектов и осложнений после трансплантации костного мозга ребенок находится в стационаре около двух недель.
Источник