Лимфома ходжкина биопсия лимфоузла
В 1832 г. ученый Ходжкин описал странное заболевание, сопровождающееся сильным увеличением лимфатических узлов, лихорадкой и сильным истощением. Болезнь развивалась медленно, поражала другие органы, не поддавалась лечению и заканчивалась обычно гибелью больного. Недуг вскоре получил название «лимфогранулематоз» или болезнь Ходжкина. Что это за болезнь, каковы её глубинные причины и проявления, и как она лечится сегодня?
Что такое лимфогранулематоз
Лимфогранулематоз — это злокачественное редкое заболевание ткани лимфоузлов, которое приводит к образованию гигантоклеточной опухоли в лимфоузлах и других соединительных тканях и органах.
- Поражаются в первую очередь органы кроветворения, к которым, кроме лимфатических узлов, относятся: костный мозг, печень, селезенка, вилочковая железа.
- Частота заболеваний — около одного процента, что составляет до пяти случаев на 1 млн. человек.
- Страдают чаще представители европеоидной расы.
- Гендерная статистика патологии показывает большую частоту заболеваемости среди мужского населения (в полтора-два раза выше, чем у женщин).
- Возрастные критерии: диагностируется лимфогранулематоз у детей и у взрослых, но у взрослых все же несколько чаще.
Патогенез болезни Ходжкина (лимфогранулематоза).
Первопричиной образования лимфомы Ходжкина являются мутации лимфоцитов (чаще всего типа В) — клеток иммунной системы, вырабатывающих антитела, необходимые для борьбы с чужеродными объектами (раковыми клетками и вирусами).
Лимфоциты и их роль в патогенезе болезни Ходжкина
Лимфоциты — одна из разновидностей иммунных клеток крови лейкоцитов. Есть три вида лимфоцитов:
- В-лимфоциты, которые запоминают противника в лицо и производят антитела.
- Т-лимфоциты: узнают и ликвидируют специфические раковые клетки-убийцы (так называемые Т-киллеры), регулируют иммунный ответ.
- NK-лимфоциты — убивают клетки опухолей и вирусов.
Мутации лимфоцитов приводят к тому, что опухолевидные клетки перестают ими распознаваться и запоминаться, из-за чего последние разрастаются до гигантских размеров: такие огромные атипичные структуры называются клетками Рид-Березовского-Штернберга и являются основным диагностическим признаком лимфогранулематоза.
В первичном лимфоузле (ЛУ) начинает расти мезенхимальная опухоль. Это приводит:
- к увеличению и изменению соединительнотканной структуры поражённого ЛУ;
- фибротизации и образованию гранулём;
- распространению опухолевых клеток по лимфатической и кровеносной системе;
- изменениям в органах кроветворения;
- образовании патологических очагов в других лимфоузлах и внутренних органах.
Патоморфологические типы лимфомы
Гистологически определяются четыре вида опухолей:
- Классическая лимфома, состоящая из В-лимфоцитов.
- Нодулярная лимфома со склеротическим изменением тканей ЛУ (диагностируется чаще всего в узлах средостения).
- Смешанно-клеточная Л. (гистология выявляет все виды лейкоцитов): в основном, диагностируется смешанно-клеточный лимфогранулематоз у детей и пожилых.
- Истощенный лимфоузел (ретикулярная форма лимфомы): ткани ЛУ полностью замещены фиброзными, а функции необратимо утрачены.
Причины лимфогранулематоза
Лимфома Ходжкина по современной научной версии признана вирусным инфекционным заболеванием: одной из основных причин патологии считается вирус Эпштейн-Барра. Способствовать лимфогранулематозу могут также СПИД и генетическая наследственность.
Этой точке зрения предшествовали годы наблюдений за больными и носителями вируса Эпштейн-Барра, пациентами с синдромом иммунодефицита, а также теми, в семейном анамнезе которых есть болезнь Ходжкина.
Симптомы лимфогранулематоза
Болезнь Ходжкина чаще начинается с поражения вначале шейных и надключичных ЛУ.
Более поздний признак лимфомы — переход на ЛУ средостения: это происходит почти в половине случаев. В поздних стадиях лимфогранулематоза начинаются патологические изменения во внутренних органах и проявления системного злокачественного процесса.
Клинические признаки
Из-за того, что разросшиеся лимфоузлы сдавливают бронхи, пищевод, стенки сосудов, возникает разнообразная клиническая картина:
- больного может мучить кашель, удушье;
- возникает дисфагия (трудно глотать пищу);
- появляются отеки (при сдавлении верхних полых вен может отекать лицо, при сдавлении нижних — конечности);
- происходят сбои в работе ЖКТ (диарея, запор, непроходимость);
- изредка возможны нарушения в работе ЦНС и почек.
Симптомы поражения внутренних органов
При болезни Ходжкина наблюдаются:
- увеличение печени и селезёнки;
- поражение лёгких (в 10% случаев);
- развитие апластической анемии;
- патологические костные переломы;
- симптомы дерматоза, кожного зуда (причина — повышение билирубина).
Системные проявления при лимфоме
Системные признаки:
- температура до 40;
- ощущение озноба;
- обильное потоотделение;
- слабость, истощение, падение иммунитета (на поздних стадиях).
Возрастает подверженность другим инфекциям:
- опоясывающий герпес;
- кандидомикоз;
- ветряная оспа;
- токсоплазмоз;
- атипичная пневмония;
- менингит и пр.
Стадии лимфогранулематоза
ЛГМ имеет четыре стадии:
- Первая степень — поражение ЛУ одной группы, например, шейные или надключичные, либо какого-то органа.
- Вторая степень — поражение ЛУ нескольких групп выше или ниже дыхательной диафрагмы.
- Третья степень — тотальное поражение узлов с обоюдных сторон диафрагмы с гепатомегалией, спленомегалией и другими симптомами поражения органов или без них. Третья стадия подразделяется на две подстадии:
- 3(1) — поражение затрагивает верхние отделы брюшной полости;
- 3(2) — затронуты тазовая область или зона аорты.
- Четвёртая степень: помимо поражения лимфоузлов, имеются диффузные изменения во внутренних органах (печени, легких, кишечнике, селезенке, костном мозге и др.).
Как расшифровать стадию лимфомы Ходжкина
Врачи при обнаружении лимфомы в медицинской карте больного обычно пишут диагноз не словами, а стандартными символами:
- буква, А означает отсутствие клинических симптомов;
- В — есть один из следующих признаков (высокая температура, похудение, сильная потливость);
- Е — имеется поражение других тканей и органов;
- S — поражена селезенка;
- Х — есть большое объемное образование.
Лимфогранулематоз у детей
Это редкая болезнь у детей от шести до шестнадцати лет. Заболевание начинается часто с того, что на шее у ребёнка вскакивает безболезненная шишка — увеличенный лимфоузел. Также возможно, но реже, появление такого узла в области средостения (грудины) и ещё реже в брюшной или паховой области. Другие симптомы лимфомы могут поначалу отсутствовать.
Тревожная симптоматика:
- температура;
- ночная повышенная потливость;
- плохой аппетит и сон;
- частые болезни ребёнка.
Из клинических признаков может быть увеличенная селезенка, однако прощупать её удаётся не всегда. Гепатомегалия считается неблагоприятным признаком.
Лимфогранулематоз у детей требует как можно более ранней диагностики и лечения: один или два узла до появления системных симптомов необходимо удалить, после чего провести курс облучения.
Поражение многих лимфоузлов и органов требуют другой схемы лечения с применением химиотерапии. Один из вариантов лечения детей — аутотрансплантация костного мозга.
Что такое паховый лимфогранулематоз
Есть два разных заболевания, которые порой путают:
- Болезнь Ходжкина (злокачественная лимфома), которая может поразить и тазовую область: поражение пахового лимфоузла обычно происходит в 10% случаев на стадии 3 (2).
- ЗППП под названием «паховый лимфогранулематоз», при котором поражаются пазовые лимфоузлы — венерическое заболевание, которое вызывается хламидиями. Зараза проникает через половые органы и имеет характерные симптомы.
Обе болезни лечатся совершенно по-разному:
- при болезни Ходжкина используется химиотерапия, радиотерапия, хирургические методы;
- при венерическом паховом лимфогранулематозе применяются антибиотики, сульфаниламидные препараты, сурьма.
Диагностика болезни Ходжкина
Диагноз «лимфома Ходжкина» устанавливается лабораторными и инструментальными методами.
Лабораторная диагностика лимфогранулематоза
Цель диагностики — изучение показателей крови в ОАК, БАК, ИФА.
Так, общий анализ (с использованием пробы Кумбса) позволяет выявить такие симптомы лимфомы, как:
- тромбоцитопению;
- анемию;
- эозинофилию;
- склеивание эритроцитов;
- повышение СОЭ.
Биохимический анализ определяет:
- печеночные пробы (билирубин, АлАТ, АсАТ);
- наличие белка в крови (альфа и гамма-глобулин, фибриноген, С-реактивный белок и др.), которые являются следами воспалительного процесса;
- уровень железа;
- концентрацию трансферрина.
Иммуноферментный анализ выявляет ферритин, рецепторы трансферрина и эритропоэтина.
Анализы сдаются утром натощак.
Инструментальная диагностика
Для постановки диагноза используют следующие инструментальные способы:
- рентгенографию;
- УЗИ;
- КТ (МРТ);
- эндоскопию (бронхов, пищевода, желудка, толстого кишечника);
- лапароскопию (малоинвазивный метод обследования органов брюшной полости и лимфоузлов;
- миелографию;
- ангиографию;
- сцинтиграфию.
Пункция и гистология лимфомы Ходжкина
Пункция костного мозга и гистология считаются самыми точными подтверждающими способами диагностики лимфомы:
- При пункции костного мозга производится забор красных клеток КМ из костного канала.
- Гистология ЛУ проводится по одному из трёх способов:
- пункция содержимого лимфатического узла;
- аспирационная биопсия с забором клеток тканей узла;
- инцизионная биопсия (полное удаление узла);
- биопсия при лапароскопии ЛУ.
Лечение лимфогранулематоза
Сегодня болезнь Ходжкина успешно лечится комбинированными способами:
- радиотерапия (РТ);
- химиотерапия (ХТ);
- хирургическое лечение;
- аутотрансплантация (пересадка) костного мозга.
Лучевая терапия при лимфогранулематозе
- Радиотерапия проводится в течение четырёх-пяти недель (20 — 25 сеансов).
- Общая доза радиации — 35 грей (максимально — 44 гр.).
- Облучению подвергаются поражённые лимфоузлы.
- Внутренние органы, расположенные рядом с зоной облучения, закрываются защитным кожухом.
Комбинированная химиотерапия
Для лечения лимфомы используется комбинация сильнодействующих препаратов, подавляющих рост опухоли, которые назначаются по стандартным схемам сеансами.
- При лимфоме Ходжкина первой-второй степени обычно проводят два сеанса ХТ и один курс радиотерапии.
- При гранулематозе третьей-четвёртой стадии проводят восемь сеансов ХТ.
Схемы химиотерапии
- Одна из схем — ABVD, в которой применяют:
- антибактериальный препарат Адриамицин;
- противоопухолевые препараты Блеомицин и Винбластин;
- цитостатик Дакарбазин.
- Химиотерапия по схеме BEACOPP: Блеомицин + Этопозид + Адриабластин + Циклофосфан + Винкристин + Прокарбазин + Преднизолон.
- Применяются и старые традиционные схемы:
- DBVD — аналогичен ABVD, но используется доксорубицин вместо адриамицина;
- MOPP (мехлоретамин +Oncovin + прокарбазин + преднизолон).
Недостаток последней схемы МОРР — последствие в виде лейкоза в отдаленном будущем.
Таргетная химиотерапия при лечении лимфомы Ходжкина
В 2011 г. было разработан селекционный таргетный препарат Адцетрис, который успешно применяется для лечения СД30 позитивных опухолей:
- после применения двух линий ХТ;
- после аутотрансплантации;
- при невозможности проведения аутотрансплатации;
- при анапластической лимфоме после одной линии ХТ.
С 2016 г. Адцетрис применяется и в России.
Преимущества таргетной химиотерапии в прицельном воздействии на опухолевые клетки, при этом здоровые ткани под удар почти не попадают. Такое лечение имеет меньше вредных последствий.
Новейшие препараты
Последняя новинка среди лекарств, направленных на борьбу с лимфомой Ходжкина, разработана в 2017 г. — это иммунопрепарат Кейтруда, который применяется для лечения рецидивов.
Хирургический способ лечения лимфомы
Радикальная хирургия эффективна на первой стадии болезни, когда поражён один или несколько узлов, и нет метастазов в органах.
- Поражённые узлы удаляют, после чего проводят радиотерапию
- В некоторых случаях назначают дополнительно химиотерапию.
- На поздней стадии операция носит паллиативный характер и предназначена для облегчения состояния больного, но к выздоровлению она не приводит.
Пересадка костного мозга при лимфоме
Этот способ в основном применяется для лечения молодых пациентов и детей. Основанием могут быть:
- поздняя стадия болезни;
- тип лимфомы, не поддающейся лечению другими способами (это происходит в двух-трёх процентах).
Успешная пересадка костного мозга при лимфоме Ходжкина может привести к полному выздоровлению или долгой ремиссии.
Серьёзные препятствия и причины неудач:
- необходимость практически полного уничтожения иммунитета перед операцией;
- послеоперационная реакция «трансплантат против хозяина».
Прогноз выживаемости при лимфогранулематозе
Сегодня болезнь Ходжкина не считается приговором и эффективно лечится. Выживаемость у неё довольна высока, причём на всех стадиях:
- при первой — второй стадии ЛГМ пятилетняя выживаемость отмечается у 90% больных;
- при третьей-четвёртой выживаемость в течение 5 лет немного ниже — у 80% пациентов.
Рецидивы заболевания случаются минимум у одной десятой и максимум у одной трети больных. Тяжёлые неизлечимые формы наблюдаются у 2−3% больных.
Источник
Информация для родителей
Лимфома Ходжкина (болезнь Ходжкина или лимфогранулематоз) – злокачественное заболевание лимфатической системы.
Причины развития
Лимфома Ходжкина (ЛХ) возникает из-за злокачественного изменения (мутации) В-лимфоцитов. В-лимфоциты — это белые кровяные клетки крови, которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может развиваться везде, где есть лимфатическая ткань, также она может поражать и другие органы (печень, костный мозг, лёгкие и/или селезёнку).
Распространенность
- Лимфома Ходжкина занимает 5-е место в структуре заболеваемости у детей и подростков и состаляет 5-7%.
- Заболеваемость лимфогранулематозом в России составляет 0,8 на 100 тыс. детского населения.
- Наиболее часто болеют дети и подростки старше 11 лет.
- В детском и подростковом возрасте мальчики болеют немного чаще, чем девочки, соотношение по полу составляет 1,6 : 1 (мальчики : девочки).
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
- Вариант болезни Ходжкина с лимфоцитарным преобладанием составляет 5-6% от всех случаев ЛХ. Клеток Березовского-Штенберга-Рид очень мало.
- Смешанно-клеточный вариант диагностируется у трех четвертей пациентов. Клетки Березовского-Штенберга-Рид и клетки Ходжкина встречаются в достаточном количестве.
- Лимфоцитарное истощение – наиболее редко встречающийся морфологический вариант опухоли (менее 1%).
- Наиболее часто встречается вариант лимфомы Ходжкина с нодулярным склерозом.
- При нодулярном лимфоидном преобладании ткань лимфатического узла полностью или частично замещена инфильтратом нодулярного строения, часто сочетающегося с зонами диффузного роста.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
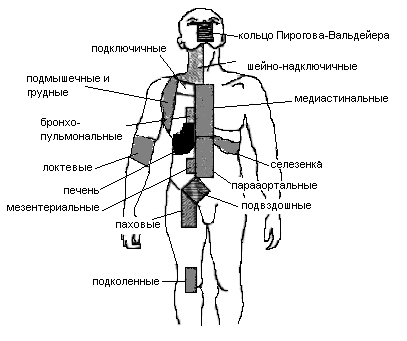
Рис. 1. Зоны поражения при болезни Ходжкина
Симптомы
Первым и наиболее характерным симптомом при лимфоме Ходжкина является увеличение лимфатических узлов. Лимфатические узлы, как правило, безболезненные, плотные, подвижные, часто в виде конгломератов (напоминают «мешок с картошкой»). Наиболее часто увеличенные лимфоузлы можно заметить на шее (рис. 2), в области подмышек, рядом с ключицей, в паху или одновременно в нескольких местах. Лимфатические узлы могут увеличиваться и там, где их нельзя прощупать, например, в грудной клетке, животе, в области таза.
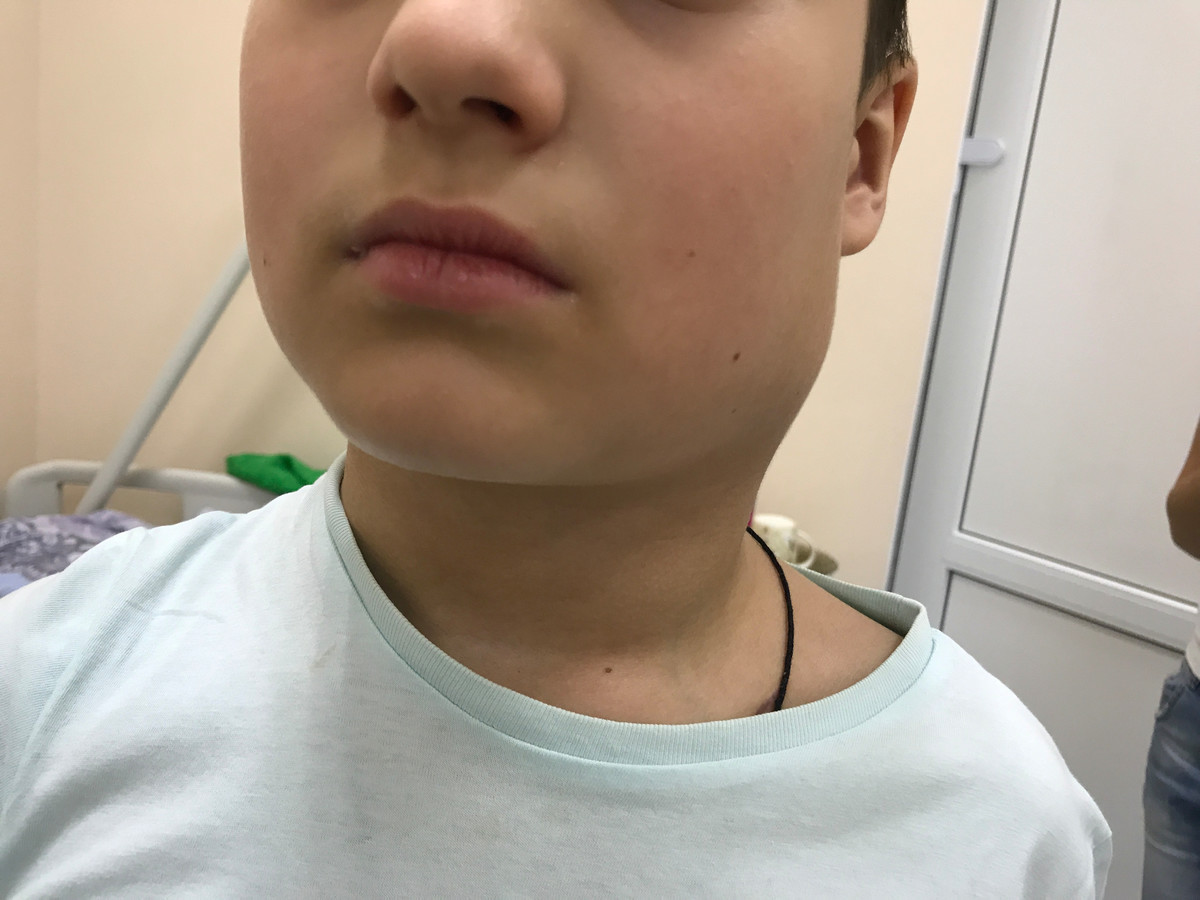
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
У детей могут появляться общие симптомы заболевания: повышение температуры тела выше 38°С в течение трех дней без признаков инфекционных заболеваний, сильные ночные поты, потеря веса более, чем на 10% за последние 6 месяцев без видимой причины, утомляемость, слабость, кожный зуд по всему телу. Эти симптомы в медицинской практике называют В-симптомами и обозначают буквой «В», их используют в определении стадии заболевания.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
- Исследование пораженной ткани. Основным методом диагностики лимфомы является биопсия (оперативное удаление пораженного лимфатического узла или ткани и изучение материала под микроскопом). По результатам исследования образца ткани можно точно определить, болен ребенок лимфомой Ходжкина, и если да, то каким именно ее видом.
- Анализ распространенности болезни в организме. После установления диагноза необходимо выяснить, насколько болезнь успела распространиться по организму и какие органы она успела поразить. С этой целью выполняют ПЭТ-КТ всего тела с глюкозой. По показаниям проводят исследование костного мозга (трепан–биопсия костного мозга у больных с IВ, IIB-IV стадиями), остеосцинтиграфию, МРТ при костных поражениях.
- Если в анамнезе имеется сердечно-сосудистая патология, выслушивается сердечный шум, выполняется ФВЛЖ (функция выброса левого желудочка).
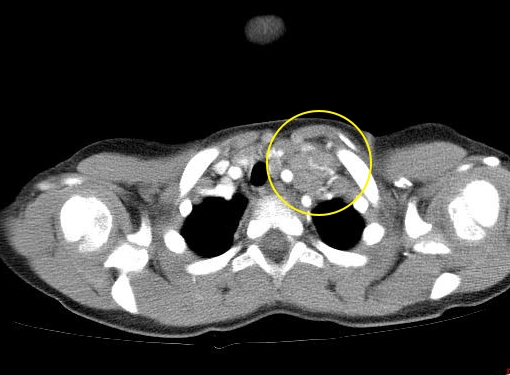
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Рис.4
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лучевая терапия
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
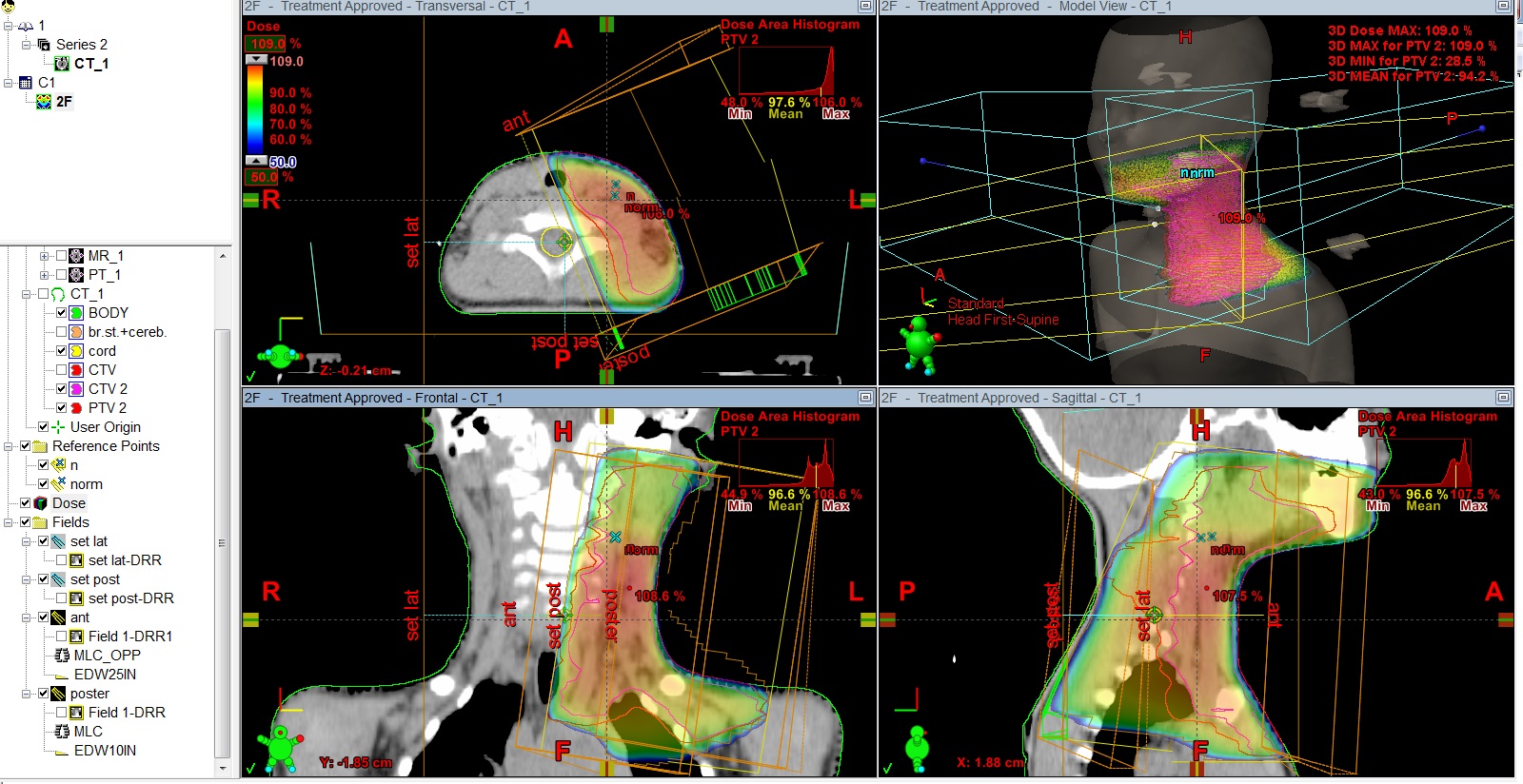
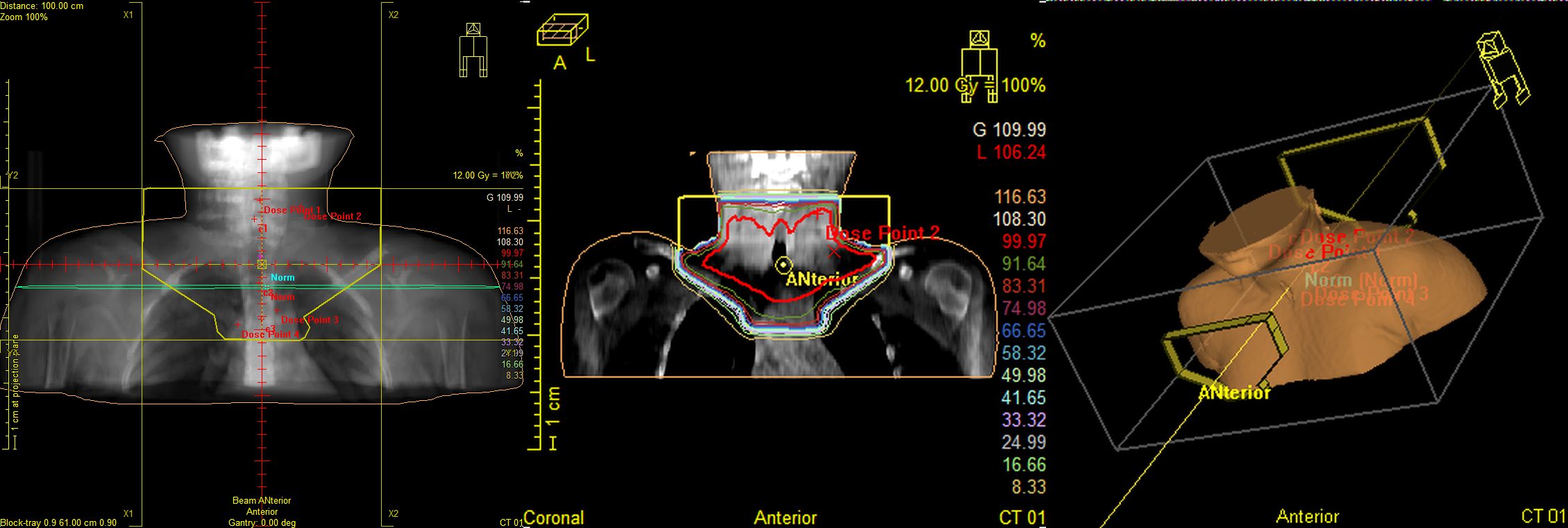
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.

Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
- Полная ремиссия — полный регресс всех признаков заболевания (клинических, гематологических и других проявлений болезни) по данным визуализирующих методов обследования, определяемая дважды с интервалом не менее 4 недель.
- Частичная ремиссия — уменьшение размеров опухолевых образований не менее, чем на 50% на срок от 4 недель при отсутствии новых очагов поражения.
- Стабилизация заболевания – уменьшение размеров опухолевых образований менее, чем на 50% или увеличение их не более, чем на 25% от первоначального объема при отсутствии новых очагов поражения.
- Прогрессирование — появление в процессе лечения новых очагов поражения или увеличение ранее имевшихся более, чем на 25%, а также появление симптомов интоксикации.
- Рецидив — появление новых очагов поражения после достижения полной ремиссии.
Диспансерное наблюдение
Наблюдение детей и подростков с лимфомой Ходжкина проводится в течение не менее 3-х лет после завершения лечебной программы.
В первом квартале пациент обследуется каждый месяц, в последующие 9 месяцев – каждый квартал и в последующие годы – раз в полгода.
Лимфома Ходжкина относится к числу наиболее излечиваемых онкологических заболеваний и около 80% пациентов живут более 10 лет после окончания лечения.
Источник