Лимфатический узел на яичке

 Лимфедема мошонки — это заболевание, вызванное непроходимостью, отсутствием или недоразвитием лимфатических сосудов, расположенных в мошонке. Заболевание может быть как врожденным, так и приобретенным, причем наиболее распространенной причиной приобретенной формы является инфекция.
Лимфедема мошонки — это заболевание, вызванное непроходимостью, отсутствием или недоразвитием лимфатических сосудов, расположенных в мошонке. Заболевание может быть как врожденным, так и приобретенным, причем наиболее распространенной причиной приобретенной формы является инфекция.
Лимфатическая система включает в себя капилляры и узлы, по которым лимфа движется к лимфатическим узлам. При повреждении лимфатических путей, лимфа накапливается в одном месте и возникает отечность тканей. Происходит нарушение баланса между поступлением и оттоком жидкости. Возникает лимфедема.
При этом состоянии вся мошонка становится чрезвычайно большой, так как в ней накапливается лимфатическая жидкость. В конце концов кожа мошонки меняется (становиться более грубой и часто воспаленной), и пенис закрывается внутри ткани. У многих пациентов мошонка увеличивается настолько, что препятствует ходьбе.
Лимфедема мошонки и пениса — состояние, приводящее к прогрессивному их увеличению, вызывающее значительный дискомфорт для пациентов. В дополнение к изменению внешнего вида, прогрессирование состояния делает невозможным половое сношение и ухудшает возможность мочеиспускания в положении стоя, а так же надлежащую гигиену промежностной области. Это приводит к неприятным и повторяющимся эпизодам кожных инфекций, гнойному воспалению подкожной клетчатки и лимфангиту, что усугубляет состояние пациента и наносит серьезный ущерб качеству жизни и самооценке.
Лечение лимфедемы мошонки в нашей клинике
В Инновационном сосудистом центре занимаются лечением лимфедемы с 2007 года. В нашем арсенале реконструктивно-пластические операции при лимфедеме мошонки, с применением перемещенных лоскутов на сосудистой ножке. После радикальной операции лимфедема мошонки уже не рецидивирует. Функции мужской мочевыделительной и половой сферы восстанавливаются.
Причины заболевания
Отек мошонки может иметь много причин. Какова бы ни была причина, это сложное заболевание, которое очень часто приводит к физическим, эмоциональным и социальным проблемам для пациентов. В зависимости от причин и механизмов развития лимфедему мошонки делят на два вида.
- Первичная лимфедема
Первичная лимфедема, поражающая только мошонку, встречается редко. Её можно заметить с самого рождения (болезнь Милроя) или во время подросткового возраста, и по мере того, как человек растет, вовлеченная лимфатическая система становится слабой, а отёк становится намного более очевидным. Основными причинами первичной лимфедемы является то, что лимфатические сосуды отсутствуют, уменьшаются в количестве или просто не работают.
- Вторичная лимфедема
Вторичная лимфедема мошонки встречается чаще. В Африке, Индии и других тропических странах часто наблюдается раздувание половых органов из-за инфекционных заболеваний, таких как филяриоз. Это может привести к слоновости пениса и мошонки.
В западном мире большинство генитальных отеков развиваются после травм или операций по поводу онкологических заболеваний брюшной полости.
Лучевая терапия лимфатических узлов в области паха или брюшной полости также может вызывать данное заболевание. Считается также, что у пациентов, страдающих ожирением, повышенный риск развития отечности мошонки из-за большего давления на пах большого живота. Кроме того, причиной может послужить:
- сдавление лимфатических или венозных сосудов
- внутрибрюшная опухоль
- асцит
- тромбофлебит
- сифилис
- обморожение
- стрептококковая инфекция
- грыжа
- гидроцеле (водянка оболочек яичка).
Стадии заболевания
Этап 0 (скрытый): лимфатические сосуды повреждены, но это пока ещё никак не проявляется. Транспортная способность лимфосистемы по-прежнему достаточна для удаления лимфы. Лимфедемы нет.
Стадия 1 (спонтанно обратимая): при нажатии кончиками пальцев на кожу появляется ямка, но она быстро возвращается в нормально состояние. Обычно при пробуждении утром пораженный участок имеет нормальный или почти нормальный размер.
Стадия 2 (спонтанно необратимая): ткани мошонки теперь имеют губчатую консистенцию, при нажатии кончиками пальцев на пораженную область ямки не остается. Развивается фиброз (разрастание соединительной ткани и образование рубцов). Это знаменует начало затвердевания кожи и увеличение размера мошонки.
Этап 3 (элефантиаз или слоновость): На этом этапе отёк необратим, и обычно пораженная область очень велика. Кожа жесткая (фибротическая), бородавчатая.
Осложнения
- Проблемы с мочеиспусканием. Сильный отёк заставляет пенис убираться в мошонку. Это явно вызывает проблемы с мочеиспусканием и сексуальной активностью.
- Изменения кожи. Они легко видны при отеках гениталий. Плотные комки, сухая, шелушащаяся кожа (гиперкератоз) или бородавчатые пузыри (папилломатоз) действительно возникают по мере прогрессирования отека.
- Лимфорея. Возникает, когда давление в ткани увеличивается и вызывает утечку жидкости из тонкого слоя кожи. Лимфорея может продолжаться в течение нескольких дней или недель и несет высокий риск развития инфекций. Это может быть очень неприятно для пациентов, поскольку некоторые из них должны носить гигиенические прокладки для поглощения жидкости.
- Сексуальная дисфункция. Происходит по мере увеличения отека. У мужчин импотенция или болезненные эрекции препятствуют половому акту.
- Лимфедема мошонки вызывает эмоциональный и физический дискомфорт и трудности с гигиеной. Иногда мошонка становится настолько опухшей, что пациент испытывает трудности с ходьбой. По мере увеличения лимфедема может включать и области расположенные выше.
- Нарушение кровоснабжения кожи мошонки отеком может привести к образованию трофических нарушений, некроза тканей и развитию инфекции.
- Травмирование отечной мошонки приводит к лимфотечению и образованию трофических язв.
Прогноз заболевания
Хроническая мошоночная лимфедема — заболевание, которое не лечится. Повреждение лимфатической системы невозможно восстановить. Консервативная терапия абсолютно неэффективна.
Исправить данное состояние возможно только при сложном хирургическом лечении с использованием реконструктивно пластических операций. После операции заболевание не рецидивирует.
Источник
Злокачественная опухоль яичка развивается довольно редко, но поражает мужчин молодого репродуктивного возраста. Заболевание длительно протекает бессимптомно, быстро метастазирует в лимфатические узлы и внутренние органы. По этой причине пациенты преимущественно обращаются за медицинской помощью при наличии метастазов. В Юсуповской больницы раннюю диагностику рака яичка у мужчин до появления клинических симптомов заболевания проводят с помощью определения уровня онкологических маркеров.
Урологи применяют современные методы визуализации новообразований репродуктивных органов (ультразвуковое исследование, компьютерную и магнитно-резонансную томографию). Окончательный диагноз устанавливают на основании результатов гистологического исследования тканей, полученных с помощью открытой или пункционной биопсии. Хирурги в совершенстве владеют техникой выполнения операции удаления яичка и придатка. Химиотерапевты назначают лечение новейшими противоопухолевыми препаратами, зарегистрированными в РФ. При наличии семиномы яичка проводят лучевую терапию. При раке яичка у мужчин прогноз пятилетней выживаемости хороший в случае своевременно поставленного диагноза и адекватного лечения.

Виды злокачественных новообразований на яичке у мужчины
Классификация рака яичка по стадиям основана на распространённости заболевания. Важными критериями являются поражение забрюшинных лимфатических узлов и наличие метастазов других органов – чаще всего печени и лёгких. Первая стадия рака яичка характеризуется наличием новообразования на мужской семенной железе без признаков метастазирования. Если поражаются забрюшинные лимфатические узлы, то состояние клинически расценивают как вторую стадию рака. III стадия рака яичка характеризуется поражением лимфатических узлов средостения или отдалёнными метастазами (в кости, печень, лёгкие, головной мозг).
По гистологическому строению выделяют следующие виды опухолей яичка у мужчин
- Герминогенные (исходящие из семенного эпителия);
- Негерминогенные (возникающие из стромы половой железы);
- Смешанные новообразования.
Герминогенные опухоли яичка у мужчин встречаются в 95% случаев. Они могут быть представлены следующими новообразованиями:
- Семиномой;
- Эмбриональным раком;
- Хорионкарциномой;
- Злокачественной тератомой.
40% случаев герминогенных опухолей являются семиномами, 60% – несеминомными опухолями. К негерминогенным опухолям стромы полового тяжа относятся сертолиома, саркома, лейдигома.
Причины развития злокачественных новообразований на яичке
Существуют 3 возрастные категории мужчин, у которых возникает рак яичка:
- Мальчики до 10 лет;
- Молодые мужчины от 20 до 40 лет;
- Пожилые люди старше 60 лет.
У детей рак яичка в 90% случаев развивается на фоне злокачественного перерождения эмбриональной доброкачественной тератомы. В более старшем возрасте опухоли яичка могут возникнуть под воздействием следующих провоцирующих факторов:
- Травм мошонки;
- Эндокринных заболеваний (гипогонадизме, гинекомастии, бесплодии);
- Радиационного излучения.
Риск возникновения рака яичка возрастает при генетически определённой патологии –синдроме Клайнфельтера. Наиболее часто рак яичка выявляется у пациентов с крипторхизмом – неопущением мужских половых желез в мошонку. Различные формы крипторхизма увеличивают риск возникновения рака в неопустившемся яичке в 10 раз. При одностороннем патологическом процессе вероятность возникновения опухоли контралатеральной железы также достаточно велика. Шансы на развитие рака яичка увеличиваются у мужчин, чьи родственники первой степени (отец, брат) имели аналогичное заболевание. Рак мочевого пузыря может давать метастазы в яичко.
Симптомы, признаки и прогноз при раке яичка
При наличии злокачественной опухоли яичек у мужчин симптомы длительное время отсутствуют. Клиническая картина заболевания складывается из местных симптомов и проявлений метастазов. При раке яичек первым признаком и симптомом является уплотнение мужской половой железы и появление в ней пальпируемого безболезненного узелка. В 25% случаев пациенты отмечают боль в поражённом яичке или мошонке, чувство тяжести или тупой боли внизу живота. Начальные признаки рака яичка могут напоминать острый орхоэпидидимит. При прогрессировании заболевания мошонка становится отёчной и асимметрично увеличенной.
Дальнейшее развитие клинических проявлений обычно связано с метастазированием рака яичка. Метастазы рака яичка в печени проявляются увеличением печени, передняя поверхность которой становится бугристой, болью в правом подреберье и желтухой. Со временем в брюшной полости скапливается жидкость и развивается асцит.
При сдавлении нервных корешков увеличенными забрюшинными лимфоузлами пациенты отмечают боли в спине, при сдавлении кишечника развивается кишечная непроходимость. В случае блокады лимфатических путей и нижней полой вены возникает лимфостаз и отёки нижних конечностей. При сдавлении мочеточников может развиться гидронефроз и почечная недостаточность. Метастазирование рака яичка в лимфоузлы средостения вызывает одышку и кашель. При развитии раковой интоксикации отмечается общая слабость, потеря аппетита, тошнота, снижение массы тела.
Негерминогенные формы рака яичка инициируют дисгормональные проявления. У мальчиков нередко развивается гинекомастия, преждевременная маскулинизация, которая проявляется гирсутизмом, мутацией голоса, макрогенитосомией, частыми эрекциями. У взрослых гормонально-активный рак яичек сопровождаться снижением либидо, нарушением эректильной функции, феминизацией. У мужчин репродуктивного возраста последствиями рака яичка являются бесплодие, нарушение качества жизни.
Диагностика рака яичек
Урологи Юсуповской больницы проводят поэтапную диагностику рака яичек, которая включает следующие методы:
- Физикальное обследование;
- Диафаноскопию;
- Ультразвуковую диагностику (УЗИ) мошонки;
- Исследование опухолевых маркеров;
- Биопсию яичка с морфологическим исследованием тканей.
Для выявления первичной опухоли первичное обследование при подозрении на рак яичек начинают с пальпации органов мошонки. Чтобы обнаружить пальпируемые лимфатические узлы, обследуют живот, паховую и надключичную области. Гинекомастию выявляют во время обследования грудных желез.
Диафаноскопию (просвечивание тканей мошонки источником света) проводят с целью дифференциальной диагностики опухоли яичка от кисты придатка, гидроцеле и сперматоцеле. С помощью УЗИ органов мошонки определяют локализацию ракового новообразования, его величину и степень инвазии, исключают поражение контрлатеральной железы. Высокой чувствительностью и специфичностью при диагностике опухолей яичка обладает магнитно-резонансная томография, которая позволяет отличить семиному яичка от несеминомных видов рака.
Значимым фактором диагностики определения стадии опухолевого процесса и прогноза при раке яичка является определение сывороточных маркеров. При подозрении на рак исследуют ЛДГ (лактатдегидрогеназу), АФП (a-фетопротеин), ХГЧ (хорионический гонадотропин), ПЩФ (плацентарную щелочную фосфатазу). Увеличение уровня маркеров регистрируется у 51% пациентов с раком яичка. Отрицательный результат не исключает наличие злокачественной опухоли. Для того чтобы определить наличие или отсутствие отдалённых метастазов рака яичка врачи Юсуповской больницы проводят обследование пациента с помощью УЗИ почек и брюшной полости, рентгенографии грудной клетки, остеосцинтиграфии, магнитно-резонансной и компьютерной томографии головного мозга,
Как лечить опухоль яичка у мужчин
Окончательную морфологическую верификацию диагноза проводят в ходе открытой биопсии яичка через паховый доступ. Обычно в процессе диагностической операции гистологи осуществляют срочное морфологическое исследование биоптата. При подтверждении рака яичка производят удаление половой железы вместе с семенным канатиком (орхофуникулэктомию).
При двухсторонней опухоли или поражении единственного яичка профессора и врачи высшей категории на заседании Экспертного Совета рассматривают вопрос выполнения органосохраняющей операции. После резекции яичка всем пациентам проводят адъювантную лучевую терапию.
Стандартом хирургического лечения рака яичка служит орхиэктомия. При наличии показаний операцию дополняют удалением забрюшинных лимфатических узлов. Удаление семиномных опухолей Т1-Т2 стадий дополняют лучевой терапией. При стадиях семиномы Т3-Т4, а также при несеминомном раке яичка требуется назначение системной химиотерапии. Какие уколы делают при опухоли левого яичка? Онкологи Юсуповской больницы назначают эффективные и безопасные противоопухолевые препараты, которые производят зарубежные фармакологические кампании. Все лекарственные средства зарегистрированы в РФ. По показаниям проводится высокодозная химиотерапия при раке яичка. Трансплантация костного мозга при раке яичка выполняется в зарубежных клиниках.
В случае двухсторонней орхофуникулэктомии или низкого уровня тестостерона пациентам назначают гормонозаместительную терапию. Комплексное лечение рака яичка, которое включает орхиэктомию, радиотерапию, химиотерапию, может привести к временному или длительному бесплодию, эректильной дисфункции. Пациентам фертильного возраста перед лечением рака яичка проводят обследование у андролога с оценкой уровня гормонов (тестостерона, ЛГ, ФСГ) и спермограммы. При намерении в дальнейшем иметь детей до начала лечения мужчина может сдать сперму для консервации. В последующем мужские половые клетки используют для инсеминации или экстракорпорального оплодотворения.
Многофакторный анализ прогноза учитывает клиническую стадию рака яичка, гистотип опухоли, правильный и полный комплекс проведенного лечения. Так, при стадиях рака яичка Т1-Т2 возможно выздоровление у 90-95% пациентов. Худший прогноз следует ожидать при ангиолимфатической инвазии опухоли, наличии метастазов.
Профилактика рака яичка заключается в предупреждении травм мошонки, своевременном устранении крипторхизма, исключении облучения гениталий. Своевременному выявлению рака яичка способствует регулярное самообследование и раннее обращение к урологу при обнаружении изменений половых желез. Для того чтобы пройти обследование при появлении дискомфорта в мошонке или обнаружении опухоли яичка, звоните по телефону в контакт центр Юсуповской больницы. После постановки точного диагноза врачи коллегиально вырабатывают тактику ведения пациента и проводят лечение.
Источник
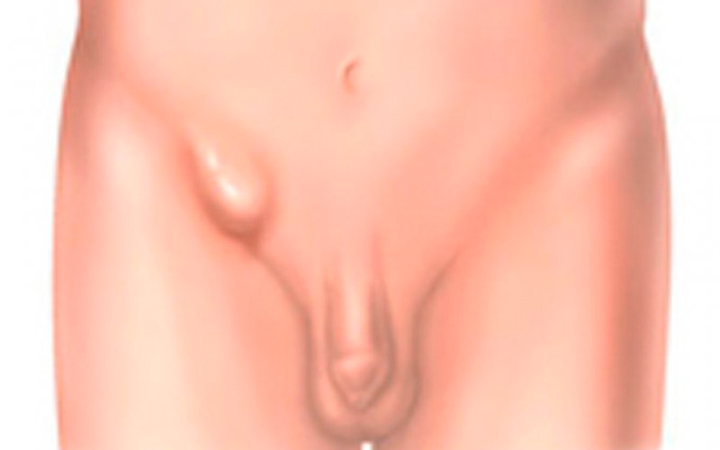
Воспаление лимфоузлов в паху у мужчин – это тревожный симптом, который может быть признаком опасного заболевания. Воспаление непременно сопровождается болью и отеком пораженной области, что доставляет мужчине массу беспокойства.
Лимфатический узел по размеру не должен быть больше горошины, его можно пальпировать, но подобная процедура не сопровождается неприятными ощущениями. Все изменяется, когда узел воспаляется.
Причины воспаления паховых лимфоузлов
Воспалительный процесс развивается на фоне инфекции. Часто диагностируется как осложнение после перенесенного заболевания. Может носить специфический или неспецифический характер.
Неспецифическое воспаление, причины:
- Различные травматические повреждения половых органов (травмы и ожоги могут привести к увеличению в размерах лимфатических узлов).
- Инфекционные заболевания хронического характера (пиелонефрит, туберкулез, колит и т. д.).
Столкнувшись с вирусами и инфекционными агентами можно обнаружить увеличение лимфоузлов в размерах. Состояние возникает на фоне гриппа или простуды, может быть следствием перенесенного переохлаждения.
Специфическое воспаление возникает по иным причинам:
- Вирус иммунодефицита (инфекция, поражающая иммунную систему, клетки вируса атакуют и разрушают лимфоциты).
- Онкологические заболевания (рак лимфатической системы может сопровождаться увеличением узлов в размерах).
- Сифилис (попав в организм, бактерия бледная трепонема провоцирует иммунную систему на ответ, появляется воспаление узлов, сыпь в области их локализации).
- Другие инфекционные заболевания, передающиеся половым путем (хламидиоз, трихомониаз и даже гонорея могут привести к развитию воспалительного процесса и вызвать увеличение в размерах паховых узлов).
Лимфатические узлы могут воспалиться и после проведенного курса химиотерапии. Препараты высокой токсичности оказывают влияние на организм и приводят к нарушениям в работе иммунной и эндокринной системы.

Лечить воспаление лимфоузлов в паху у мужчин желательно под контролем врача. Обратиться можно к нескольким специалистам: урологу, венерологу, онкологу, иммунологу.
Симптомы воспаления лимфоузлов
Основной симптом патологического состояния – это резкая боль, которая возникает в паховой зоне. Болевой синдром усиливается при нажатии на место воспаления или при движении.
Кроме этого больной может предъявлять жалобы на:
- появление высыпаний на коже, сыпь локализуется преимущественно в области мошонки или половых органов;
- отечность и гипертермию кожи в районе мошонки;
- повышение температуры тела;
- появление припухлости в пораженной области.
Попав в кровоток, инфекция поражает не только те узлы, что находятся в паховой зоне. Воспалиться может и подчелюстной лимфатический узел.
Подобное явление может быть признаком лимфаденита – это заболевание, которое приводит к абсцессу, нагноению и другим весьма тяжелым осложнениям. Лимфаденит лечат различными методами, нередко проводят вскрытие с последующим удалением содержимого.
Как правило, симптоматика воспаления лимфоузлов у мужчин носит нарастающий характер. Процесс развивается стремительно и на 2–3 день с момента появления первых признаков болезнь достигает своего пика.
Желательно обращаться к врачу при появлении неприятных ощущений в области паха как можно раньше, для того, чтобы избежать тяжелых осложнений.
Диагностика воспаления
Если говорить о лимфадените, то его диагностика проходит в несколько этапов, пациенту могут быть назначены следующие процедуры:
- Анализ крови на ИФА, РИТ, РИФ. Кровь на ВИЧ из вены (инфекционные заболевания, сифилис, вирус иммунодефицита).
- УЗИ органов малого таза (или ультразвуковое исследование самого образования).
- Онкомаркеры.

Нередко проводят биопсию и гистологию, исследование помогает исключить или установить наличие в биологическом материале клеток, с признаками мутационных изменений.
Диагностика носит комплексный характер, поскольку врачу необходимо дифференцировать заболевание, исключить вероятность онкологии.
Если признаки лимфаденита появилось после перенесённого вирусного или инфекционного заболевания, то об этом необходимо сообщить врачу.
Доктор может порекомендовать проведение пункции с целью забора и исследования биологического материала. Пункцию проводят в стенах стационара, в образовании делают прокол и забирают его содержимое. Это помогает врачам в постановке диагноза и назначении адекватной терапии.
Методы лечения воспаления лимфоузлов
Существует несколько вариантов терапии, она направлена на устранение первопричины воспалительного процесса и устранение неприятной симптоматики.
Какие медикаменты может назначить доктор:
- антибиотики широкого спектра действия;
- противовоспалительные препараты, способные подавить рост и размножение патогенной микрофлоры в организме человека;
- иммуномодуляторы и витамины.

Воспаление лимфоузлов в паху может возникать по различным причинам. Избежать тяжелых последствий заболевания поможет своевременная терапия. Она проводиться в несколько этапов и имеет различную направленность.
Терапия в первую очередь должна устранить первопричину состояния, выявить возбудителя инфекции. Но чтобы не «затягивать» лечение врач назначает антибактериальные препараты широкого спектра действия.
Как действуют медикаменты
Антибиотики губительны для патогенной микрофлоры и помогают быстро купировать процесс воспаления.
Противовоспалительные препараты усилят действие антибиотиков и помогут увеличить эффективность терапии.
Иммуномодуляторы и витамины активируют естественные защитные функции организма.
Какие медикаменты может прописать доктор:
- Настойку эхинацеи (или Иммунал).
- Ампициллин, Цефтриаксон, Левомицетин, Нитроксолин и т. д.
- Ципролет и его аналоги.
Для назначения медикаментозной терапии необходимо обратиться к доктору. Лечение проводится только под контролем специалиста. При недостаточной эффективности терапия подлежит коррекции.
Обратиться можно к нескольким врачам одновременно: инфекционисту, иммунологу, венерологу, онкологу. Если женщина столкнулась с подобной проблемой, то ей необходимо посетить гинеколога.
При необходимости доктор перенаправит пациента к другому специалисту, выдаст ему направление и прикрепит к нему результаты анализов.
Возможные осложнения если не лечить заболевание
Если говорить о лимфадените, то основным его осложнением считается возникновение абсцесса. В таком случае потребуется провести хирургическую операцию.
Область воспаленного лимфатического узла вскрывают, прочищают. При необходимости удаляют и участок ткани, подвергшейся изменениям. Ранее вмешательство проводилось с удалением самого воспаленного узла, но сегодня подобные манипуляции проводят редко. Поскольку велик риск развития различных осложнений.
Когда причиной заболевания стал инфекционный агент, главным осложнением заболевания стоит считать изменение его формы течения. Процесс приобретет хронический характер, и лечение его будет носить длительный характер и протекать с переменным успехом.
Если причиной воспаления паховых лимфоузлов стало онкологическое заболевание, то лечить его необходимо в экстренном порядке. Поскольку все может закончиться летальным исходом.
Увеличение в размерах лимфатических узлов— это не заболевание, а состояние, которое может расцениваться, как патология. По этой причине не стоит оставлять его без внимания и пускать все «на самотек». Посетить врача стоит как можно скорее и при возможности пройти через дифференцированную диагностику.
Источник