Лимфатических узлов по типу яичной скорлупы

Медицина / Диагностика / Диагностика (статья)
Рентгенография: Пневмокониоз
|
22-12-2018, 16:08
|
 ПневмокониозПневмокониоз – группа необратимых патологий легких, неподдающихся лечению, развивающиеся при длительном вдыхании пыли, в результате чего формируется хронический воспалительный процесс, со временем переходящий в диффузный пневмосклероз.
ПневмокониозПневмокониоз – группа необратимых патологий легких, неподдающихся лечению, развивающиеся при длительном вдыхании пыли, в результате чего формируется хронический воспалительный процесс, со временем переходящий в диффузный пневмосклероз.
Пневмокониоз принято считать профессиональным заболеванием, обусловленное определенными условиями труда. В зависимости от характера пыли пневмокониоз делят на следующие виды:
- Силикоз – обусловленный высокофиброгенной пылью с большим содержанием диоксида кремния
- Асбетоз – обусловленный слабофиброгенной пылью с высоким содержанием асбеста
- Антракоз – обусловленный слабофиброгенной каменноуголоной пылью
- Силикатоз – обусловленный пылью с высоким содержанием силикатов
- Силикоантракоз – обусловленный смешанной пылью с большим содержанием диоксида кремния и каменного угля
- Сидероз – обусловленный пылью железа
- Талькоз – обусловленный пылью талька
Кроме этого пневмокониоз может быть обусловлен пылью, обладающей токсико-аллергическим действием – органической и металлической (пыль бария, бериллия, олова, алюминия и др).
Симптоматика пневмокониоза зависит от стадии болезни, степени выраженности нарушений в легких (фиброзных изменений), а также наличия возможных осложнений. Типичная клиническая картина развивается постепенно, у больного появляется одышка и кашель, на более поздних стадиях заболевания появляются признаки эмфиземы легких (см статью «Эмфизема легких. Краткий обзор») и легочное сердце. При диагностике пневмокониоза важно провести профессиональный анамнез.
Силикоз
Силикоз является наиболее тяжелой формой пневмокониоза. Патология развивается вследствие вдыхания пыли с большим содержанием кварцевой пыли (диоксида кремния). К группе риска развития силикоза принадлежат шахтеры, работники керамического производства, пескоструйных машин. Силикоз характеризуется формированием в легких большого количества узелков, образующих на рентгенограмме картину мелкоочаговых теней, также определяет деформация и усиление легочного рисунка из-за развития перибронховаскулярной соединительной ткани и фиброзного утолщения междольковых перегородок. В последствии развивается диффузный пневмосклероз.
Рентгенологическая картина при силикозе делится на три стадии:
I стадия – на рентгенограмме определяется деформация и усиление легочного рисунка с образованием сетчатых (ретикулярных) теней. На этом фоне визуализируются немногочисленные мелкие узелки (очаги), размером до 2 мм. Такие изменения обнаруживаются преимущественно в средних отделах легочных полей.
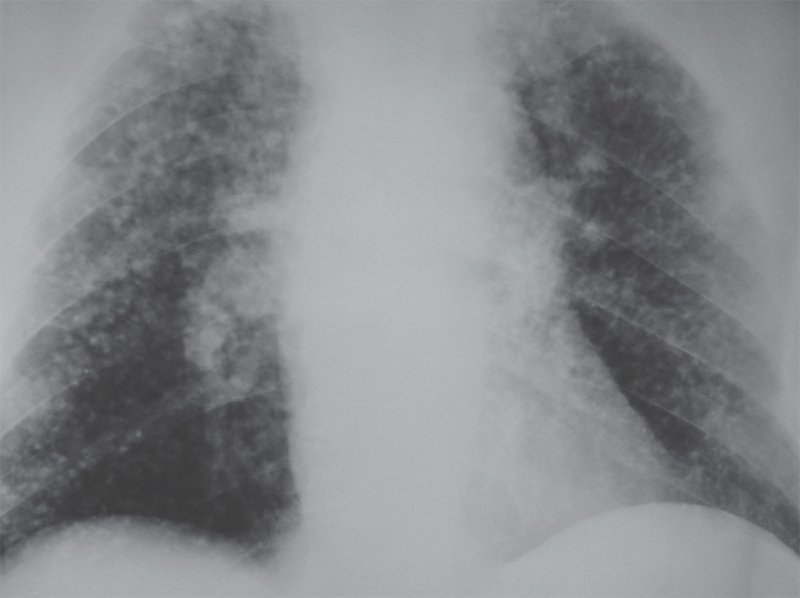
II стадия – в легких визуализируются множественные очаговые тени, размером от 5 до 10 мм – так называемая картина «снежной бури». Может определяться обызвествление узелков. Также отмечается выраженная деформация и усиление легочного рисунка с образованием ретикулярных теней (отметим, что на этом фоне сосудистый рисунок определяется плохо) (рисунок 1).
III стадия – мелкие очаги сливаются, образуя конгламераты – более крупные фиброзные узлы, размером 1-10 см. Контуры тени фиброзных узлов неровные, по периферии определяются фиброзные тяжи. Прогрессирование патологии сопровождается формированием в нижних отделах легких эмфизематозных булл. К симптоматической картине присоединяются признаки легочной гипертензии (см статью «Рентгенография: Нарушения легочного кровообращения»).
 Силикоз
Силикоз
Рисунок 1. Силикоз (II стадия). В легких определяются множественные очаги обызвествления – картина «снежной бури»
Рентгенологическая картина при силикозе также может сопровождаться увеличением бронхопульмональных лимфатических узлов, что обуславливает расширение и потерю структурности корней легких. Может определяться обызвествление по типу «яичной скорлупы».
Бывают случаи, когда к силикозу присоединяется туберкулезный процесс, что значительно усложняет диагностику, поскольку на фоне пневмокониотических изменений тяжело обнаружить туберкулезные изменения (см статью «Рентгенография: Туберкулез легких»). Силикотуберкулез можно подозревать в случае обнаружения новых очагов и инфильтратов, локализованных в верхних отделах легких, при обнаружении инфильтратов с распадом, каверн, а также признаков фиброзно-кавернозного туберкулеза с уменьшением объема верхних долей легких. Очень трудно обнаружить присоединение диссеминированных форм туберкулеза. Значительно облегчить процесс диагностики силикотуберкулеза можно путем проведения рентгеновской компьютерной томографии (РКТ).
Асбестоз
Асбестоз развивается вследствие вдыхания пыли с большим содержанием оксида кремния и оксида магния. Патология часто встречается среди работников производства пластика, изолирующих материалов, текстиля, бумаги. Рентгенологическая картина в легких не имеет узелков с четкими контурами, а определяется картина диффузного пневмосклероза в виде деформации и усиления легочного рисунка. Прогрессирование асбестоза сопровождается формированием более грубых фиброзных тяжей, при этом фиброз может развиться до степени «сотового легкого». Кроме этого при асбестозе может отмечаться утолщение реберной и диафрагмальной плевры в виде «бляшек», контуры которых могут быть ровными, полициклическими или спикулообразными. Отметим, что эти «бляшки» часто обызвествляются.
При асбестозе может образовываться плевральный выпот (см статью «Рентгенография: Гидроторакс») и определяться увеличение бронхопульмональных лимфатических узлов. В случае утолщения медиастинальной плевры и фиброзных изменений прилежащих к сердцу участков легкого, на рентгенограмме определяется неровный контур сердечной тени – симптом «волосатого сердца».
Отметим, что лица, подвергающиеся воздействия асбеста, находятся в группе высокого риска развития рака легкого и злокачественной мезотелиомы плевры (см статью «Рентгенография: Рак легкого» и «Рентгенография: Опухоли плевры»). Асбестоз, как и силикоз, имеет 3 стадии, однако нужно учитывать тот факт, что в легких не обнаруживаются четко очерченные узелки, поэтому при асбестозе I и II стадии отличают по степени выраженности пневмосклероза, а для III стадии в легких развивается массивный фиброз.
Антракоз
Развитие антракоза обусловлено вдыханием «чистой» угольной пыли. Отметим, что угольная пыль обладает меньшей степенью патогенности, чем кварцевая. Патологические изменения в легких развиваются после многолетней работы в условиях выраженной запыленности. Рентгенологическая картина при антракозе напоминает силикоз, но есть некоторые отличия: антракоз медленно прогрессирует, изменения не сильно выраженные и часто развиваются только до второй стадии. Иногда (реже, чем при силикозе) антракоз может сочетаться с туберкулезом.
В редких случаях пневмокониоз сочетается с ревматоидным артритом. При этом в легких могут образовываться ревматоидные узелки – синдром Каплана.
Для оценки выраженности фиброзных изменений в легких при пневмокониозах можно использовать альтернативный способ – классификация International Labor Office, при котором патологию не делят на стадии, а применяют буквенные и цифровые обозначения, с помощью которых кодируют конкретные изменения (утолщения плевры, узелки, конгломераты и др), их размер и степень распространенности (по данным рентгенографии).
 Силикоз
Силикоз
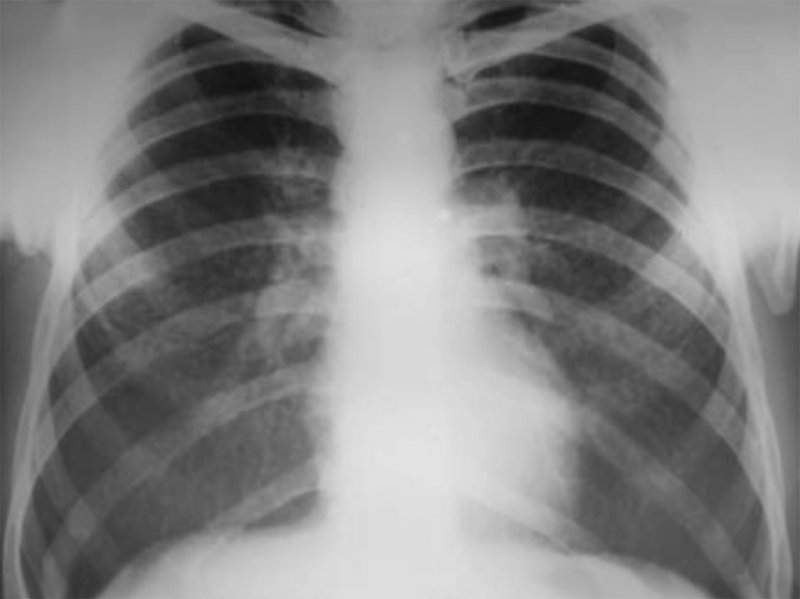
Рисунок 2. Силикоз I-II стадии. В обоих легких определяются многочисленные мелкие узелки, размером 2-3 мм. Изменения преобладают в средних отделах легочных полей
 Силикоз
Силикоз
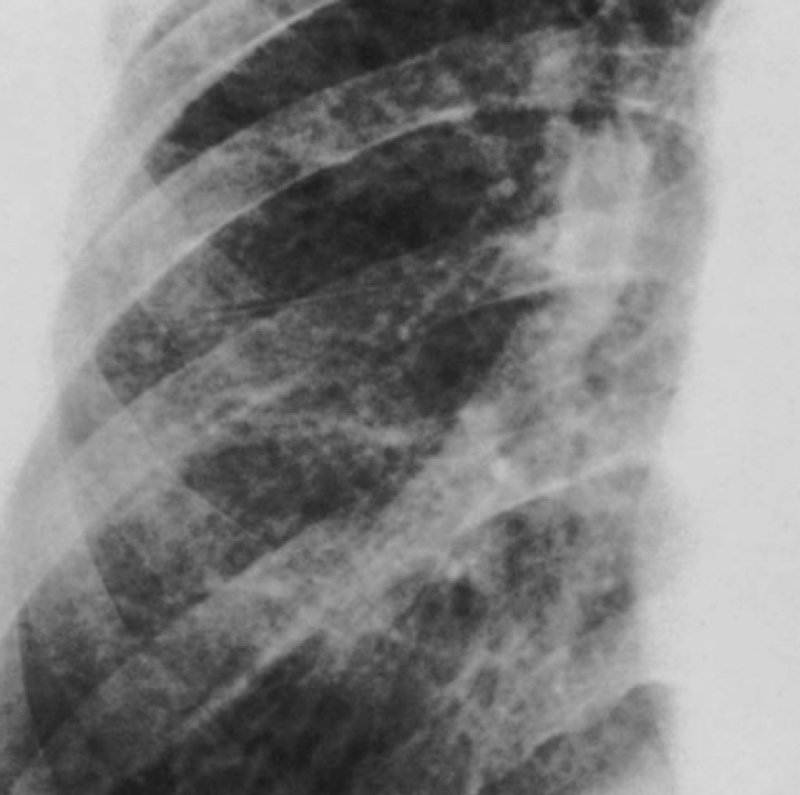
Рисунок 3. Силикоз. Увеличенный фрагмент рентгенограммы в прямой проекции – нижние отделы правого легочного поля. У больного в обоих легких определяются множественные, достаточно четко ограниченные милиарные узелки и диффузные ретикулярные изменения
 Силикоз
Силикоз
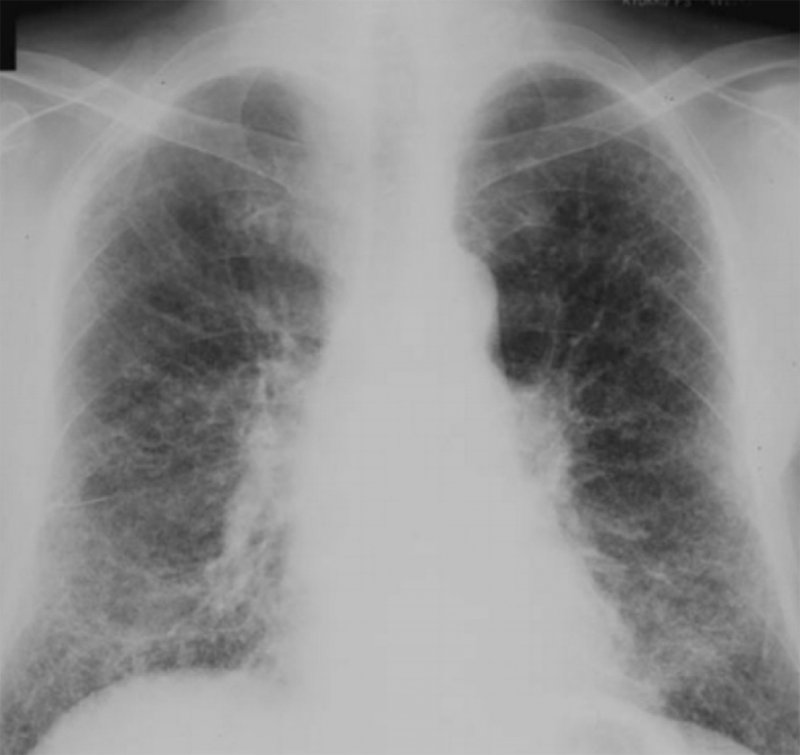
Рисунок 4. Силикоз. Определяются диффузные двусторонние интерстициальные изменения – распространенный пневмосклероз
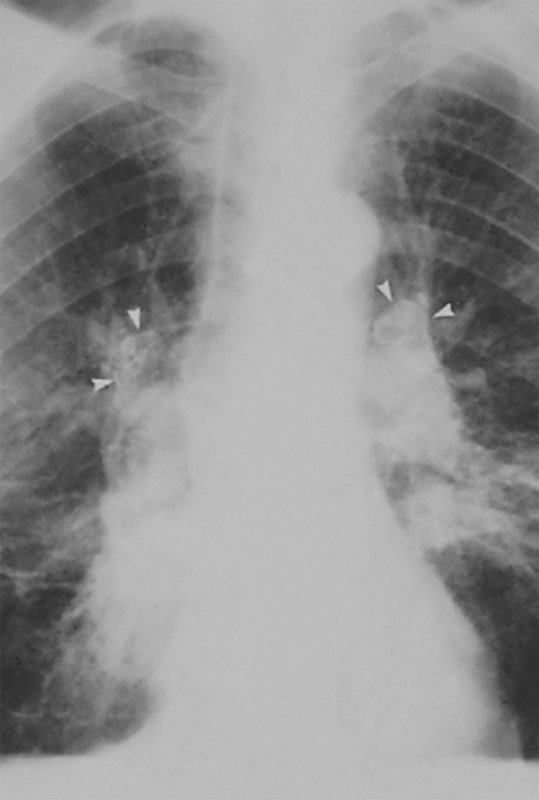 Силикоз
Силикоз
Рисунок 5. Силикоз. Определяется двусторонняя бронхопульмональная лимфаденопатия. Множество лимфатических узлов обызвествлены, в некоторых лимфоузлах отмечается обызвествление по типу «яичной скорлупы» (см стрелки)
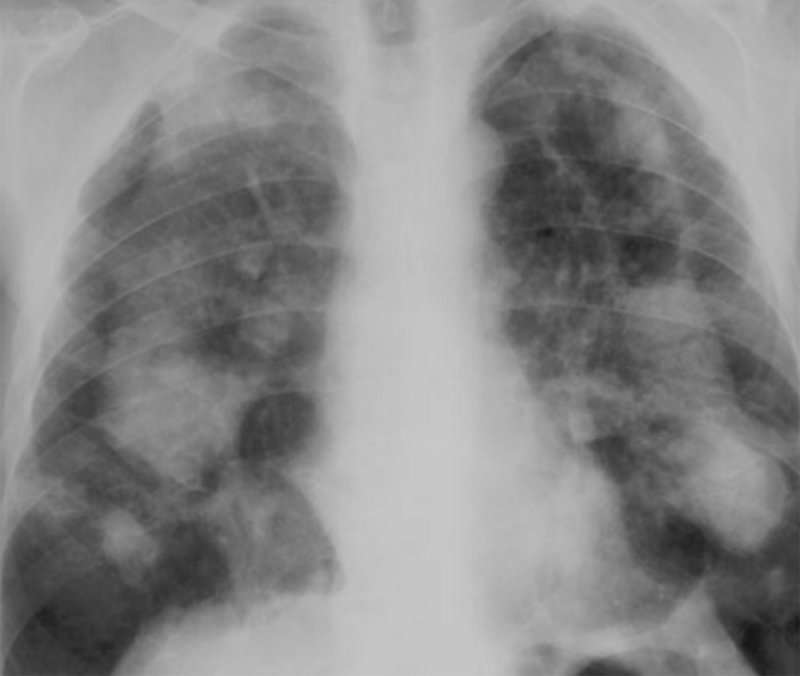 Легкое шахтера
Легкое шахтера
Рисунок 6. «Легкое шахтера» – прогрессирующий массивный фиброз. Определяются небольшие участки фиброза, в каждом легком визуализируется одно большое новообразование «гантелеобразной» формы. Наружные границы «гантелеобразных» образований имеют более четкие контуры, чем внутренние. Слева в верхнем отделе легкого в образовании сформировалась полость распада, вероятно из-за ишемического некроза, но можно предположить присоединение туберкулеза
Источник
Синдром расширения корней лёгких.
«Дифференциальная рентгенодиагностика заболеваний органов дыхания и средостения», Л.С.Розенштраух, М.Г.Виннер
Определение понятия
Расширение корней легких в большинстве случаев обусловлено увеличением бронхопульмональных лимфатических узлов.
Здесь описана дифференциальная диагностика следующих заболеваний: туберкулезного бронхаденита, саркоидоза внутригрудных лимфатических узлов, силикотуберкулезного бронхаденита, лимфогранулематоза и лимфосаркомы, так называемого медиастинального рака легкого, макрофолликулярной лимфобластомы и также некоторых других заболеваний.
Естественно, рассмотрены ситуации, когда поражены не только бронхопульмональные, но и другие группы лимфатических узлов средостения, что характерно для системных злокачественных процессов.
В связи с этим содержание главы несколько шире ее названия, так как, строго говоря, к корням легких имеет отношение только часть бронхопульмональных узлов. Заболевания, рассмотренные здесь, вызывают также расширение и деконфигурацию срединной тени. Мы анализируем не всю срединную тень, а тени, обусловленные увеличенными лимфатическими узлами.
Однако иногда увеличенные лимфатические узлы сливаются в единый конгломерат и, напротив, одиночная тень, расположенная в средостении, может иметь волнистые и бугристые контуры. В таких случаях дифференциальная диагностика этих заболеваний и, следовательно, повторения неизбежны.
Рентгенологический корень легкого — это совокупность сосудисто-бронхиальных элементов, расположенных частично в воротах легкого, но большей частью в прилежащем к ним отделе легкого. В теневой картине корня легкого различают головку (дуга легочной артерии и сосуды, отходящие от нее) и тело (ствол легочной артерии).
Кнутри от него расположен промежуточный бронх, отделяющий артерию от срединной тени. В образовании этой части корня участвуют также артериальные сосуды, отходящие от ствола, и венозные сосуды (верхняя, а иногда и нижняя легочная вена). Дистальнее тела располагается хвостовая часть корня (проксимальные отрезки конечных разветвлений легочных артерий, снабжающих кровью нижние зоны и нижние легочные вены).
Поперечник корня на уровне тела не должен превышать 2,5 см. Он измеряется от края срединной тени до наружного контура легочной артерии. Таким образом, в этот размер входят просвет промежуточного бронха и ширина ствола легочной артерии. Наружный контур корня легкого в норме прямой или слегка вогнутый.
Различают следующие составные части нормального корня: легочную артерию, ее разветвления и крупные вены, пересекающие тень легочной артерии и просвет промежуточного бронха, т. е. в норме корень структурен. Лимфатические узлы в норме не контрастируются; они становятся видны лишь при патологических состояниях. Следует отметить, что головка корня легкого в норме расположена выше правой на 1/4 — межреберье, что обусловлено особенностями топографии легочной артерии.
Описанные объективные критерии позволяют отличить нормальный корень легкого от патологически измененного. Квалифицированное заключение о состоянии корней легких, особенно если речь идет о патологических изменениях, может быть дано лишь после производства структурных томограмм в двух проекциях.
Необходимо знать нормальную томографическую картину, чтобы не принять венозные стволы (непарная вена справа сверху на прямых томограммах и ствол нижней правой вены на боковых томограммах) за патологическое увеличение лимфатических узлов.
При одностороннем расширении корня легкого и изменении его структуры необходимо проверить, не является ли эта картина отображением воспалительных изменений, располагающихся спереди и сзади корня легкого, и, следовательно, не имеет отношения к корню. Такую суперпозицию теней нередко принимают за патологическое расширение корня при пневмониях, особенно так называемых центральных, и центральном раке легкого. Чаще всего затемнение имитирует расширение корня и потерю его структуры.
Между тем, исследование в двух проекциях дает возможность не только отвергнуть приписываемые корню изменения, но и на основании данных томографии поставить правильный диагноз. Хотя лимфатические узлы корней довольно быстро реагируют на воспалительные и опухолевые процессы в легких, но, как показывают рентгенооперационные сопоставления, увеличение лимфатических узлов должно быть довольно значительным, чтобы вызвать рентгенологически улавливаемые изменения.
Для рентгенологической диагностики поражений внутригрудных лимфатических узлов с учетом их взаимоотношения с трахеобронхиальным деревом наиболее приемлема, на наш взгляд, классификация В. А. Сукенникова (1903) в модификации А. Е. Прозорова (1940).
Согласно этой классификации различают четыре основные группы внутригрудных лимфатических узлов:
- паратрахеальные, расположенные в клетчатке средостения по обеим сторонам трахеи;
- трахеобронхиальные, локализующиеся в углу между стенкой трахеи и верхней стенкой главных бронхов;
- бифуркационные — между медиальными стенками главных бронхов;
- бронхопульмональные, находящиеся в области ветвления долевых и сегментарных бронхов корня легкого.
В дополнение к этому целесообразно выделить лимфатические узлы переднего средостения, ретростернального пространства, окологрудинные (Зогородская М. И., Антонова Р. Α, 1980). Поражение именно этой анатомической группы лимфатических узлов имеет важное значение в диагностике и дифференциальной диагностике лимфогранулематоза.
Туберкулез лимфатических узлов корня легкого и средостения у взрослых подразделяется на первичный и вторичный.
Первичный туберкулезный бронхаденит представляет собой железистый компонент первичного туберкулезного комплекса.
Под вторичным туберкулезным бронхаденитом принято понимать обострение туберкулезного процесса в лимфатических узлах больного, перенесшего первичный туберкулез.
Но, как справедливо отмечал А. Е. Прозоров (1940), скиалогически дифференцировать эти состояния, представляющие собой фазы развития одного и того же процесса, обычно невозможно.
В эпидемиологической ситуации наблюдается явное перемещение первичного инфицирования туберкулезом с детских и подростковых контингентов на более старшие возрастные группы. По данным A. Lotte и S. Pedrized (1971), в Норвегии, Польше, Югославии средний возраст лиц, впервые заболевших туберкулезом легких, составляет 49,9 года, в Японии — 40 лет (Suzuki Α, Iwai Κ, 1975).
Отмечается преобладание поражения внутригрудных лимфатических узлов среди локальных форм первичного туберкулеза легких. В то же время следует согласиться с Г. Р. Рубинштейном (1948), который указывал, что чем старше человек, тем труднее установить диагноз туберкулезного бронхаденита.
Такое положение обусловлено несколькими причинами.
Во-первых, перемещение заболеваемости туберкулезом внутригрудных лимфатических узлов в более старшие возрастные группы влечет за собой удлинение дифференциально-диагностического ряда, в котором, кроме туберкулезного бронхаденита, следует рассматривать саркоидоз, лимфогранулематоз, медиастинальныи рак и другие заболевания, которые в детском и подростковом возрасте встречаются значительно реже либо не встречаются (например, силикотуберкулез).
Во-вторых, участились случаи поражения одной или двух различных анатомических групп лимфатических узлов корня легкого и средостения в отсутствие туберкулезных изменений в легочной паренхиме.
В-третьих, возросла частота так называемых малых форм туберкулезного бронхаденита (изолированное поражение бронхов). При тщательном рентгенологическом исследовании не выявляются патологические изменения в легких и лимфатических узлах, а при бронхоскопии определяются специфические изменения в бронхах (инфильтрация стенки бронха, лимфобронхиальные свищи или наличие микобактерий туберкулеза в промывных водах бронхов) (Шестерина М. Л., 1976, и др.).
В-четвертых, существенно изменились клинические признаки туберкулезного бронхаденита и характер его течения. Теперь он редко начинается остро; чаще процесс клинически проявляется слабо или протекает бессимптомно и обнаруживается случайно при профилактическом осмотре или при рентгенологическом исследовании по поводу других заболеваний. Наконец, туберкулиновые пробы редко бывают положительными, микобактерий туберкулеза нечасто определяются в мокроте или промывных водах трахеи и бронхов.
В связи с указанными причинами количество ошибочных диагнозов при туберкулезном бронхадените у взрослых колеблется от 30 до 60% (Озерова Л. В. и др., 1974, и др.). Это совпадает и с нашими данными: 46% больных поступили с неправильным диагнозом, у 15,3% в направлении туберкулезный бронхаденит фигурировал наряду с саркоидозом, лимфогранулематозом и др.
Учитывая частое отсутствие определенных клинико-лабораторных критериев, скудность и неопределенность стетоакустической картины и анамнеза заболевания, возрастает роль тщательного и квалифицированного рентгенобронхологического исследования, как в выявлении заболевания, так и в его распознавании.
Исходя из этого, в основном с целью дифференциальной диагностики целесообразно различать два варианта рентгенотомографической картины туберкулезного бронхаденита у взрослых, условно обозначив их как типичный и атипичный.
Такие же варианты рассмотрены при описании дифференциальной диагностики силикотуберкулеза, саркоидоза, лимфогранулематоза и других поражений лимфатических узлов.
По нашему мнению, это облегчает дифференциальную диагностику и предусматривает определенную последовательность в применении диагностических методов, в том числе, и более сложных, вплоть до диагностической торакотомии.
Стандартными методами следует считать обзорную рентгенографию или крупнокадровую флюорографию, многопроекционную томографию и монографию через корень легкого.
Изолированное поражение одиночного лимфатического узла какой-либо одной анатомической группы с включением солей кальция чаще наблюдается у лиц молодого возраста; по наблюдениям пораженные лимфатические узлы находятся в правом трахеобронхиальном углу.
Следующей по частоте поражения является бронхолульмональная группа лимфатических узлов корня легких справа, реже в процесс вовлекаются лимфатические узлы бифуркационной группы.
Рентгенологическая картина при этом достаточно демонстративна. На обзорной рентгенограмме (крупнокадровой флюорограмме) тень пораженного лимфатического узла создает картину одностороннего расширения срединной тени.
На томотраммах в прямой и боковой проекциях, произведенных в плоскости корня легкого, тень пораженных лимфатических узлов накладывается на изображение воздушного столба трахеи или бронха. Нижний полюс увеличенного узла, как правило, достигает угла впадения непарной вены в полую, из-за чего тень непарной вены на обзорной рентгенограмме не дифференцируется.
Выявляется одиночная овальная тень размером от 1×2 до 3×4 см. Наружные контуры тени более или менее четкие и ровные. Структура тени неоднородна за счет вкраплений извести, имеющих небольшие размеры и находящихся эксцентрично, ближе к капсуле. Вкрапления кальция придают тени лимфатического узла большую интенсивность на фоне легочной ткани, ребер и срединной тени. Обызвествление, выявляемое на обычных и послойных рентгенограммах, служит наиболее характерным симптомом туберкулезного бронхаденита и, по нашим данным, встречается у 54% взрослых больных с доказанным туберкулезным бронхаденитом. Несмотря на обызвествление, лимфатические узлы часто остаются потенциально опасными, сохраняя вирулентные микобактерии туберкулеза и вызывая интоксикацию.
Н. С. Пилипчук (1975) и др. с оговоркой называют пораженные лимфатические узлы «туберкуломой» (казеомой) средостения. В действительности, как уже говорилось, сходство между туберкуломой и увеличением лимфатического узла при туберкулезном бронхадените лишь внешнее.


К типичному варианту рентгенологических проявлений туберкулезного бронхаденита относятся также наблюдения, в которых наряду с увеличением лимфатических узлов корня легкого определялись туберкулезные изменения и в легочной ткани в виде инфильтрата или туберкуломы. При этом туберкулезный инфильтрат или туберкулома у больных этой подгруппы располагаются на стороне пораженных туберкулезом лимфатических узлов и сопровождаются выраженными явлениями лимфангита в виде дорожки к корню.
Такое сочетание изменений в легких соответствует классической форме первичного туберкулезного комплекса.
Увеличенные лимфатические узлы при этом не обызвествлены, поражается преимущественно бронхопульмональная группа.
При расспросе больных удается установить типичную клиническую симптоматику: быструю утомляемость, повышение температуры по вечерам, кашель с незначительным количеством светлой мокроты; у некоторых из них заболевание начинается остро.
Наличие туберкулезных изменений в легочной ткани отнюдь не усложняет, а наоборот, облегчает распознавание патологического процесса. Правда, при одностороннем увеличении корня и наличии инфильтрата в легком может возникнуть мысль о центральном раке легкого. Однако выявление на томограммах свободного просвета бронха, что подтверждается бронхологически, дает возможность отвергнуть этот диагноз, а нередко выявляемые при бронхоскопии рубцы, свищи или инфильтративный туберкулез бронха подтверждают диагноз туберкулезного бронхаденита.
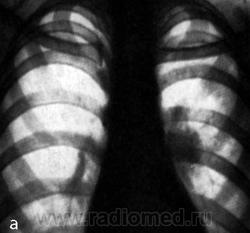
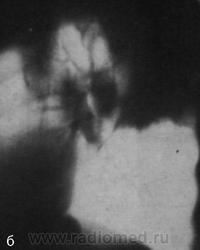
Примерно у 1/4 больных с доказанным туберкулезным бронхаденитом рентгенологические проявления туберкулеза внутригрудных лимфатических узлов не столь достоверны. Имеет место изолированное поражение одной из анатомических групп лимфатических узлов корня легкого или средостения без наличия вкрапления солей кальция и специфических изменений в легочной ткани.
На обзорной рентгенограмме определяются выраженная деформация и увеличение размеров корня легкого с одной стороны. На томограммах увеличенные лимфатические узлы представляют собой сплошной массивный конгломерат, муфтой окутывающий бронх.
В отдельности каждый лимфатический узел не дифференцируется. Форма конгломерата вытянутая, продольный его размер превышает поперечный; структура тени однородна, без включения солей кальция. Изменений просветов бронхов на томограммах не видно. Наружные контуры увеличенных лимфатических узлов выпуклые, полициклические, бугристые, нечеткие или не совсем четкие.

Такая рентгенологическая картина не дает возможности поставить диагноз туберкулезного бронхаденита, так как другие заболевания могут дать сходную картину.
У половины больных этой группы поставить правильный диагноз помогает бронхологическое исследование, поскольку при бронхоскопии удается увидеть рубцы, свищи, инфильтративный туберкулез и туберкулезные грануляции.
Даже после тщательного рентгенологического исследования примерно у 15% больных туберкулезным бронхаденитом не удается поставить точный диагноз и приходится указывать дифференциально-диагностический ряд, в связи с чем прибегают к трансбронхиальной пункции либо к медиастинобиопсии.


Источник