Лимфа в животе после операции


Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Общие сведения
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
Лимфорея
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Патогенез
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Классификация
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
Диагностика
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ. Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Источник
Хирургическая подтяжка живота – сложное и очень травматичное вмешательство. Во время операции иссекается большое количество кожи, излишки жира, затрагивается даже мышечно-апоневротический слой. Сопутствующие патологии у пациента, ошибки хирурга, несоблюдение правил восстановительного периода – все это может спровоцировать различные неблагоприятные последствия.
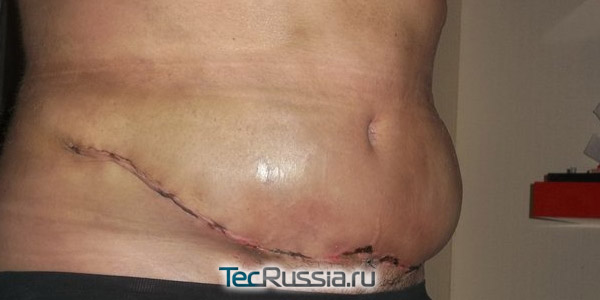
Серома после абдоминопластики – это скопление лимфы между слоями тканей, которые подвергались хирургическому воздействию в ходе подтяжки живота. Чаще всего такое образование возникает в области ушитых краев раны — там, где в дальнейшем формируется шрам. Жидкость собирается в полости между жировой прослойкой и поврежденными капиллярами, и может находиться там неделями и месяцами.
Считается ли такая ситуация осложнением? Какие факторы приводят к ее развитию? На какие симптомы обратить внимание, как их вовремя различить и что надо знать о лечении? Есть ли эффективные меры профилактики? Все подробности и проверенная медицинская информация – только на TecRussia.ru:
Коррекция передней брюшной стенки в ходе абдоминопластики всегда сопровождается разрывом или разрезом лимфатических сосудов. В отличие от кровеносных, они не могут быстро закрыться тромбом, поэтому даже после завершения операции и наложения швов из них продолжает выделяться экссудат. С учетом площади и расположения послеоперационной раны, обеспечить травмированной зоне полный покой практически невозможно – при малейших движениях, и даже просто во время дыхания может происходить смещение тканей, из-за чего в них выделяется еще больше жидкости. Если ее отток будет затруднен, появления серомы не избежать. К такому неблагоприятному развитию событий могут привести:
| Фактор риска | В чем суть |
| Чрезмерная травматизация | Во время объемных вмешательств хирург должен аккуратно отделять интактные (здоровые) ткани от патологических. Грубая и агрессивная работа с раневой поверхностью повышает риск образования полостей в зоне рубца, в которых неизбежно будет скапливаться экссудат. |
| Высокая активность иммунной системы | В лимфе содержатся лейкоциты, которые играют важную роль в защите нашего организма от инфекций и прочих чужеродных элементов, поэтому при любой травме происходит ее усиленное образование и доставка в зону ЧП. У некоторых пациентов жидкость продуцируется в количествах, превышающих нормальные значения, поэтому и вероятность появления сером у них выше. Кроме того, проблемы возникают при продолжительном воспалении в области хирургического разреза: чем дольше длится заживление, тем выше риск серозного застоя. |
| Нарушения работы сердечно-сосудистой системы | Колебания артериального давления, изменение липидного баланса крови, дисфункция сосудодвигательных реакций провоцируют неравномерное распределение лимфы в области хирургического вмешательства и плохой ее отток. |
| Высокий индекс массы тела | Статистически это одна из самых частых причин возникновения серомы. Считается, что если толщина подкожно-жировой клетчатки в области живота превышает 5 см, проблемы не миновать. Еще хуже, если такое состояние связано с сахарном диабетом, поскольку при нем дополнительно нарушено кровообращение и лимфоток (абдоминопластика таким пациентам, как правило, противопоказана). |
| Пожилой возраст | У людей старше 70 лет в силу общего старения организма ухудшаются процессы регенерации, заживление ран происходит медленнее. Также, как правило у них имеются те или иные проблемы с сердечно-сосудистой системой. А это значит, что возникновение застоя лимфы намного вероятнее, чем у молодых пациентов. |
Как правило, серома возникает в первые 1-2 недели после пластики живота. Ее размер может составлять от 10-20 мл до 1-2 литров. Диагностировать небольшое скопление жидкости на раннем этапе сложно из-за отсутствия внешних признаков и жалоб пациента. Когда же в ране скапливается 0,5 л и более лимфы, появляется характерная клиническая картина:
- ограниченная припухлость в области рубца;
- неприятные ощущения – ноющие и/или тянущие, усиливающиеся при переходе в положение стоя, умеренная боль;
- чувство переливания в месте локализации серозного образования;
- гиперемия кожи;
- повышение температуры тела до субфебрильных цифр (37,0-37,5С);
- общая слабость, сильная утомляемость.
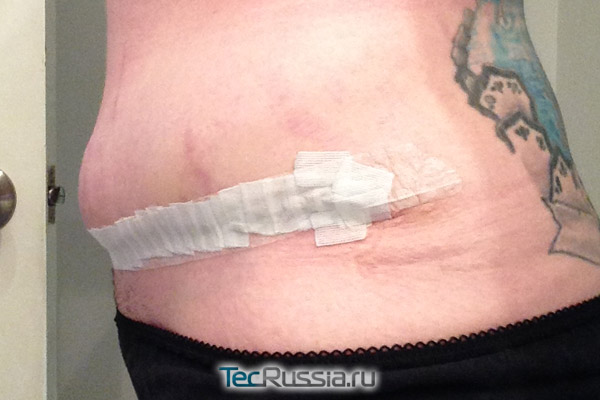
Во время осмотра хирург определяет дополнительные признаки патологии:
- увеличение размеров живота (чаще всего в нижней его части);
- наличие симптома флюктуации, а в редких случаях – визуально определяемое перетекание жидкости при смене положения тела;
- локальная гипертермия.
Для подтверждения диагноза серомы проводится УЗ-исследование. Во время процедуры на мониторе четко видны различные по плотности здоровые ткани и полость с жидкостью. На этом этапе крайне важно исключить гораздо более опасную патологию – абсцесс, для чего проводится пункция и оценка извлеченного содержимого: серозная жидкость – легкая по консистенции, имеет светло-желтый цвет и ничем не пахнет, гной – гораздо плотнее, с мутным зеленоватым оттенком и характерным неприятным запахом.
Довольно часто серома рассасывается самостоятельно, однако этот процесс нельзя пускать на самотек, особенно в случае с абдоминопластикой, в ходе которой имеют место достаточно обширные повреждения тканей. К числу возможных (и не таких уж редких) осложнений относятся:
- Нагноение серомы вплоть до формирования абсцесса: патогенные микроорганизмы могут попасть сюда как извне, так и из любого хронического очага инфекции в организме (кариозного зуба, пазух носа, гланд). Замкнутая полость, где накапливается содержимое лимфатических сосудов — отличная среда для размножения болезнетворных бактерий.
- Разрастание слоя клеток, которые выделяют слизистый экссудат и препятствуют сращиванию стенок серозного «кармана». Подобная ситуация возникает, если полостное образование существовало длительное время (годы) и еще более осложняет дальнейшее лечение.
- Изменение структуры брюшной стенки, истончение подкожно-жировой клетчатки, формирование излишнего объема рубцовой ткани – это не опасно для здоровья и жизни, но эстетически выглядит малопривлекательно.
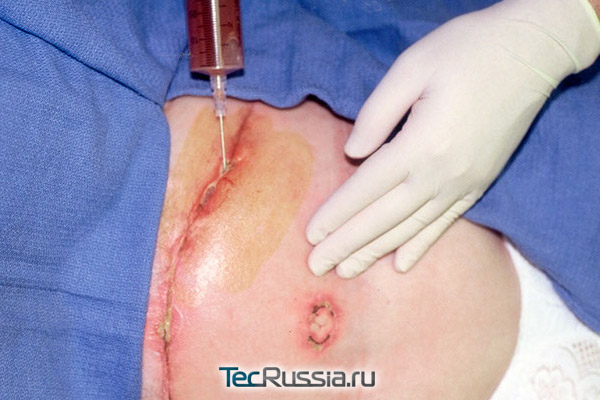
Сразу по завершении пластики живота пациенту устанавливают дренажную систему – трубки со сборником биологического материала, через которые в первые несколько дней происходит постоянный отток жидкости. Снимают их когда суточный объем выделившегося экссудата не превышает 20-30 мл. Считается, что это количество наш организм без проблем «утилизирует» естественным путем – в норме так и происходит в течение 2-3 недель.
В случае дальнейшего увеличения размеров серомы, ухудшения общего состояния или появления признаков инфицирования назначается специфическая терапия. Ее цель — улучшить отток лимфы и максимально сократить размер полости, в которой она скапливается. Такое лечение основано на использовании антибактериальных препаратов, задача которых – предотвратить инфицирование, снизить выраженность асептического воспаления и уменьшить продукцию лимфы. С теми же целями часто назначают препараты из группы НПВС в т.ч. Дипроспан и Кеналог.
- Возможные осложнения после абдоминопластики и способы их лечения
- Почему после пластики живота появляются отеки и сколько они держатся
В случае неэффективности медикаментозной терапии или стремительного роста полости выполняют вакуумную аспирацию содержимого серомы. Для этого в месте скопления жидкости скальпелем делают надрез, через который с помощью специальной трубки откачивают излишки. В результате пациенты чувствуют себя заметно лучше, исчезают неприятные ощущения в зоне швов. Однако, зачастую одним таким сеансом не обойтись и после временного облегчения следует рецидив. Может понадобиться от нескольких недель до нескольких месяцев регулярной аспирации, чтобы лимфатические сосуды полностью закрылись, а стенки полости, где скапливалась жидкость, сжались и проросли соединительной тканью.
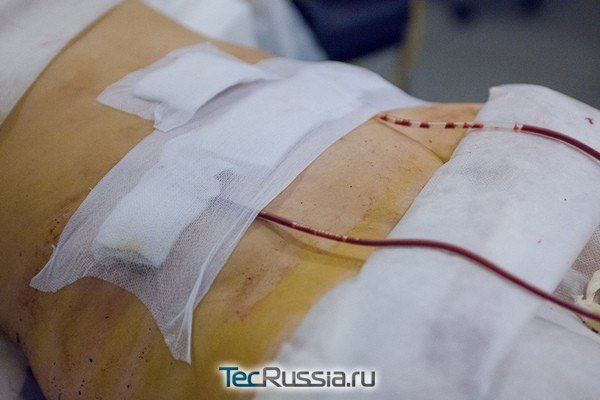
Чтобы избежать появления полостей с серозным содержимым, необходима слаженная работа пациента и хирурга. Врач должен:
- До проведения абдоминопластки оценить риски появления осложнения и при необходимости дать рекомендации по их устранению.
- Аккуратно обращаться с тканями, которые затрагиваются в ходе вмешательства.
- Послойно ушить рану. Расстояние между швами не должно превышать 1 см.
- Назначить антибиотики для предупреждения воспалительных реакций.
- Своевременно установить дренажи.
Пациенту, в свою очередь, необходимо:
- До проведения хирургической подтяжки живота снизить массу тела, а также по возможности исключить иные факторы риска (нормализовать давление, пролечить хронические инфекции и т.п.)
- Носить компрессионное белье по заданному врачом графику, если это нужно для быстрого заживления раны и восстановления трудоспособности.
- В течение 1-2 месяцев избегать физической активности, не поднимать тяжести.
- Своевременно посещать хирурга и сообщать ему о возникшем дискомфорте или иных нетипичных ощущениях.
Врачи утверждают, что серома — это не болезнь и не осложнение, а лишь особенности работы лимфатической системы у конкретного пациента. Однако, помните: игнорирование симптомов и несвоевременное лечение данного состояния может привести к неприятным последствиям вплоть до абсцедирования с необходимостью повторного хирургического вмешательства.
Источник
2092 просмотра
27 октября 2018
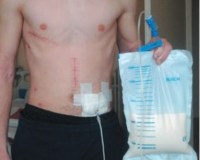
Здравствуйте, у меня такая проблема: у врачей есть подозрение на лимфому и поэтому мне вырезали лимфоузел в паху (на исследование). На месте разреза положили дренирующий жгутик для отхода лимфы. На вторые сутки появилась температу, которая повышалась к ночи до 38, а к утру спадала, для профилактики мне прописали пить амоксиклав. В течении 3х дней при замене повязки падьцами пальпировали место, где скапливалась лимфа (выдавливали её), потом на 4-й день вытащили жгутик, но также продолжали пальпировать и выдавливать скопившуюся лимфу (приоткрывали шов с помощью зонда). Через неделю после операции меня выписали домой и сказали, что эти процедуры я должен продолжать у себя в городе. Когда после выписки я ехал домой (4 часа на машине в сидячем положении) у меня поднялась температура до 38,5, приехав домой я увидел, что отек очень сильно увеличился (скопилось много лимфы) видимо из-за долгого положения сидя. На следующее утро я обратился местный медцентр к хирургу для удаления скопившецся лимфы и перевязки. На что он мне ответил, что зондом приотроет шов, но выдавливать лимфу из мягких тканей он не будет, так как эта мягкая ткань как губка и она опять пропитается лимфой. Наложил туную повазку и прописал антибиотики в уколах (цефтриаксон). Чтобы он помогал рассасывать лимфу в мягких тканях. По приезду домой после медуентра через 3 часа (в 13-00) поднялась температура до 38 и отек гораздо увеличился и стал очень плотным. Подскажите пожалуйста, нужно ли выдавливать скопившуюся в мягких тканях лимфу как делал хирург после операции или нет? Заранее спасибо

Хирург
Если у вас отек и внутри жидкость,его надо убрать и не важно,это лимфа,кровь или гной.Ваш местный хирург правильную тактику подсказал,на счет тугой повязки,но если от оттока лимфы зависит ваша температура,его надо убрать.Конечно я не очень согласен,что из за задержки лимфы температура поднимаеться,хотелось бы узнать ответ биопсии.

Педиатр
Здравствуйте выполняйте рекомендации хирурга
Обязательно нужно знать результат биопсии

Гематолог, Терапевт
Здравствуйте , по-хорошему вам нужно находиться сейчас в хирургическом стационаре, сдать анализ крови общий, следить за лихорадкой, получать антибиотик в вену, манипуляции подобного рода проводить в чистой перевязочной хирургом
Артем, 27 октября 2018
Клиент
Анастасия, спасибо за ответ, я находился в стционаре, меня выписали, антибиотики я колю, вопрос в том, что нужно ли выдавливать лимфу скапливающуюся в мягких тканях после удаления лимфоузла. Делать буду не сам, а хирург в медцентре

Невролог, Терапевт
Добрый вечер. Плотного отека быть не должно, его нужно устранять. Если сомневаетесь- вызовите скорую для осмотра мед.работником. Может, там уже госпитализация показана.

Педиатр, Терапевт, Массажист
Травмировать мягкие ткани выдавливанием нельзя.там не факт, что застой лимфы. Там , возможно, отек. Обратитесь в хирургический стационар нужно сдать кровь как минимум. При отсутствии воспаления в месте операции лимфа должна начать рассасываться. А воспалительный процесс требует антибиотика и наблюдения.
Артем, 27 октября 2018
Клиент
Наталья, спасибо за ответ, когда я находился на стационаре хирург пыльцами продавливал место большого жесткого отека и из приоткрытого шва выходила чистая прозрачная лимфа, после этого ткани становились мягкими и надутость уходила, после выписки хирург медцентра делать такую процедуру не хочет в этом и вопрос надо или нет

Педиатр, Терапевт, Массажист
Артем. Если есть плотный отек- нужно ставить обратно дренаж для пассивного оттока. Потом, когда воспаление уйдет- в дренажа не будет необходимости- лимфа начнёт рассасываться. Вот, пока шов не зарос, возможно стоит вернуть дренаж. Обязательно посмотреть при этом кровь. А давить без дренажа- дело гиблое. Покажитесь лучше с выписками в дежурный стационар другому хирургу. Антибиотики назначены правильно.
Артем, 27 октября 2018
Клиент
Наталья, спасибо большое, анализ крови делали (все в норме). Подскажите сколько можно ходить с дренажом

Педиатр, Терапевт, Массажист
Об.активно смотреть- когда в нем не будет потребности, вообще- то. Спадает отек. Останется только ” дырка “от дренажа,остальные ткани вокруг заживут, или ” успокоятся”.
Артем, 27 октября 2018
Клиент
Наталья, а инфицироваться рана не модет из-за долгого нахождения дренажа?

Педиатр, Терапевт, Массажист
Вот поэтому хирурги и говорят, что нужно в стационар. Может. Поэтому и назначен антибиотик. Чтобы этого не произошло, или , чтобы, если произошло, не было последствий. И кровь тоже за этим- исключить инфицирование. Если она нормальная, но температура держится- мониторить кровь через день.
Артем, 27 октября 2018
Клиент
Наталья, спасибо вам большое

Терапевт
Здравствуйте! Выдавливание лимфы возможно в первые дни после операции, потом уже идёт процесс заживления и при надавливании можно травмировать ткани и способствовать инфицированию и повышению температуры. Сейчас нужно принимать антибиотики, венотоники( детралекс), препарат для снятия отека( лоратадин), перевязки с дренажом пока есть отек и отбеляемое из раны, потом тампонада и тугие повязки. Ну и нужен результат биопсии
Артем, 27 октября 2018
Клиент
Оксана, большое спасибо, а что означает перевязки с дренажом? Дренажный жгутик мне вытащили на 4 день после операции

Терапевт
Ну если удалили, значит выделений стало меньше. Теперь тампонирование и тугая повязка. Если кровь без признаков воспаления, значит уплотнение за счёт лимфостаза и пропитывания мягких тканей лимфой. На фоне приёма лекарств все должно рассосаться.
Артем, 27 октября 2018
Клиент
Оксана, огромное вам спасибо!!! Подскажите еще пожалуйста сегодня другой врач хирург предложил поставить опять обратно дренаж, нужно ли это делать? Так как когда я сажусь на стул, то от сдавливания происходит течь сукровицы через шов

Терапевт
Если хирург посоветовал и вы отмечает отделение сукровицы нужно соглашаться, для лучшего очищения и заживления раны.
Артем, 27 октября 2018
Клиент

Терапевт

Терапевт
Артем, 27 октября 2018
Клиент

Гинеколог, Акушер
Все правильно! Если не прекращать и продолжать выдавливать продуцирующуюся лимфу , то по принципу обратной связи она будет все больше и больше продуцироваться. Лимфоррея может только усугубиться. Поэтому , на 3-4 день или пятый мы действительно удаляем дренаж, опорожнение прекращаем. Лимфатическое отделяемое может уменьшить введение альбумина в кровь , но это процедура в условиях стационара. Обратите внимание на питание. Должно преобладать белковое питание. Перевязки продолжать с вашим хирургом , для профилактики инфицирования раны и коррекции ее заживления.
Артем, 28 октября 2018
Клиент
Эльвира, большое спасибо, а при перевязках нужно зондом приоткрывать шов для выхода лимфы?

Гинеколог, Акушер
Нет , не нужно , надо сейчас добиться , чтобы лимфоррея уменьшалась. Так можно бесконечно ее стимулировать. Это неправильно .
Артем, 28 октября 2018
Клиент
Эльвира, просто вся проблема в том, что рядом со швом очень сильно отекают ткани, они становятся очень твердыми, а если например садится на стул, то при сдавливании начинает через шов вытекать жидкость розового цвета

Гинеколог, Акушер
Лимфоррея может быть длительной до 1 – 2 и более месяцев. Сделайте фото раны!
Артем, 28 октября 2018
Клиент
Эльвира, просто вся проблема в том, что рядом со швом очень сильно отекают ткани, они становятся очень твердыми, а если например садится на стул, то при сдавливании начинает через шов вытекать жидкость розового цвета. Фото смогу сделать завтра утром на перевязке

Гинеколог, Акушер
Помимо антибитиков какие мазевые апликации на рану выполняются ? Так воспалительный инфильтрат наверное и лимфоррея. Пока да течет видимо и “здорово” течет … Каков результат гистологии ? Далее что планируется?

Гинеколог, Акушер
Для снятия отека окружающих тканей , какие лечебные перевязки идут ?
Артем, 28 октября 2018
Клиент
Эльвира, колю только антибиотик, мази не делают, результатов гистологии пока нет
Артем, 28 октября 2018
Клиент
Эльвира, хирург который делает перевязку приоткрывает зондом шов для выхода лимфы и предлагает опять поставить дренаж

Гинеколог, Акушер
Совершите визит к доктору , который выполнял удаление лимфоузла. Пусть осмотрит состояние раны , оценит количество лимфорреи , укажет на способы лечения воспалительного инфильтрата (твердые окружающие ткани возле раны) . Я не вижу вашу рану. Поэтому отправляю к хирургу за вопросом . Дальнейшее ведение данной ситуации. Возможно по рекомендует апликации с раствором димексида для рассасывания или апликации с мазью Вишневского на его усмотрение .
Артем, 28 октября 2018
Клиент
Эльвира, я звонил врачу, который удалял лимфоузел и он говорит, что нужно по максимуму выдавливать лимфу из мягких тканей

Гинеколог, Акушер
Иногда такая тактика , тоже приемлема дня на два поставить , а потом опять удалить. А что вам остается делать? Либо как я сказала сходите к оперирующему хирургу. Получите его рекомендацию тоже.

Гинеколог, Акушер
Стало быть и он за то , чтобы поставить дренаж … Поставьте дня на два , но не больше . А может ин один день. Как вариант.
Артем, 28 октября 2018
Клиент
Эльвира, он говорит не про дренаж, а про то, что нужно приоткрывать шов зондом и пальцами давить на кожу, там где скопилась лимфа

Гинеколог, Акушер
Иногда пациентам проводишь инфузию с альбумином ( белок ) и лимфоррея в разы прекращается. Обговорите этот момент. Может в условиях дневного стационара вам прокапают 100 мл альбумина, ежедневно , три дня. Очень эффективно.
Артем, 28 октября 2018
Клиент
Эльвира, спасибо, узнаю, а то что он предлагает сейчас делать стоит?