Лимфа и кровь детей
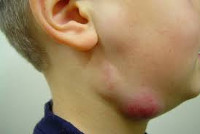
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов – тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей – скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов – туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору – одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто – подчелюстные и шейные с одной или обеих сторон, реже – околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник
Заболевания лимфатической системы у детей: причины, симптомы, лечение
К врачам на прием родители часто приводят детей с “распухшими желёзками”. Иногда вмешательство действительно необходимо, но обычно никакого лечения не требуется. У мам и пап это вызывает сильное недоумение: ведь они слышали, какие опасные болезни могут скрываться за таким симптомом. Что же в действительности представляют собой “желёзки”?
ЕЩЕ ОДНА СОСУДИСТАЯ СИСТЕМА
На самом деле это никакие не железы, а лимфатические узлы – очень важный орган лимфатической системы, без которой не смогло бы работать кровообращение.
Система кровообращения – это сердце, артерии, капилляры, вены. Из крови питательные вещества в растворенном виде переходят в ткани. Тканевая жидкость заполняет межклеточные щели и поступает в специальную систему мельчайших лимфатических капилляров, пронизывающих все ткани и сливающихся в более крупные лимфатические сосуды. Через грудной лимфатический проток лимфа вливается в систему кровообращения. Нигде больше лимфатические сосуды с системой кровообращения не соединяются. Наглядно это видно на мелких ссадинах, когда выступает не кровь, а прозрачная лимфа. Она же заполняет водяные мозоли при потертости.
При закупорке крупного сосуда отток лимфы нарушается, жидкость переполняет ткань, появляется отек. Чаще всего причиной отека бывает сердечная недостаточность и воспаление ткани, когда происходит избыточное поступление жидкости.
В развитии отеков важную роль играют процессы, происходящие в тех самых “желёзках” – лимфатических узлах.
О ЛИМФАТИЧЕСКИХ УЗЛАХ
Через каждые 3-5 см крупные лимфатические сосуды образуют утолщения – лимфоузлы, где происходит размножение лимфоцитов – клеток, вырабатывающих антитела и фильтрующих все чужеродные вещества.
Размножение лимфоцитов и других клеток приводит к увеличению размеров лимфоузла и сопровождается его болезненностью. Поступление лимфы из пораженного органа временно блокируется.
Организму удается не только быстро принять меры защиты, но и ограничить распространение инфекции. Если бы не лимфоузел, попадание инфекции прямым ходом из ткани в кровь было бы обеспечено.
У здорового ребенка лимфатические узлы небольшие, мягкие, их не видно, однако можно прощупать. Наиболее крупные расположены подкожно под нижней челюстью и в верхней части шеи, в подмышечных ямках, на внутренней стороне локтя и в паховых складках. Узлы принимают лимфу из разных “горячих зон”. Нижнечелюстные – из зева и глотки, где часто возникает воспалительный процесс. Подмышечные лимфоузлы принимают лимфу от рук, защищая организм от инфекции при царапинах и порезах. Паховые узлы охраняют ноги.
Лимфоузлы “обслуживают” все внутренние органы. Легкие охраняет одна группа узлов, брюшную полость – другая. Нет их лишь в черепной коробке – ткани нашего мозга не имеют лимфатических путей, их заменяет спинномозговая жидкость, выполняющая роль лимфы.
Так что лимфатическая система защищает наш организм от инфекций, а также служит для оттока тканевой жидкости.
ОСТРЫЙ ЛИМФАДЕНИТ
Лимфаденит – бактериальное воспаление лимфоузла – редко является самостоятельным заболеванием. Чаще всего оно развивается в ответ на проникновение в организм инфекции. Повторим, что не всякое увеличение лимфатических узлов говорит о лимфадените. Например, у ребенка с респираторно-вирусной инфекцией на шее часто “набухают” лимфоузлы.
При лимфадените увеличение узла сопровождается отечностью, болезненностью, покраснением кожи над ним. В большинстве случаев дело не доходит до нагноения, и по окончании процесса узлы уменьшаются. Подчелюстные и шейные узлы реагируют не только на ангину, но и на дифтерию, скарлатину, воспалительные заболевания десен, челюсти.
ТРЕВОЖНЫЙ СИМПТОМ
Лимфаденит развивается быстро и проходит в течение нескольких дней. Но есть и такие инфекции, при которых увеличение узлов длится несколько недель.
Болезнь кошачьей царапины
Ее возбудитель, бактерия из рода Бартонелл, обычно поражает молодых кошек. Заражение происходит через царапину, в течение 3-6 недель инфекция распространяется на лимфатические узлы, чаще всего локтевые и подмышечные. Поставить диагноз несложно, если к моменту увеличения лимфоузла нагноившаяся царапина не успеет зажить и ее удастся найти. Осложнения бывают редко, но больное место долго беспокоит ребенка, а при нагноении приходится проводить пункцию.
Туберкулез
Вызывает хроническое поражение лимфоузлов, чаще всего внутригрудных (“бронхаденит”), заметных только на рентгенограмме. Раньше нередко встречалось устойчивое поражение шейных лимфоузлов (при попадании туберкулезной палочки на миндалины).
У детей с хронической туберкулезной инфекцией все узлы немного увеличиваются в размерах и становятся плотными, как камешки. Ребенка с такими узлами могут направить к фтизиатру – ничего страшного в этом нет, хроническую инфекцию исключить никогда не вредно.
Другие болезни
Увеличение паховых лимфоузлов сопровождается такими инфекциями, как сифилитическая и венерическая гранулема.
Лимфаденит может быть проявлением бубонной чумы. Слава Богу, мы практически с ней не сталкиваемся. Чаще наблюдается туляремия – очень заразное заболевание, при котором воспаляется небольшой лимфоузел, расположенный перед ушной раковиной.
В тропических странах можно заразиться филяриатозом – паразитарным заболеванием, передаваемым комарами. В некоторых случаях наблюдается слоновость – отек (чаще ног), связанный с закупоркой лимфатических путей поселившимся там взрослым червем.
Беспричинное увеличение всех групп лимфоузлов характерно для детей, инфицированных вирусом иммунодефицита человека (ВИЧ).
О ЛИМФОМАХ
К сожалению, нельзя не написать о тяжелых, злокачественных болезнях лимфатической системы.
Лимфомами называют такие заболевания, как лимфогранулематоз и лимфосаркома (опухоль лимфатической системы). Причины этих заболеваний, как и большинства других онкологических процессов, полностью не выяснены.
Протекают они с поражением одного или нескольких лимфоузлов. Начальные проявления могут быть разными, но обычно подозрение возникает при увеличении лимфоузлов до размера ореха, плотных на ощупь и обычно безболезненных. Чаще они обнаруживаются на шее, что позволяет начать лечение в ранние сроки. Нередко, однако, поражаются невидимые простым глазом узлы в грудной или брюшной полости.
При подобном увеличении узла необходимо провести его пункцию или биопсию. Сейчас наука располагает широким арсеналом средств для лечения, и названные диагнозы далеко не всегда являются приговором.
ДЕТСКИЙ “ЛИМФАТИЗМ”
У детей, особенно раннего возраста, лимфатические узлы и лимфоидные органы (миндалины, аденоиды) представлены гораздо богаче, чем у взрослых. Это давно обратило на себя внимание врачей. Множество легко прощупываемых лимфоузлов называют “лимфатическим диатезом”.
Сейчас очевидно, что обилие лимфоидных органов у ребенка – норма. Это нужно прежде всего для приобретения “иммунологического опыта” – ведь, рождаясь на свет, ребенок ежедневно встречается с десятками новых для него чужеродных субстанций. Детский организм вынужден реагировать на каждый из них, вырабатывать антитела, “запоминать” все, с чем встретился. Для этого природа и снабдила ребенка мощной лимфатической системой.
Кстати, у детей с некоторыми первичными формами иммунодефицита лимфоузлы и миндалины маленькие, что отражает иммунный дефект.
Дети со множеством лимфоузлов и увеличенными миндалинами бывают склонны к тонзиллитам, катарам дыхательных путей, аллергическим реакциям. Их надо не оберегать, а тренировать, развивать способность адекватно реагировать на стрессы. Хорошая тренировка иммунологической системы – проведение профилактических прививок.
С возрастом размеры миндалин и лимфатических узлов сокращаются. В подростковом возрасте, не без участия половых гормонов, лимфатическая система приобретает черты, характерные для взрослых.
Думаю, что знакомство с особенностями лимфатической системы не вызвало у родителей особых тревог, хотя уверен: многие тут же начнут ощупывать своего ребенка. Это неплохо: знание организма ребенка, как и своего собственного, не менее важно, чем изучение языков, математики или устройства автомобиля. А если возникло беспокойство, то и это пойдет на пользу: либо сомнения будут развеяны, либо будут приняты своевременные меры.
Источник