Лимфа болезни и лечение
Лимфология занимается лечением нарушений оттока тканевой жидкости – лимфостазом (лимфедемой). Застой лимфы приводит к изменениям мягких тканей пораженных конечностей, развитию утолщения кожи и клетчатки, скоплению и истечению лимфы через кожные язвы. Нередко возникают кожные рожистые воспаления и образование грубых разрастаний соединительной ткани – слоновость. При грубой деформации конечности нарушается нормальная функция движения и развиваются заболевания суставов. При развитии застоя лимфатической жидкости может наблюдаться истечение лимфы наружу – лимфоррея. Чаще всего причиной лимфорреи являются хирургические травмы лимфатических путей или онкологические заболевания.
Основные понятия лимфологии
Лимфостаз – временный или хронический застой тканевой жидкости и лимфы в коже и подкожной клетчатке, обусловленный врожденными, воспалительными заболеваниями или травмой лимфатических сосудов, либо избыточной продукцией лимфатической жидкости.
Лимфедема ( хронический лимфостаз) – прогрессирующее заболевание, без лечения которого развиваются множественные осложнения, грубые, деформирующие объемные образования, приводящие не только к инвалидности, но и хроническому стрессу, патологии и изменениям во многих органах и системах организма.
Лимфоцеле – скопление лимфатической жидкости в виде объемных образований, может развиваться при повреждении лимфатических сосудов на фоне нарушенного оттока лимфы, либо при травме лимфатических узлов и сосудов.
Лимфоррея – истечение лимфатической жидкости наружу после повреждения лимфатических узлов и сосудов, встречается после хирургических операций в зоне лимфоидной ткани. Как правило носит временных характер, но может осложняться нагноением и вторичной лимфедемой.
Слоновость (элефантиаз) – крайняя степень развития лимфедемы, сопровождающаяся образованием соединительной ткани в подкожной клетчатке, множеством очагов лимфоцеле и грубой деформации конечности
Застой лимфы, вызванный нарушением ее оттока постепенно прогрессирует. Без адекватного лечения развиваются тяжелые осложнения – приводящие к инвалидности, развитию микробной и грибковой инфекции и трофическим язвам.
Лимфедема – это хронический отек одной или нескольких конечностей, связанный с нарушением оттока тканевой жидкости (лимфы) в кровеносную систему. Лимфедема развивается при блокировании лимфатического оттока. Лимфатическая система представляет собой сеть специализированных сосудов (лимфатические сосуды) организма, цель которых собрать излишки тканевой (лимфатической) жидкости с белками, липидами и продуктами жизнедеятельности тканей. Эта жидкость затем собирается в лимфатических узлах, которые фильтруют продукты жизнедеятельности и инфекцию с помощью специальных клеток лимфоцитов. Отфильтрованная лимфа в конечном итоге отводится в общий кровоток. Если лимфатические сосуды или лимфоузлы блокируются , то развивается застой лимфатической жидкости – лимфостаз, который проявляется стойким отеком.
Лимфостаз чаще всего поражает одну руку или ногу, но в редких случаях страдают обе конечности. Первичная (врожденная) лимфедема – редкое наследственное заболевание. Она является следствием анатомических аномалий лимфатических сосудов или лимфоузлов.
Вторичная лимфедема развивается после блокирования нормальных лимфатических сосудов или узлов вследствие заболевания. Самой частой причиной вторичного лимфостаза являются онкологические заболевания и инфекция. Чаще всего лимфедема развивается после хирургического удаления лимфоузлов или их облучения.
Подробнее о лимфатических заболеваниях
Источник
Воспалительные заболевания лимфатической системы
Лимфадениты – вторичные болезни, развивающиеся как осложнения различных гнойно-воспалительных процессов и специфических инфекций. Различают острый и хронический, специфический и неспецифический.
Первичными очагами могут быть гнойники любой локализации и этиологии. Микрофлора в лимфоузлы, которые являются фильтрами, поступает лимфогенным, гематогенным и контактным путем. Воспаление развивается по общему типу. По характеру экссудата различают серозный, геморрагический, фибринозный, гнойный лимфаденит. Прогрессирование гнойного воспаления может привести к деструктивным изменениям с развитием абсцесса, флегмоны (аденофлегмоны), ихорозному распаду.
При остром процессе отмечается боль в зоне регионарных узлов, они увеличены, плотные, болезненные при, пальпации, подвижные, кожа над ними не изменена. При переходе в гнойный процесс боли становятся резкими, появляется отек, кожа над лимфоузлами гиперемирована, пальпация вызывает резкую болезненность, ранее четко пальпировавшиеся узлы сливаются между собой, образуя пакеты, становятся резко болезненными при пальпации, неподвижными. При формировании аденофлегмоны на фоне обширного инфильтрата и гиперемии появляются очаги размягчения. Общее состояние изменяется в зависимости от вида заболевания лимфатической системы.
Хронический неспецифический лимфаденит формируется в основном в результате хронического процесса, когда в лимфоузлы поступает слабовирулентная микрофлора, например при тонзиллитах, кариесах, отитах, грибковых поражениях ног и, др. Процесс носит характер пролиферативного. Узлы плотные, безболезненные или слабоболезненные, подвижные. Они долго остаются увеличенными, но по мере разрастания соединительной ткани уменьшаются в размерах. В некоторых случаях пролиферация лимфоузлов может привести к развитию лимфостаза, отекам или слоновости. По типу хронических протекают и специфический лимфаденит: туберкулезный, сифилитический, актиномикозный и др. Все формы хронического заболевания лимфатической системы должны быть дифференцированы с лимфогранулематозом и метастазами опухолей по клинической картине и методом биопсии.
Лимфангииты – воспалительные заболевания лимфатической системы, осложняющее течение различных гнойно-воспалительных болезней. Различают серозный и гнойный, острый и хронический, сетчатый (капиллярный) и трункулярный (стволовой) лимфангиит. Формирование болезни указывает на утяжеление основного патологического процесса.
При сетчатом лимфангиите наблюдается отек и выраженная гиперемия кожи, напоминающая гиперемию при рожистом воспалении, но без четкой границы, иногда можно выявить сетчатый рисунок с более интенсивной или, наоборот, бледной окраской. При стволовом лимфангиите отмечаются отек и гиперемия в виде полос, идущих от очага воспаления к регионарным узлам. Практически во всех случаях заболевания лимфатической системы сочетается с развитием лимфаденита. Причем при лимфангиите глубоких сосудов отек не выражен, но по ходу сосудов отмечается боль и резкая болезненность при пальпации, с ранним развитием лимфаденита. Лимфангииты довольно часто сопровождаются развитием тромбофлебитов.
Опухолевые заболевания лимфатической системы
Доброкачественные опухоли – лимфангиомы – встречаются крайне редко, являются промежуточным состоянием между опухолью и пороком развития, с преимущественной локализаций в коже и подкожной клетчатке, чаще в зоне локализации лимфоузлов, в виде пузырьковой (тонкостенные пузырьки до 0,5-2,0 см, заполненные лимфой) и кавернозной (мягкие на ощупь опухолевидные подкожные образования, часто с образованием пузырьков на коже и резкой деформацией пораженных участков), кистозной (мягкое, полусферическое, безболезненное образование, не спаянное с кожей, кожа может быть не изменена или иметь синюшный вид) форм. Никогда не малигнизируется. Злокачественные опухоли может быть двух видов: первичное с поражением вначале одного лимфоузла с последующим вовлечением в процесс других узлов (отмечается только при лимфоме и лимфогранулематозе); вторичное вследствие метастазирования из первичной опухоли или при гемобластозах. Отличительной особенностью является развитие онкосиндрома. Во всех случаях диагноз должен быть подтвержден биопсией.
Источник
Поражения лимфатических узлов: виды и причины заболеваний

Увеличение лимфоузлов может быть спровоцировано разнообразными факторами: от аденовируса, стафилококка и туберкулезной палочки до онкологических новообразований.
У лимфатической системы и лимфатических узлов есть свои заболевания – так называемые первичные поражения лимфатических узлов. Но гораздо чаще врачи имеют дело со вторичным поражением лимфатических узлов – их реакцией на заболевание какого-либо органа.
Еще в далекие времена обращали на себя внимание сильно выпирающие
в определенных местах тела узлы. Древние врачеватели считали, что по таким
узлам выделяется наружу тканевая жидкость, превращающаяся
при болезни во «внутреннюю гниль».
Лимфаденит
Если лимфатические узлы увеличены в одной области, причину заболевания часто найти несложно. Например, нагноился палец на руке, и через некоторое время в подмышечной области с этой же стороны человек ощущает болезненность. В данном случае это связано с лимфаденитом (от лат. lympha – влага, aden – железа, itis – воспаление). Микробы из очага воспаления на пальце попали в лимфатические сосуды, затем в регионарные (собирающие лимфу из этой зоны) лимфоузлы. Там они были задержаны.
Небольшое количество микробов, попав в лимфатический узел, быстро погибает. Если же инфекция сильная, лимфатический узел сам воспаляется. Лимфаденит в этом случае является осложнением местного гнойно-воспалительного заболевания. Этот недуг часто возникает при фурункулах, карбункулах, рожистых воспалениях, остеомиелитах, тромбофлебитах, трофических язвах и др.
Гнойно-воспалительные заболевания
Воспаление лимфатического узла указывает на начавшееся распространение инфекции за пределы первичного очага. Если процесс прогрессирует, в него включаются ближайшие лимфоузлы и ткани вокруг них. Такие гнойно-воспалительные заболевания, осложненные лимфаденитами, часто сопровождаются головными болями, слабостью, недомоганием, повышением температуры тела. В этом случае следует обратиться к врачу.
При ангинах, обострениях хронических тонзиллитов, стоматологических воспалительных процессах в ротовой полости часто увеличиваются подчелюстные лимфатические узлы. Такие лимфадениты, сопровождающие очевидные острые заболевания, вызванные стафилококками, стрептококками и пр., проходят с излечением основного заболевания. Иногда, если лимфатические узлы остаются увеличенными, пациенту назначают УВЧ (эти процедуры оказывают антимикробное действие и ускоряют рассасывание отека).
Специфический лимфаденит
Если же очевидной причины для увеличения лимфатических узлов нет, можно предполагать специфический лимфаденит.
Термин «золотуха» давно вышел из употребления, а раньше обозначал туберкулез лимфатических узлов (чаще шейных). Как правило, этим недугом страдали дети. Деревенские дети, растущие на природе, равно как и городские из состоятельных семей, редко болели золотухой. Иначе обстояло дело в среде бедных горожан.
Золотуха относится к специфическим лимфаденитам, вызванным хронической, реже встречающейся и более трудной для лечения инфекцией: туберкулезной, актиномикозной и пр. Характерный признак туберкулезного лимфаденита – несколько увеличенных лимфоузлов разной величины, расположенных в одном месте, иногда спаянных между собой. При туберкулезе, кроме того, наблюдаются сильная слабость и потливость. Чаще поражаются шейные, подчелюстные или подмышечные лимфоузлы.
При неясности диагноза при воспалении делают рентгеновские исследования грудной клетки, УЗИ, эндоскопические исследования (бронхоскопию, например), сдают мокроту, мочу на бациллу Коха (туберкулезную палочку), делают пробу Манту. Особое значение при диагностике имеет «вираж проб», изменение результатов проб Манту с течением времени.
Актиномикоз
Актиномикоз – грибковая инфекция, вызываемая актиномицетами. Их споры распространены в природе и иногда попадают в легкие людям, живущим в сельской местности и занимающимся полевыми работами, животноводством, выращиванием овощей и т. п.
Инфекционный мононуклеоз
Реакцией со стороны лимфоузлов сопровождается и ряд острых инфекционных заболеваний, например, инфекционный мононуклеоз. Течение заболевания длительное, волнообразное. Для него характерны ангина, увеличение лимфатических узлов, типичные изменения в клиническом анализе крови. Точный диагноз ставят с помощью специальных анализов на мононуклеоз. При необходимости их берут в обычной поликлинике.
Миф об Эдипе
Новорожденным Эдип был брошен в лесу жестоким отцом, который к тому же
проколол ступни младенца острым железом. Там его нашел пастух и передал
бездетному коринфскому царю Полибу. Тот назвал мальчика Эдипом
(от греч. Oedipus – опухшая нога). По мнению врачей, отек у Эдипа случился
в том числе и из-за нарушений функции лимфатических сосудов.
Сейчас такое состояние называется слоновостью.
Аденовирус
Если при ОРВИ увеличились затылочные лимфатические узлы и появилось ощущение песка в глазах, слезотечение, светобоязнь, – эти проявления являются косвенными признаками того, что ОРВИ вызвано аденовирусной инфекцией. Это важно. Аденовирус крупный, содержит ДНК. Есть данные, что на такие вирусы (в отличие от мелких) действуют некоторые сульфаниламидные препараты.
Иерсениоз
Увеличиваются лимфатические узлы и при иерсениозе – инфекционном заболевании, вызванном особыми микробами – иерсениями. По статистике, 1 из 25 случаев всех кишечных расстройств – это иерсениоз. Вначале это расстройство похоже на ОРВИ, позже появляются кишечные симптомы. В подавляющем большинстве случаев источник заражения иерсениозом – крысы и мыши, живущие в овощехранилищах. Их фекалии, содержащие бактерии, попадают на овощи и фрукты. Далее они размножаются на плодах, особенно влажных, помятых и гнилых.
Опухоль
Если у человека обнаружен увеличенный лимфатический узел и нет признаков местного воспаления и инфекционного заболевания, то можно предположить наличие у него онкологического процесса. В этом случае следует пройти обследование на наличие опухоли. Когда вторичное поражение лимфоузлов исключается, возможны также первичные – лимфогранулематоз, лимфолейкозы и др. При лимфогранулематозе поражаются не только лимфатические узлы, но и селезенка, печень. Болезнь характеризуется увеличением и этих органов, и лимфатических узлов, повышением температуры тела, потливостью, кожным зудом, изменениями показателей крови.
Млечный путь
Термином «млечные (молочные)» издавна обозначали лимфатические сосуды
из-за их беловатого содержимого. Но природа и происхождение их долгое время
оставались неясными. В 1563 году итальянский анатом Бартоломео Евстахий выделил
на трупе лошади самый крупный лимфатический сосуд – грудной проток. Исследователь
и сам не понял значения своего открытия, назвав обнаруженный сосуд «белой
грудной веной». Лишь после появления микроскопа в 1745 году немецкий анатом
Иоганн Либеркюн нашел истоки лимфатического русла – капилляры – в ворсинках
кишечника. Затем ученые выяснили, что по лимфатической системе могут
распространяться микроорганизмы и опухолевые клетки. А в нормальных
условиях лимфатические капилляры обеспечивают дренаж тканей, накапливают
жидкую часть крови и продукты обмена веществ. Нарушение же транспортировки
лимфы по каким-либо причинам ведет к отеку, в особенности
на конечностях, что было известно давно.
Доверьте здоровье врачу
Лечиться самостоятельно, особенно прогревать область увеличенного лимфоузла, не зная причины его увеличения, нельзя. При туберкулезе и онкологическом процессе это приводит к распространению процесса. По этой же причине нельзя при непонятном увеличении лимфоузлов применять средства народной медицины, в частности, травы, сборы, обладающие лимфогонным (лимфодренажным) действием. Это также может способствовать дальнейшему распространению патологического процесса.
Точный диагноз при поражении лимфатической системы ставит гематолог – специалист по заболеваниям крови. Лечение подобных заболеваний в наше время дает хорошие результаты: десятилетиями пациенты сохраняют работоспособность. Важно вовремя начать его.
Автор: Татьяна Сахарчук, врач-пульмонолог, кандидат медицинских наук
В материале использованы фотографии, принадлежащие shutterstock.com
Источник

Хирург
Стаж 36 лет
Врач-хирург высшей категории, доктор медицинских наук, член International Association of Surgeons, Gastroenterologists and Oncologists
Записаться на прием
Лимфоток имеет для организма не меньшее значение, чем работа кровеносной системы. Поэтому любые нарушения в структуре лифматической системы немедленно дают о себе знать заметными внешними признаками. В их числе – лимфостаз, или лимфодема, связанная с нарушением оттока лимфы от внутренних органов или конечностей. Результат – заметная отечность с потемнением кожи в месте застоя лимфатической жидкости, справиться с которой можно только при обращении к квалифицированному специалисту. Сегодня от лимфостаза страдает около 10 млн. человек, преимущественно женщины, у которых застой лимфы в организме связан с физиологическими и гормональными причинами.
Разновидности лимфостаза
В зависимости от причины развития лимфодемы различают:
- первичную, или врожденную форму;
- вторичную, или приобретенную форму заболевания.
Врожденная патология развивается на фоне нарушений формирования лимфатической системы во время внутриутробного развития. В редких случаях на нарушение лимфотока может влиять наследственный фактор. Случаи первичного лимфостаза составляют около 6% от общего числа пациентов с данным заболеванием.
Приобретенная форма лимфодемы возникает под воздействием неблагоприятных внешних факторов. Первые симптомы часто дают о себе знать в детском и подростковом возрасте, позже усиливаются в период беременности и лактации, что обусловлено гормональной перестройкой организма при половом созревании и вынашивании плода. Возможно резкое прогрессирование лимфостаза после беременности или получения тяжелой травмы.
Причины
В большинстве случаев развитие лимфомы вызвано наличием у пациента следующих заболеваний:
- инфекционные заболевания, вызывающие воспаление кожи и подкожной клетчатки;
- синдром хронической венозной недостаточности при тромбофлебите и варикозе;
- поражение лимфатических узлов и сужение проводящих путей;
- травмы и ожоги, затронувшие подкожный слой клеток;
- онкологические заболевания, которые лечатся лучевой терапией;
- новообразования в мягких тканях;
- проникновение и развитие паразитов в структуре лимфатической системы;
- заболевания сердца и почек, вызвавшие стойкие отеки тканей.

Воздействие одного или нескольких из перечисленных факторов в сочетании с анатомическими особенностями тела пациента приводит к нарушению проводящей и сократительной функции лимфатических сосудов. Они утрачивают способность обеспечивать циркуляцию лимфы по организму, что становится причиной застойных явлений. Особенно опасно такое состояние для нижних конечностей, куда лимфатическая жидкость поступает в больших количествах под воздействием собственной силы тяжести, но не имеет возможности подняться вверх по сокращающимся сосудам.
При длительном застое лимфы из нее выделяются белки, мукополисахариды и другие органические вещества. Они пропитывают стенки сосудов и нарушают их естественную структуру. Внутри проводящих путей быстро разрастается соединительная ткань, сужающая просвет и делающая невозможным передвижение лимфы внутри организма.
Симптомы
Первый признак заболевания – выраженная отечность, которая поднимается от пальцев ног по голеностопному суставу к голени и бедру. По этой причине:
- конечность утрачивает естественную форму и становится похожей на колонну;
- кожа натягивается, доставляя пациенту неприятные болевые ощущения;
- суставы становятся менее подвижными;
- на конечностях исчезает рисунок вен, кожа заметно грубеет и темнеет, а ее структура становится похожей на апельсиновую корку.
Признаки лимфостаза на разных стадиях заболевания
В зависимости от выраженности симптомов различают следующие стадии заболевания:
- на первой стадии отеки возникают только под воздействием внешних неблагоприятных факторов: длительного сидения или стояния, увеличения объемов выпитой воды, жары и т.д. Чаще отечные явления появляются ближе к вечеру;
- о второй стадии лимфодемы говорят, когда отеки возникают чаще, и пациент начинает ощущать сильную боль и тяжесть в ногах. При нажатии на кожу остается заметная вмятина, которая постепенно выравнивается. Масса тела пациента увеличивается за счет отеков, а кожа заметно грубеет, утрачивая природную эластичность;
- на третьей стадии суставы конечности обездвиживаются, она теряет естественную форму, на коже появляются признаки трофических язв, которые могут привести к сепсису и постепенному развитию некроза тканей.
Осложнения
При отсутствии медицинского контроля и лечения лимфодема может стать причиной:
- гиперкератоза;
- кожных свищей;
- флегмоны тканей;
- рожистого воспаления и т.д.
При длительном течении заболевания возможно появление признаков лимфоангиосаркомы.
Диагностика
Поставить точный диагноз сосудистому хирургу позволяет:
- анализ жалоб пациента;
- визуальный осмотр и пальпация конечности или области отека на теле;
- лимфография с применением специального красителя для уточнения проводимости и общего состояния лимфатических сосудов;
- дуплексное сканирование сосудов;
- компьютерная и магнитно-резонансная томография.
Лечение
Консервативное лечение нарушения лимфотока эффективно только на первых стадиях, когда мягкие ткани еще не получили необратимых повреждений. Одновременно с приемом медикаментозных препаратов пациенту рекомендуется:
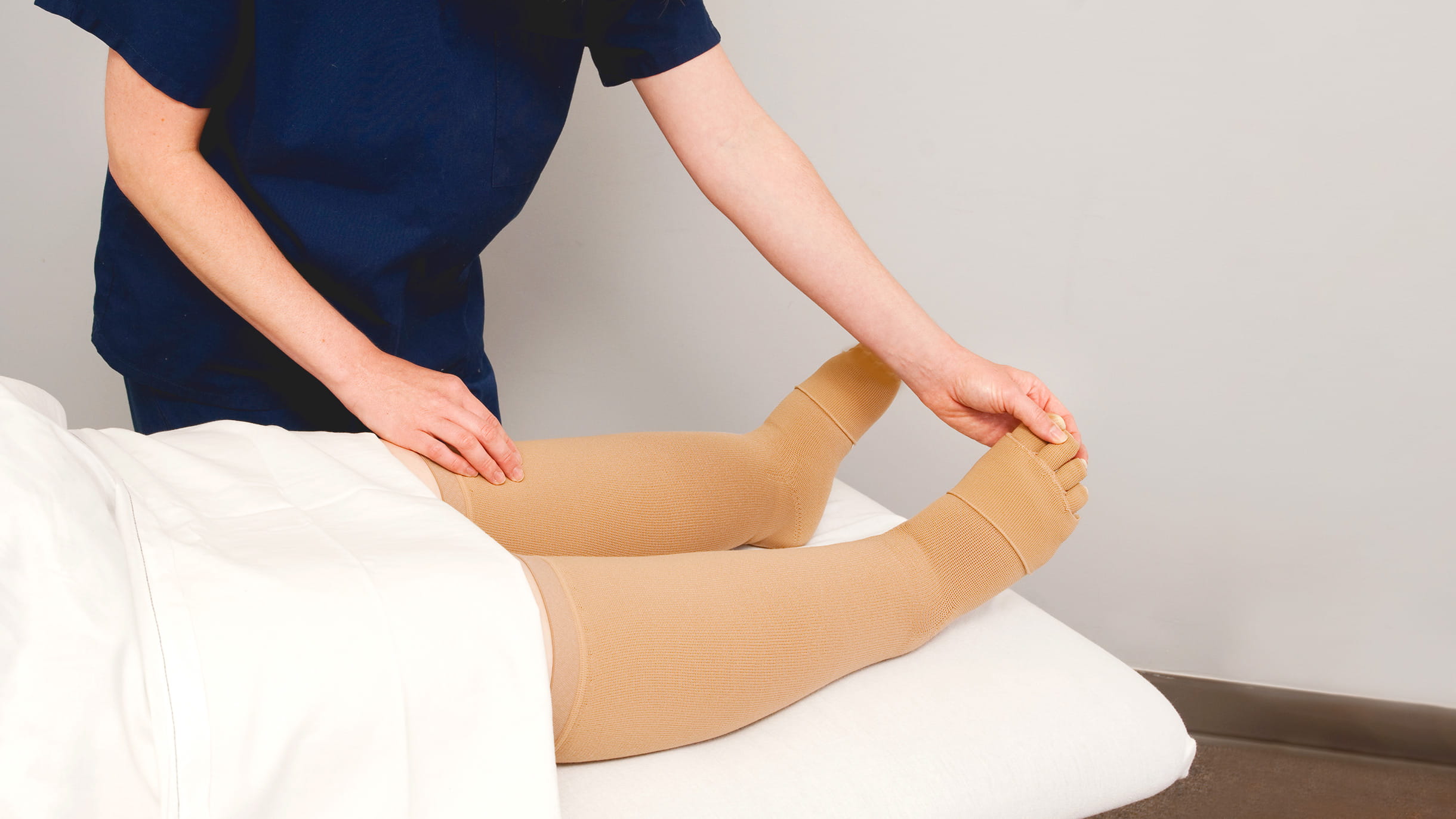
- носить изделия из компрессионного трикотажа;
- заниматься лечебной физкультурой;
- пересмотреть рацион в пользу диетических блюд для снижения веса;
- пройти курс лимфодренажного массажа;
- пропить препараты с мочегонным эффектом, флебопротекторов, составов для улучшения циркуляции жидкостей в организме, и витамина С;
- соблюдать диету при лимфостазе;
- записаться на физиотерапевтические процедуры.
Вопросы-ответы
Как лечить лимфостаз?
Устранение симптомов лимофстаза возможно только при сочетании консервативного лечения и методов физиотерапии. Курс препаратов включает в себя составы симптоматического действия и средства, влияющие на общее состояние организма. Быстрому выздоровлению способствует диета, физическая нагрузка, курс массажа и ношение компрессионных изделий, препятствующих отечным явлениям.
Какой врач лечит лимфостаз?
Диагностика, лечение лимфостаза и наблюдение за пациентами – сфера компетенции флебологов и сосудистых хирургов. Именно эти специалисты ведут первичный прием пациентов и назначают диагностические мероприятия для уточнения выставленного диагноза. Если заболевание спровоцировано более серьезной патологией внутренних органов, к наблюдению за пациентом привлекают профильных специалистов: кардиологов, онкологов, инфекционистов и т.д.
Как определить причину лимфодемы?
Точный ответ на вопрос о причине развития заболевания можно дать только на основании результатов комплексной диагностики. Чаще проблема скрывается в основном заболевании, течение которого нарушило отток лимфы механическим пережиманием сосудов или разрастанием соседних тканей. Реже на патологию влияет гормональный фактор, в 5-6% случаев – наследственность.
Источник