Корковый слой лимфатического узла норма

262 просмотра
24 февраля 2021
Добрый день. Подскажите где искать причину воспаления лимфоузлов и как лечить лимфоаденопатию. Какие анализы ещё необходимо сдать чтобы установить причину увеличения лимфатических узлов на шее????????
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!
Терапевт
Здравствуйте. К Лору обращались ?
Ольга, 24 февраля
Клиент
Сергей, приложила фото осмотра Лора. Без патологии.
Терапевт
Здравствуйте.
Обратитесь к хирургу для решения вопроса о биопсии лимфоузлов, с последующим гистологическим исследованием.
Ольга, 24 февраля
Клиент
Алексей, можно ли пунктировать воспалённые лимфоузлы?
Терапевт
Можно. А в Вашем случае нужно. Но только я рекомендую выполнить эксцизионную биопсию узла, а не пункцию. При этой процедуре, лимфатический узел или их группа удаляется полностью и исследуется в лаборатории. Информативность такого метода 100%. Пункция может ошибаться.
Терапевт
Здравствуйте, в данном случае вам стоит сделать биопсию узлов
Терапевт
Здравствуйте,они у вас болят? беспокоят?
Ольга, 24 февраля
Клиент
Ксения, беспокоит справа. Болит.
Терапевт
Если болит ,значит реактивно на воспаление реагирует, в области шеи очень часто увеличивается, сходите на прием к гематологу.
Невролог, Терапевт
Здравствуйте, сделайте биопсию
Хирург
Здравствуйте Ольга, причин для воспаления лимфоузлов много, 90% это обычные вирусные, микробные инфекции, это фильтры которые пропускают через себя инфекцию. Паниковать не нужно, анализ крови у вас хороший. Шейные подчелюстные затылочные лимфоузлы могут увеличиваться при ринитах, отитах, ларингитах, простуде, кашле, кариесе и т.д. Часто увеличиваясь однажды они могут остаться увеличенными на протяжении долгих лет. Сдайте контроль ОАК, ОАМ, биохимический анализ крови, УЗИ брюшной полости,сходите на прием к терапевту. Греть нельзя.
Терапевт
Здравствуйте!
Стоматолог Вас осматривал на предмет хронических очагов инфекции?
Л/у Вас как то беспокоят? Болезненны?
В ОАК у Вас все с порядке.
Ольга, 24 февраля
Клиент
Анна, добрый день. По стоматологии хронический гингивит, пародонтоз, атрофия кости. На передних нижних зубах уже видна часть корней.
Ольга, 24 февраля
Клиент
Анна, беспокоит больше справа. Лимфоузел горячий и болит.
Терапевт
Вам нужно пролечить стоматологические проблемы. Это реактивный лимфааденит вероятнее всего. По мере лечения у стоматолога лимфоузлы придут в норму. Для пункции или биопсии пока не вижу показаний, для начала санировать хронические очаги инфекции в ротовой полости.
Л/у не греть и не ставить компрессы.
При болях можно Ибупрофен внутрь или Найз.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
анонимно, Женщина, 36 лет
Здравствуйте. У меня 10 месяцев назад увеличились лимфоузелы под челюстью. УЗИ показало d3мм разм: 15х7мм. справа. С утолщенный корковым , сниженным слоем, дифференциация сглажена. Закл.:реактианая гиперплазия л/узлов. Бак.посев показал стафилококк. Кровь в норме только лимфоциты 43,3 из 40 нормы.Лечилась у ЛОР врача.хр.тонзелит (гной в лунках) промывания и пила Клавам. Через 6 дней после лечения опять стало давит ухо и болеть горло и шея. Пошла к другому ЛОР врачу анализ крови норма а СОЭ 17. Слабость, потеря веса, вечером температура до 37,5. Пропила эритромицин, кололи Цеф3 5 дней.промывали миндалины, опять гной. УЗИ л/уз. без изменений (хотя мес. прошёл ). Была у эндокринолога закл: узловой зоб, эутериоз. Невропотолога (отправил ЛОР шею тянули и ухо давило снизу)закл: Органо-резидуальная энцелофапатия,ВСД по гипотонич.типу, полисегментар.остеохондроз, хр.рецидив.течение, нестабильность С4-С5 ПДС? Лимфоденопатия шейных л/узлов справа.Цервикания мышечно-тонич. синдром справа, с явлениями неврита цветочки 5 справа, тонзилогенно обусловленная. Прокололи Метрогил в/в 5 дней. Кровь в норме. Промывание миндалин закончили. вроде л/узлы болеть перестали. Прижгли пожилому во рту около маленького язычка и слева. ЛОР лечение закончил при этом л/узлы увеличены и не болезненны. Кровь сдала СОЭ 18. УЗИ показало увеличение лимфаузлов с обоих сторон самый большой слева 24х8мм. Заключение такое же. ЛОР сказал через 10 дней пройти УЗИ, сдать кровь потом к нему на прием. Ухо давит снизу переодически, тянет шею.темпер. нет. Вес перестала терять.самочувствие хорошее если не считать психологическое состояние. Была у гематолога болезни крови не увидел. Онколог отправила на ЭСГ. Хроническое лимфаденит подмышечных и паховых лимфаузлов доброкач.характера. Лимфаденит подчелюсной обл. с явлением воспаления. Пролечилась цефазалин в/м 10д метрит 5д амоксиклафф 7д сдала анализа норма СОЭ 11. Перед контрольным узи ,которое через месяц после лечения, дней за 6 стало болеть горло появились гнойные пробки. Пошла на УЗИ л/узлы опять немного увеличились по сравнению с Прошлыми показателями.Сделали ЭСГ и ТИБ лимфаузла. Цитология расценивается как лимфаденит. Бруцеллез исключили, туберкулез тоже. Рентген легких норма.Опять пробки в миндалинах. Бак посев выявил стафилококк пневма. Лимфаузлы такие же Югулярные слева23*10 толщина коры 3,4 мм, справа 21*9 т.к. 4мм. подчелюстные слева 10*6 т.к 2,5мм, справа 10*6 т.к. 3мм. По боковой поверхности средне трети шеи лоцируется несколько овальных лимфаузлов с сохраненной дифференцировкой на кору и ворота макс. размер слева 14*6мм т.к. 2,4мм справа 10*3мм. в под и надключичной не визуализ. По задней боковой поверх шеи справа овальный гипоэхогенный аваскулярный узел 9*4мм, слева 8*3,5мм. Они не болезненны только иногда подергивают не сильно. Задне шейные до этого не проверяла. Перед новым годом был сильный ларингит и фарингит(потеря голоса даже была) Делала рентген лёгких норма. ОАК уже в январе гл 111 СОЭ 18 лимфоциты 41 остальные показатели норма. С реактивный белок 1,25 . Крайнее УЗИ ягулярные л/узл. Справа 21х10 кор.слой 4,2; слева 21х9 кор.слой 3,3; подчелюстные 11х6,5 (3,4); 11х7,5(3,4); по передней боковой поверхности 11х5(1,8);13х6(2,6) , по задней бок.поверхности шеи 9х4,5 и 9,5х5. Перед ухом 8х5 , 11х7 ..затылочные только слева 11х5. Ещё паховый лимфоденит восполительного характера до 1 см л/узлы. Ещё в горле собирается слизь прозрачная а в ней маленькие вкрапления 0,3-0,5 мм коричневого цвета. Кашля нет. Чувствую как стекает слизь по горлу , но она белого цвета. Хотела спросит к каким врачам можно обратиться? какие ещё анализы можно сдать? Какие ещё пройти обследования? Что это может быть? Очень боюсь лимфому. Терапевт не знает что это. Говорит будем наблюдать. Уже 10 месяцев наблюдаем. Пожалуйста. Буду очень ждать.
Источник

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Одним из нерешенных вопросов клинической медицины является оценка состояния различных групп лимфатических узлов. Это относится как к лимфатическим узлам, расположенным в брюшной полости и забрюшинном пространстве, так и группам лимфатических узлов, имеющих поверхностное расположение и доступных пальпаторной оценке. Согласно данным Gritcman, при выявлении метастазов в лимфатические узлы шеи показатели чувствительности, специфичности и точности метода пальпации составляют 69, 87 и 80%. При УЗИ эти показатели состаляют 92, 84 и 89% соответственно [1]. Для сравнения – чувствительность КТ в диагностике метастатического поражения шейных лимфатических узлов составляет 75-85%, МРТ – 84-85% [2-4]. Улучшить диагностические возможности эхографии позволило сочетание ее с тонкоигольной биопсией. При этом показатели чувствительности составили 96%, специфичности 94% и точности – 88% [5]. Данная работа посвящена проблеме диагностики доброкачественных аденопатий шеи – зоны цервикальных (глубоких яремных, югулярных) лимфатических узлов.
Лимфатические узлы представляют собой коллекторные органы, которые принимают участие в процессах обеззараживания организма и расположены в местах слияния нескольких лимфатических сосудов. Лимфатические узлы претерпевают структурные изменения на протяжении всей жизни человека. С момента рождения и до 12 лет лимфатические узлы находятся в стадии своего формирования. Затем наступает длительный период функциональной активности, который в старости заканчивается инволюцией лимфатического узла. При активизации лимфатического узла на фоне воспаления либо за счет других процессов происходит перестройка его внутренней структуры, увеличение размеров, при этом лимфатические узлы становятся пальпируемыми. Данное состояние лимфатических узлов клинически трактуется как аденопатия (лимфадениты). Доброкачественные аденопатий могут сопровождаться повышенной выработкой нормальных лимфоцитов, усилением васкуляризации, отеком либо замещением структур лимфатического узла на соединительную или жировую ткань [6].
Для того чтобы правильно определить тактику лечения больных с аденопатиями необходимо знать природу процесса – доброкачественная или злокачественная. При этом необходимо знать варианты эхографического изображения различных доброкачественных изменений лимфатических узлов.
Материалы и методы
Для изучения эхографической картины доброкачественных процессов в лимфатических узлах нами обследовано 326 пациентов с клинически определяемыми аденопатиями (в возрасте от 18 до 36 лет). Из них были выделена группа в 100 человек с доброкачественными изменениями в лимфатических узлах (в группу оценки умышленно не включались доброкачественные аденопатии при туберкулезном поражении и другой специфической инфекции лимфатических узлов).
После пальпаторного выявления измененных лимфатических узлов их дальнейший анализ осуществлялся на основании данных ультразвукового и морфологического (цитологического и гистологического) заключения. Пальпаторную оценку проводил врач-онколог. Морфологическое заключение было получено на основании цитодиагностики после тонкоигольной биопсии (45 случаев). У остальных пациентов подтверждение доброкачественности процесса было клиническим (динамическое наблюдение сроком 1-3 месяца).
Ультразвуковое исследование проводили на различных ультразвуковых аппаратах среднего и высокого класса. Эхографическое заключение давал специально обученный диагност.
За основу УЗ оценки были приняты следующие критерии:
- форма лимфатического узла (овальная, шаровидная, неправильная);
- дифференциация области ворот лимфатического узла (есть/нет изображение);
- состояние коры лимфатического узла (кортикальный слой узкий/широкий гипоэхогенный);
- общая эхогенность лимфатического узла (повышенная, средняя, низкая);
- дифференциация составных частей лимфатического узла (есть/нет);
- соотношение поперечного и переднезаднего диаметров лимфатического узла (более 1, менее 1, равно 1) (J.N. Bruneton 1995) [7].
Из группы лиц с доброкачественной аденопатией визуализировано 217 лимфатических узлов. При этом как правило выявлялось более двух лимфатических узлов на одной из сторон шеи.
Практически во всех случаях дифференцировали лимфатический узел Кютнера (югулодигастральный), расположенный на границе средней и верхней трети шеи. Выявляемые лимфатические узлы имели размеры от 0,5 х 0,2 см до 2,3 х 0,8 см. УЗ-оценку производили после полипозиционного осмотра и нахождения самой длинной горизонтальной оси, что и принимали за максимальный поперечный диаметр. Большая часть лимфатических узлов (187) имели овальную форму с соотношением поперечного/переднезаднего более 1 (рис. 1 – 3). Тенденцию к округлению имели 30 лимфатических узлов, соотношение поперечного/переднезаднего приближалось к 1.
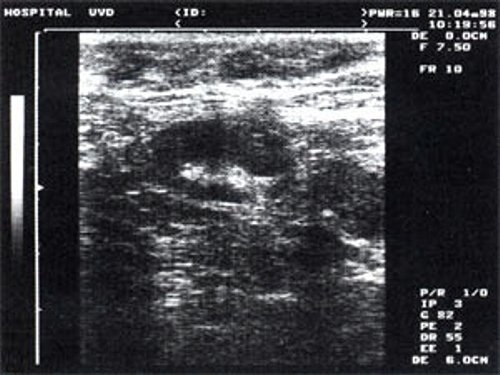
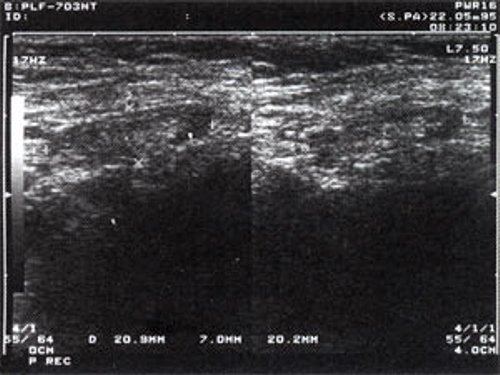
Рис. 1. УЗ-томограмма увеличенного реактивно измененного лимфатического узла: а – на фоне аденовирусной инфекции, б – после проведения противовоспалительного лечения
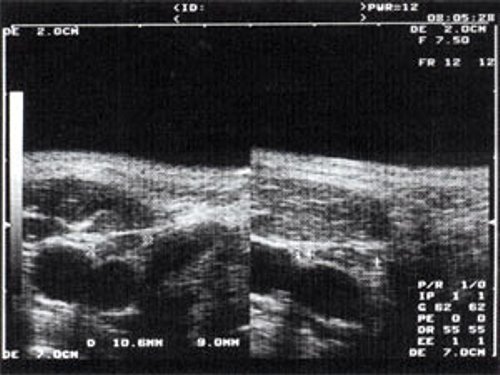
Рис. 2. Эхографическое изображение непальпируемого югулярного лимфатического узла на фоне остаточных явлений после перенесенного фарингита.
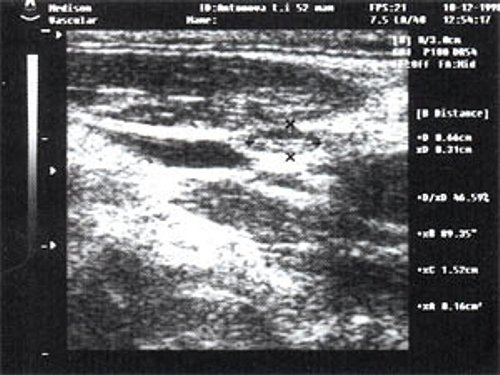
Рис. 3. Эхографическое изображение непальпируемого югулярного лимфатического узла без четкой клинической симптоматики воспалительного процесса в области головы и шеи.
Мы установили, что, как правило, более округлая конфигурация лимфатического узла при его размерах, превышавших 10 мм, сопровождалась небольшими болевыми ощущениями, и более выраженной простудной (воспалительного характера) симптоматикой. Лимфатические узлы менее 10 мм чаще всего плохо пальпировались, либо вообще не выявлялись пальпаторно. Во всех случаях эхографически хорошо дифференцировался гипоэхогенный кортикальный слой и широкое, средней или чуть ниже средней эхогенности изображение области ворот лимфатических узлов. Четкость дифференциации составных частей лимфатического узла была снижена при размерах менее 5 мм. Мы отмечали различную толщину гипоэхогенного изображения области коры лимфатического узла: от очень широкой – при выраженности или прогрессировании воспалительного процесса, до узкой – на фоне положительной динамики.
В группе доброкачественных аденопатий во всех случаях при УЗ-контроле через 1 месяц выявлявшиеся ранее лимфатические узлы не дифференцировались. При этом у 20 человек с выявленной аденопатией не было симптоматики простудных заболеваний, у 70 человек с доброкачественной аденопатией в момент обследования были установлены небольшие простудные явления (35 человек с ощущением першения в горле, 17 с небольшим насморком, у 18 человек остаточные явления перенесенного ранее острого респираторного заболевания). Большинство пациентов не проводили никакого специального противовоспалительного лечения, в то же время 16 человек принимали различные антибиотики широкого спектра действия. Независимо от проведения либо отсутствия, какой либо терапии лимфатические узлы переставали дифференцироваться при УЗИ в течение 5-7 дней с момента начала наблюдения. При этом нами отмечено, что на фоне медикаментозной терапии лимфатические узлы становились невидимыми при эхографии раньше (на 3-5 день с момента начала лечения).
Особую группу доброкачественных аденопатий составили 10 пациентов с воспалением легких, протекавшем на фоне ВИЧ инфекции.
Мы выявили совершенно другую УЗ-картину состояния пальпируемых лимфатических узлов при динамической оценке у больных с синдромом иммунодефицита. Оцениваемые лимфатические узлы имели эхографические признаки доброкачественного процесса, в большинстве наблюдений их размеры превышали 2-2,5 см. При этом во всех случаях дифференцировались составные части лимфатического узла. Определялся узкий кортикальный слой и широкая гиперэхогенная сердцевина при сохранении овальной конфигурации и соотношении поперечного/переднезаднего более 1.
При повторных УЗ осмотрах на фоне массированной противовоспатительной терапии было отмечено увеличение числа лимфатических узлов вовлеченных в процесс активизации. При этом заметной перестройки эхоструктуры и уменьшения размеров в наблюдаемых лимфатических узлах отмечено не было (рис 4).
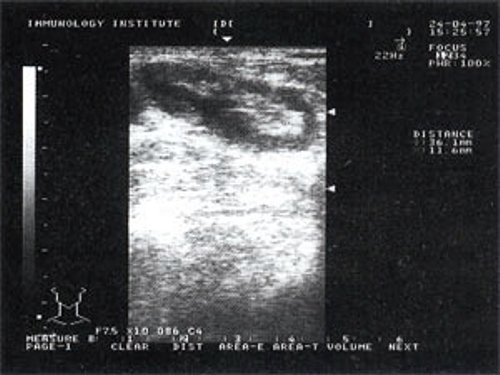
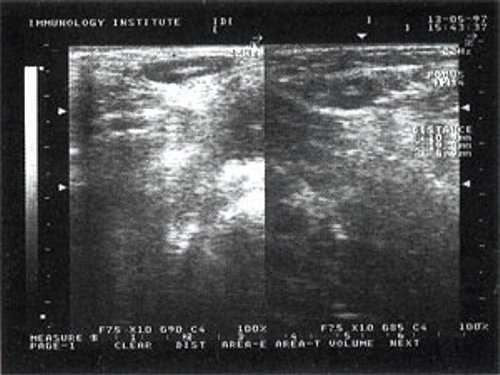
Рис. 4. Варианты изображения увеличенного лимфатического узла с УЗ-признаками доброкачественной аденопатии у больного с синдромом иммунодефицита.
Таким образом, на основании полученных данных можно сделать следующие выводы:
- в ответ на воспалительные (микробной или вирусной этиологии) процессы лимфатические узлы отвечают изменением эхоструктуры в виде улучшения четкости дифференциации лимфатических узлов на фоне окружающих тканей. При этом отмечается увеличение толщины гипоэхогенного изображения коры лимфатического узла. Гиперэхогенное изображение области ворот сужено. Процесс выздоровления (возвращение лимфатического узла в состояние покоя на фоне медикаментозной терапии или за счет собственных защитных сил) характеризуется сначала уменьшением толщины корковой части и общих размеров лимфатического узла, а затем практически полным отсутствием его дифференциации с окружающими тканями;
- у больных с воспалительными процессами на фоне синдрома иммунодефицита не было отмечено УЗ признаков активизации коры, что в контрольной группе проявлялось увеличением толщины области ворот и тенденцией к округлой конфигурации. При динамическом наблюдении УЗ-картина свидетельствовала о вовлечении в процесс все новых лимфатических узлов. “Старые” же лимфатические узлы на фоне проводимой терапии не имели УЗ признаков положительной динамики.
Следовательно, эхография позволяет не только выявлять доброкачественные изменения лимфатических узлов, но и оценивать положительную или отрицательную динамику изменения эхоструктуры лимфатического узла в ответ на медикаментозную терапию или собственную сопротивляемость организма.
Литература
- Greetzman W., Chembirek H., Hajek P. et al. Sonographische hals anatomie und betendung beim lymphkoten staging von Koph-Hals-Malignomen. Stuttgart; N.Y.; S.G. Thieme Verlag. 1987. p.146.
- Feinmesser R., Freedman I.L., Noyek A.M., et al. Metastatic neck disease: a clinical radiographic patologic correlative study. Arch. Otolaryngol.Head Neck Surg. 113:1307-1310, 1987.
- Stem W.B.R, Silver C.E., Zeifen B.A. et al. Computed tomography of the clinically negative neck. Head Neck 12:109-113, 1990.
- Van den Brekel M.W.M., Casteliging I.A., Croll G.A. et al. Magnetic resonance imaging US. Palpation of cervical lymph node metastasis. Arch. Otolaryngol.Head Neck Surg. 117:666-673, 1991
- Takashima Sh., Sone S., Nomura W. et al. Nonpalpable lymphatic nodes of the neck: assessment with US and US-guided fine-needle aspiration biopsy. J. of clinical ultrasound V.25.N6, July/August 1997.
- Заболотская Н.В. Ультразвуковая томография при заболеваниях лимфатической системы/Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. – 1993. – N2. С.133-142.
- Brunetone L., Rubaltelli., Solbiati L. Lunph nodes. In:Ultrasound of superficial structures. Ed by Solbiati L., Rizzetto G. p.279-303.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Источник