Казеозное поражение лимфатических узлов

Статья подготвлена специалистом для ознакомления и не является руководством по лечению и диагностике. Перед применением тех или иных рекомендаций, проконсультируйтесь с врачём, не занимайтесь самолечением.
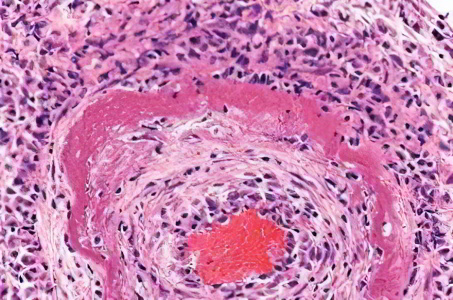
Казеозный некроз является разновидностью коагуляционного некроза. Ткань, пораженная данным видом некроза, преобразуется в мягкую, белую белковую похожую на творог (казеин) массу. Причинами возникновения творожистого некроза может быть туберкулез, сифилис и особый тип грибков.
Часто такая патология наблюдается при глубоком, системном микозе, инфекционном заболевании, вызываемом дрожжевыми грибами, и при поражении опасными диморфными грибами. При казеозном некрозе гистологическая структура полностью разрушается, под микроскопом можно увидеть розовые зоны, лишенные клеток окруженные гранулематозным воспалительным процессом.
Казеозный некроз легкого характеризуется желтовато-коричневым оттенком поверхности. В случае сильных разрушений появляются кистозные пространства. Творожистый некроз развивается в гранулеме в случае изменения реактивности организма, об этом свидетельствуют фиброзные превращения. В некоторых случаях возможно сильное увеличение туберкулезного очага, а впоследствии его склонность к творожистому некрозу и разрушению.
Творожистый некроз легкого развивается после казеозной пневмонии. Подбираясь к какой-либо поверхности и затрагивая орган или ткань, очаг вскрывается, позволяя творожистой массе опорожняться. При этом образуются каверны (обширные дефекты). Быстрое разжижение творожистых масс способствует формированию огромной полости. Клинические симптомы выражаются нарушением функций бронхолегочной системы, дыхательной недостаточностью, серьезными изменениями функциональных систем гомеостаза.
Болезнь прогрессирует очень быстро, возможен летальный исход. Заболевание протекает проявлениями синдрома интоксикации, повышается и держится постоянно температура тела до 39-40 °C. Отмечаются отсутствие аппетита, отказ от пищи, резкое и значительное снижение веса, поносы, слабость.
У больных болевые ощущения локализуются в области груди, появляется одышка, мокрый кашель с обильным выделением мокроты, часто ржавого цвета. При обширном поражении легкого некроз обнаруживается и в висцеральной, и в париетальной плевре. Если болезнь обнаружена слишком рано, есть все шансы на быстрое выздоровление. В более поздние сроки назначается операция.
Казеозный некроз лимфатического узла
Лимфатические узлы относятся к органам защиты, в которых вырабатываются лимфоциты, предотвращающие проникновение в организм вредных микробов. В здоровом состоянии они имеют округлую, бобовидную, реже веретенообразную форму слегка уплощенную. Длина может быть от нескольких миллиметров до 2-3 см. Вблизи крупных кровеносных сосудов, лимфатические узлы составляют «гроздья».
Любой лимфоузел имеет приводящие и отводящие лимфатические сосуды, по которым течет лимфа. Инородные полезные, в том числе и вредные вещества скапливаются обычно в узлах. Это – фильтр организма. Лимфатическая жидкость проходит через лимфоузел, затем попадает в кровь, а оттуда в печень и почки.
Увеличение лимфоузлов – важный симптом, указывающий на какой-либо патологический процесс в организме. При поражении туберкулезом, в стадии, когда он замещается туберкулезной гранулемой, опасным моментом является образование казеозного некроза. В этом случае требуется помощь хирурга, потому, что творожные массы не рассасываются, а наоборот все более уплотняются, за счет отложения в них солей кальция. Также ещё одним неблагоприятным фактом является не уплотнение, а гнойное расплавление казеозно-преобразованного лимфоузла с гноем.
Если он прорывается, то образуется туберкулезный свищ, и закрытый туберкулезный процесс превращается в открытый. Если рассматривать казеозный некроз лимфатического узла под микроскопом, то в корковом слое наблюдается скопление лимфоцитов, плотно прилегающих друг к другу. Их ядра темно-синего цвета, окруженные ободками цитоплазмы.
На некоторых участках узла образуется розовая масса с большим количеством синих глыбок разных форм и размеров. Лимфоузел обычно увеличивается в объеме.
Границы между корковыми и мозговыми слоями стираются, появляются небольшие очажки, состоящие из сухой крошащейся массы серо-белого цвета похожей на сухой творог, вокруг которых формируется соединительная ткань.
Меняющаяся структура казеозного некроза лимфатического узла приводит к хроническому течению. Болезнь становится практически неизлечимой при помощи лекарств, потому как кровеносные сосуды сохраняются только в капсуле узла и поэтому проникновение жидкости исключается.
Новые возможности диагностики в области иммунологии и биохимии позволяют точно определять характер патологических изменений в лимфатическом узле, это и указывает на выбор тактики лечения.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Результатом вторжения в организм бактерий туберкулеза может стать целый комплекс изменений и иммунных реакций, которые протекают в лимфоидной ткани. В конечном счете развивается туберкулез лимфоузлов – тяжелое заболевание, при котором лимфатическая система перестает выполнять свою функцию по защите организма от болезнетворных агентов. Развитие подобного патологического процесса может происходить как самостоятельно, так и вследствие поражения легких туберкулезом. Но, вне зависимости от причины своего развития, данный недуг требует проведения комплексной диагностики и неотложного лечения.
Что такое туберкулез лимфоузлов?
Лимфатическая система является важной частью защиты организма от болезнетворных агентов. Помимо лимфоузлов, в нее входят лимфатические сосуды, селезенка, миндалины, тимус и ряд других, не менее значимых компонентов.
Лимфоузлы отличаются содержанием большого количества лимфоцитов. Они осуществляют очистку лимфы, обнаруживая и уничтожая патогенную микрофлору.

Микобактерии туберкулеза поражают лимфоузлы любой локализации, но чаще всего внутригрудные лимфатические узлы
При попадании в лимфатические узлы туберкулезной инфекции происходит их увеличение в размерах. Это объясняется процессом инфильтрации туберкулезными микобактериями. Иммунная система делает все возможное для избавления от патогенов, результатом чего является образование казеозных масс.
Увеличение лимфоузлов еще не свидетельствует об их воспалении. Подобное может происходить ввиду борьбы организма с возбудителем, для чего узлы начинают усиленно вырабатывать лимфоциты. Образование гранулем происходит лишь в том случае, если внутренних сил организма оказалось недостаточно для того, чтобы справиться с инфекцией.
Туберкулезное поражение лимфоузлов может развиваться по двум сценариям:
- В качестве самостоятельной патологии. Причиной этому является проникновение микобактерий в организм посредством слизистых носоглотки или ротовой полости. Таким образом, болезнь распространяется воздушно-капельным путем. Далее бактерии оседают в шейных лимфоузлах, не поражая при этом внутренние органы. Также может развиваться туберкулез в паховых, подмышечных и подчелюстных лимфоузлах. В ряде случаев инфекция поражает несколько групп узлов одновременно.
- На фоне поражения туберкулезом внутренних органов и систем. При значительном развитии заболевания оно начинает распространяться на расположенные поблизости ткани, и в этом случае может затрагивать лимфоузлы, провоцируя их воспаление.
Возникновение туберкулеза периферических лимфоузлов в качестве отдельного заболевания является крайне редким. Чаще всего недуг является следствием поражения внутренних органов.
Вероятность изолированного развития туберкулеза лимфоузлов брюшной полости возникает при проникновении микобактерий из кишечника. Подобное обычно происходит у людей, иммунная система которых значительно ослаблена. Речь идет о пациентах, страдающих от хронических интоксикаций, ВИЧ-инфицированных, принимающих иммуносупрессивные препараты и т. д. Чаще всего подобное поражение лимфоузлов выявляется уже после смерти пациента.
Причины
Как уже говорилось выше, причиной развития данного заболевания является проникновение в человеческий организм патологического агента. Проникновение бактерии может происходить различными путями и далеко не всегда предполагает инфицирование внутренних органов. Нередко туберкулез лимфоузлов развивается на фоне заболеваний, снижающих иммунитет.
Симптоматика

Основным признаком внутригрудного туберкулеза лимфоузлов является битональный кашель
Данное заболевание способно не проявляться в течение долгих лет. В других случаях возможно изначальное наличие ярких симптомов – все зависит от возраста пациента, характера изначальной патологии и особенностей иммунной системы.
Если лимфоцитам удается сдержать распространение туберкулезной палочки, то воспалительного процесса не наблюдается, а инфицирование предотвращается. Однако через время иммунная система может исчерпать свои ресурсы. Подобное может произойти спустя несколько лет после инфицирования. В таком случае те токсины, которые выделяют туберкулезный патоген, вызывают развитие воспаления.
При этом здоровая лимфатическая ткань замещается гранулемой, а лимфоузел представляет собой капсулу, наполненную патогенной микрофлорой. В связи с этим возможно два варианта дальнейшего развития событий:
- Иммунная система справляется с инфекцией. В этом случае на месте гранулемы образуется соединительная ткань.
- Узел продолжает расти вплоть до внушительных размеров (более 10 см). В результате он неизбежно прорвется, образуя свищ, что способно привести к поражению кожи туберкулезной инфекцией.
В наиболее запущенных случаях возможно слияние пораженных узлов в единую структуру. Это приводит к сильнейшей интоксикации организма, а также вызывает сдавливание и перфорацию расположенных рядом органов.
Лимфоузлы при туберкулезе в самом начале его развития имеют следующие характеристики:
- подвижны;
- имеют высокую плотность;
- отсутствует спаянность с кожей;
- увеличенные размеры;
- при пальпации болезненность отсутствует.
При последующем развитии абсцесса может возникать боль, размягчение структуры узла и посинение кожных покровов вокруг него. Постепенно лимфоузел увеличивается в размерах и начинает давить на расположенные рядом органы. Это приводит к развитию специфических симптомов. К примеру, ввиду сжатия пищевода при поражении лимфоузлов шеи у пациента может возникнуть затрудненность глотания. Если же туберкулез поражает внутригрудные лимфоидные ткани, то больные жалуются на появление надсадного изнуряющего кашля.
Туберкулез лимфоузлов у ВИЧ-инфицированных развивается в 70% случаев.
При туберкулезе внутригрудных лимфатических узлов у пациента проявляются признаки общей интоксикации организма:
- высокая потливость;
- слабость;
- утомляемость;
- снижение веса;
- отсутствие аппетита;
- повышенная температура.
Также первыми признаками туберкулеза лимфоузлов выступают повышенная раздражительность и проблемы со сном.
Если у пациента развивается туберкулез внутригрудных лимфатических узлов, то у него появляется битональный кашель, считающийся основным признаком данного заболевания. Он свидетельствует о постоянном прогрессировании патологии.
На ранних этапах заболевания у взрослых возникает начальный кашель приступообразного характера. Причиной этому является раздражение слизистой бронха. У ребенка быстрый рост лимфоидной ткани может привести к развитию удушья. Распознать развитие недуга у детей можно по следующим признакам:
- ребенок жалуется на нехватку воздуха и пытается глубоко вдохнуть;
- преобладает прерывистое дыхание;
- крылья носа раздуваются;
- в процессе дыхания происходит втягивание межреберных промежутков;
- кожные покровы приобретают синеватый оттенок.
Облегчить симптоматику позволяет изменение положения тела в пространстве. Перевернув ребенка на живот, можно значительно улучшить его состояние.
Возможные осложнения
При отсутствии адекватного лечения туберкулез внутригрудных лимфатических узлов способен перерастать в прикорневой фиброз. Также возможно развитие обширной дремлющей инфекции в лимфоузлах, рецидивирующей при снижении иммунитета. Если заболевание переходит в хроническую форму, то возможно развитие лимфогенного обсеменения легких. Чаще всего страдают верхние доли органа.

Если не лечить патологию, возможно развитие серьезных осложнений, которые угрожают жизни человека
Другими осложнениями недуга являются:
- коллапс легкого;
- обструкция бронхиального просвета;
- прорыв в бронх содержимого лимфоузла;
- пневмония;
- междолевой плеврит;
- эмпиема плевры;
- медиастенит;
- пневмоторакс и т. д.
Диагностика
Поскольку внутренние поражения лимфоидной ткани невозможно заметить на визуальном осмотре, то выявить развитие патологического процесса удается лишь в результате проведения инструментального обследования.
Увеличение шейного или подчелюстного узла не является признаком развития туберкулеза лимфоузлов. Подобное может наблюдаться в рамках защитной реакции организма, который таким образом реагирует на проникновение патогенной микрофлоры при ангине, простудных заболеваниях, кариесе и т. д. При лечении недуга лимфоузел приобретет привычные размеры в течение двух-трех недель.
Диагностика предполагает следующие этапы:
- Общий анализ крови. На данный момент используется лишь в качестве вспомогательной методики, поскольку нередко при развитии туберкулеза лимфоузлов данные показатели остаются без изменений.
- Забор биоматериала и проведение его специфических исследований. Речь идет об анализе содержимого желудка, мокроты и бронхиальной слизи. Процедура позволяет выявить болезнетворные бактерии и безошибочно определить развитие туберкулеза внутригрудных лимфоузлов.
- Туберкулиновые пробы. Используются при подозрении на развитие туберкулеза периферического лимфоузла. Врач обращает внимание на такие признаки заболевания, как болезненность, повышение температуры, покраснение и т. д.
- Компьютерная томография. Позволяет выявить очаг поражения и тщательно его исследовать.
- УЗИ. При помощи данной процедуры определяется стадия некротического процесса и абсцесса.
- Биопсия. Предполагает забор материала непосредственно из пораженного очага. Является наиболее информативным методом диагностики, позволяя специалисту подтвердить наличие патогенных клеток во взятых образцах.
Особенности лечения

Антибиотики помогают справиться с инфекцией туберкулеза на ранней стадии развития заболевания
Туберкулез внутригрудных лимфатических узлов может предполагать две формы развития:
- Инфильтративная. Возникает в большинстве случаев. При условии грамотно проведенной терапии специалистам удается успешно бороться с данным заболеванием. Пораженные лимфоузлы обрастают плотной рубцовой тканью. Заболевание не рецидивирует в дальнейшем.
- Опухолевая. Наблюдается преимущественно у детей на фоне лечения мощной туберкулезной инфекции. В данном случае возможно развитие поражения костей, глаз и кожи. Эта форма заболевания сложнее поддается терапии.
Лечение туберкулеза внутригрудных лимфатических узлов предполагает следующие методики:
- Консервативная терапия. Используются антибиотики, способные активно бороться с туберкулезными микобактериями. Курс лечения составляет до полугода и при необходимости повторяется.
- Операция. Если произошло гнойное перерождение лимфоидной ткани, то пораженный узел подлежит удалению во избежание попадания продуктов распада в системный кровоток.
- Санаторное лечение и витаминотерапия. Используются в качестве реабилитационных методик, проводимых после операции или длительного приема антибиотических средств.
- Питание. Должно содержать большое количество калорий, белков, биологически активных компонентов и «быстрых» углеводов.
- Полноценный отдых.
- Избавление от вредных привычек.
Источник
Туберкулез периферических лимфатических узлов.
Туберкулез периферических лимфатических узлов – это проявление общего заболевания. По своему генезу он в большинстве случаев относится к первичному периоду туберкулеза, т. е. является самостоятельным заболеванием. Однако могут встречаться и вторичные туберкулезные лимфадениты, в частности при обострении процесса в других органах. Вторичный туберкулез периферических лимфатических узлов чаще всего развивается в результате эндогенной реактивации очагов любой локализации при низкой сопротивляемости организма; доказана роль лимфатических узлов как депо микобактерий в организме, источника их диссеминации и развития рецидива. Представление о том, что возможно «мирное» существование микобактерий туберкулеза в организме человека, не выдерживает критики [Чистович А. Н., 1973], Нахождение микобактерий туберкулеза в инкапсулированном очаге творожистого некроза свидетельствует не о том, что они утратили вирулентность, а о доминирующем в данное время состоянии защитных сил организма. Спровоцировать обострение могут переохлаждение, нервный стресс, интеркуррентные заболевания.
В общей структуре внелегочного туберкулеза у впервые выявленных больных эта локализация занимает одно из первых мест. Чаще туберкулезом поражаются шейные лимфатические узлы (75- 80%), реже – подмышечные (15-20%) и паховые (5%). Это объясняется не только тем, что микобактерии туберкулеза попадают в организм через рот и верхние дыхательные пути, для которых шейные лимфатические узлы являются регионарными, но и тем, что эти узлы создают мощный биологический фильтровальный коллектор, предназначенный для того, чтобы задерживать инфекцию и раковые клетки. В область шеи оттекает лимфа не только от органов головы и шеи, но и от верхних конечностей, а через грудной проток – и от органов грудной и брюшной полости, забрюшинного пространства и нижних конечностей. Таким образом, через область шеи полностью или частично проходит лимфа со всех областей тела. Очевидно, в процессе филогенеза создались такие анатомические условия, в которых лимфатические узлы шеи должны были выполнять функцию главного барьера: и первого, и последнего; первого – для органов головы и собственно шеи, последнего – для органов грудной и брюшной полости.
Этиология и патогенез. Возбудителем туберкулеза лимфатических узлов чаще всего является человеческий вид микобактерии туберкулеза, но в тех местах, где неблагополучная эпизоотическая ситуация по туберкулезу, значительное место занимают микобактерии бычьего вида. Заражение туберкулезом лимфатических узлов происходит лимфогематогенным путем.
Патологическая анатомия. Микобактерии туберкулеза, попадая в ткань лимфатического узла, вызывают в ней воспалительный процесс. Последовательное развитие трех компонентов воспаления (альтерация, экссудация и пролиферация) наблюдается и при туберкулезе, но только в первые дни после инфицирования макроорганизма. Затем начинается период борьбы паразита и хозяина. На ранних этапах заболевания изменения в лимфатическом узле неспецифичны и характеризуются диффузной лимфоидной гиперплазией. Вероятнее всего, речь идет лишь об антигенной стимуляции. На последующих этапах происходят лейкоцитарная и фибринозная экссудация, накопление эпителиоидных клеток, появляются гигантские клетки Пирогов а-Лангханса. Эпителиоидные клетки вместе с гигантскими образуют бугорки с полисадообразными структурами из лимфоцитов и очагами некроза в центре.
Казеозному некрозу может подвергнуться часть лимфатического узла или весь узел. В дальнейшем казеозные места кальцинируются либо нагнаиваются и в результате этого образуются свищи. В других случаях обнаруживают большое количество эпителиоидных клеток и клетки Пирогов а-Лангханса со слабой наклонностью к казеозному некрозу. Подобная картина может сохраняться долго, несмотря на большие размеры лимфатического узла. Постепенно туберкулезные бугорки подвергаются фибропластическому превращению и развивается склероз. Последовательность изменений в ткани лимфатического узла при туберкулезе положена в основу морфологической классификации, предложенной А. И. Абрикосовым, по которой выделены диффузная лимфоидная гиперплазия, милиарный туберкулез, казеозный туберкулез, крупноклеточный туберкулезный лимфаденит и индуративный туберкулезный лимфаденит. Согласно клинико-морфологической классификации, различают инфильтративную, казеозную и индуративную формы.
Клиническая картина. Клинические наблюдения показывают, что чаще всего туберкулез периферических лимфатических узлов протекает хронически и начинается с их увеличения в какой-либо одной группе или смежных группах. При таком течении обычно выражены явления специфической интоксикации, выражающиеся в повышении температуры тела, бледности кожных покровов, быстрой утомляемости, потливости, снижении аппетита. Многолетнее течение заболевания и стойкая интоксикация в большинстве случаев приводит к выраженным нарушениям деятельности сердечно-сосудистой и вегетативной нервной системы и белкового обмена. В начале заболевания лимфатические узлы увеличены до 0,5-1,5 см, мягкие, безболезненные при пальпации, не спаянные между собой и с окружающими тканями. Иногда же ткань лимфатического узла подвергается казеозному перерождению и гнойному расправлению, при этом в неспецифический воспалительный процесс вовлекается капсула лимфатического узла и формируется единый конгломерат, спаянный с кожей и окружающими тканями. В таких случаях при пальпации отмечаются болезненность и флюктуация. Кожа над конгломератом увеличенных лимфатических узлов гиперемируется и вскрывается, в результате чего формируется свищ, имеющий бледные отечные края.
По затихании процесса воспалительные изменения исчезают, свищи закрываются и на их месте формируются обезображивающие рубцы. Лимфатические узлы уменьшаются в размерах и вовлекаются в рубцы. Признаки туберкулезной интоксикации постепенно исчезают. Больные чувствуют себя практически здоровыми ДО нового обострения.
Для туберкулеза характерна сезонность обострений (весна и осень). Спровоцировать обострение могут переохлаждение, нервный стресс, интеркуррентные заболевания.
Атипично протекает туберкулез периферических лимфатических узлов у детей, беременных и стариков. Для них характерно острое начало заболевания, ярко выраженные симптомы туберкулезной интоксикации. Температура тела повышается до 38-39 °С, сопровождается слабостью, сильной головной болью. Увеличенные лимфатические узлы подвергаются казеозному перерождению и гнойному расплавлению, спаиваются с окружающими тканями и кожей, резко болезненны при пальпации, при которой определяется флюктуация, а затем открываются свищи. При остром течении туберкулеза период времени от начала заболевания до появления свищей составляет от 1 до 3 мес. Осложнения туберкулеза периферических лимфатических узлов – свищи, кровотечения, амилоидоз внутренних органов.
Диагностика, дифференциальная диагностика. При исследовании крови в период обострения выявляют лейкоцитоз с выраженным нейтрофильным сдвигом влево, моноцитоз, лимфоцитоз. У больных, у которых отмечается значительное распространение процесса, может наблюдаться лимфопения. СОЭ у большей половины больных увеличена, но, за редким исключением, не достигает высоких цифр.
При исследовании сыворотки крови обнаруживают нарушение белкового обмена (снижение уровня альбуминов и повышение глобулинов за счет «2- и у-фракций), увеличение содержания фибриногена и сиаловой кислоты, С-реактивный белок. Эти изменения наиболее выражены при казеозных лимфаденитах. Для установления диагноза проводят иммунологическое исследование, в частности реакцию непрямой гемагглюцинации, серологическое и радионуклидное исследования.
В диагностике туберкулеза широкое применение нашли туберкулиновые пробы. Наиболее распространенным методом туберкулинодиагностики является внутрикожная реакция Манту с 2 ТЕ. В сложных диагностических случаях применяют более чувствительную подкожную пробу Коха. Показатели крови и плазмы определяют до введения туберкулина и через 48 ч после него.
Также проводят системное рентгенологическое исследование (рентгенография мягких тканей в области увеличенных лимфатических узлов, грудной и брюшной полости), при котором выявляют кальцинированные лимфатические узлы. Для туберкулеза характерно обызвествление в центре лимфатического узла и сохранение необызвествленной капсулы. Большое значение в диагностике туберкулеза периферических лимфатических узлов имеют гистологическое, цитологическое и бактериологическое исследования патологического материала, полученного во время пункции лимфатического узла или после его удаления.
Для диагностики туберкулеза периферических лимфатических узлов важен детальный анамнез. Важно уточнить начальную картину заболевания, длительность процесса, наличие рецидивов, туберкулеза другой локализации, контакта больного с источником туберкулезной инфекции. Необходимо обратить внимание на локализацию увеличенных лимфатических узлов, их размеры, консистенцию, спаянность между собой и с окружающей подкожной жировой клетчаткой, распространенность. Для туберкулеза характерны полиморфизм лимфатических узлов по консистенции, образование из них конгломерата. Необходимо учитывать также результаты лабораторного и рентгенологического исследований, туберкулиновых проб. Наиболее точные данные дают биопсия лимфатического узла, гистологическое и бактериологическое исследования.
Туберкулез лимфатических узлов необходимо дифференцировать от их воспалительных заболеваний, гемобластозов и доброкачественных новообразований.
Особенностями неспецифического лимфаденита являются короткий инкубационный период, наличие в анамнезе недавно перенесенного простудного заболевания, ссадин, кариозных зубов, хронического тонзиллита. Неспецифический лимфаденит может быть острым и хроническим. При остром течении лимфатические узлы увеличиваются до 1,5-2 см в диаметре, иногда больше, резко болезненны при пальпации. Если в воспалительный процесс вовлечены несколько близлежащих узлов, то они спаиваются в конгломерат. В течение непродолжительного периода либо воспалительные изменения стихают, либо появляются гиперемия кожи, флюктуация и открывается свищ с гнойным отделяемым. Под действием консервативной терапии (антибиотики, перевязки) свищ быстро опорожняется и закрывается.
Источник