Как удаляют лимфоузлы средостения
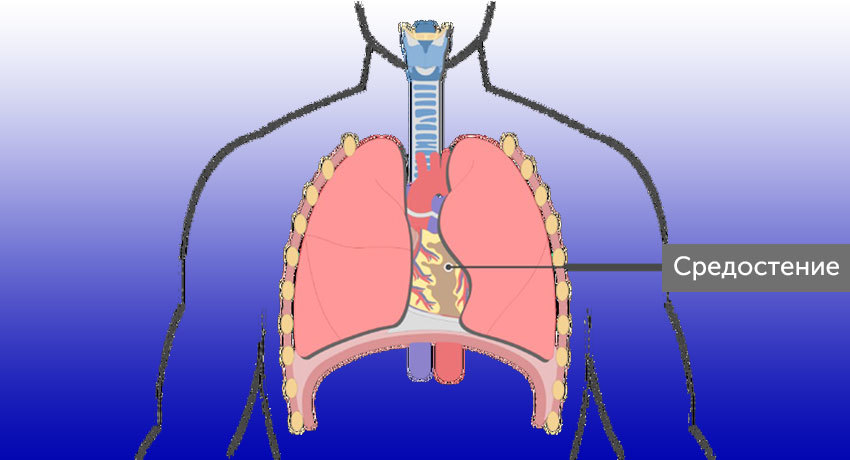
Лимфодиссекция и лимфаденэктомия в современной онкологии считаются взаимозаменяемыми терминами, обозначающими хирургическое удаление лимфатических узлов при злокачественном процессе. В последние годы шире употребляется термин лимфодиссекция, который полнее отражает техническую суть операции — удаление единым блоком группы лимфоузлов с окружающей клетчаткой.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Показания к лимфодиссекции
Лимфодиссекция — стандартная манипуляция при хирургическом лечении рака любой локализации, при некоторых злокачественных процессах брюшной полости и забрюшинного пространства обязательно выполняется вместе с операцией на пораженном первичной опухолью органе, то есть это один из этапов радикального хирургического лечения.
Цель лимфаденэктомии — удаление пораженных злокачественными клетками лимфатических узлов. С одной стороны, это полноценное лечение с ликвидацией метастаза в лимфоузле, с другой — диагностическая процедура, определяющая степень ракового поражения для оптимального планирования дальнейшего лечения.

Лимфаденэктомия с удалением поверхностно располагающихся лимфатических коллекторов, к примеру, в паху, в подмышке или на шее не проходит бесследно, осложняясь застоем лимфы ниже места операции — лимфедемой. Вызванные лимфедемой физические страдания, особенно нарушение движений конечности, не оправданы, если в лимфоузлах не было метастазов и лимфаденэктомия проводилась с профилактической целью.
Во избежание избыточного хирургического лечения в виде лимфаденэктомии при отсутствии метастатического поражения, сегодня выполняется биопсия сторожевого лимфоузла. Если срочное гистологическое исследование во время операции выявляет раковые клетки, то лимфоузлы удаляются. При отсутствии раковых клеток лимфоколлектор не трогают.
От биопсии сторожевого лимфоузла часто отказываются по техническим соображениям: нет специалиста, невозможно провести срочное морфологическое исследование, качество анестезии не позволяет. В клинике Медицина 24/7 всегда есть всё необходимое для высокотехнологичного лечения.
Наши врачи вам помогут
Оставьте свой номер телефона
При каких заболеваниях выполняется лимфаденэктомия
Необходимость иссечения лимфоколлекторов зависит от степени распространения первичной опухоли и её прогностических характеристик, то есть от агрессивности рака.
Манипуляция не нужна при практически не метастазирующих новообразованиях, например, при базальноклеточном раке кожи, и при поверхностных «ранних» раках, в подавляющем большинстве не осложняющихся метастазированием.
При раке молочной железы, плоскоклеточной карциноме кожи, меланоме, новообразованиях головы лимфаденэктомия выполняется только при метастазах, диагностируемых при биопсии сторожевого лимфоузла. Свободные от раковых клеток лимфоколлекторы не трогают, во избежание развития лимфедемы.
При немелкоклеточной карциноме удаление лимфоузлов средостения с обеих сторон входит в стандартный объём радикального лечения. При технической невозможности лимфаденэктомии вследствие прорастания метастазов в органы средостения, случай признается неоперабельным. Поэтому в процессе дооперационной диагностики необходимо точно определиться с возможностью выполнения лимфодиссекции, чтобы не подвергать пациента напрасному вмешательству, когда «разрезали, посмотрели и зашили».
При панкреатической карциноме лимфодиссекция тоже неотъемлемой этап радикальной операции на поджелудочной железе, при сомнениях в возможности удаления метастазов пациенту назначается только консервативное лечение.
При раке желудка лимфодиссекция нескольких групп лимфатических узлов, располагающихся в разных анатомических зонах, считается стандартным вмешательством, выполняемым одновременно с удалением желудка. Рассчитана вероятность наличия метастазов в зависимости от глубины внедрения рака в стенку желудка, то есть от стадии. При поверхностной — «ранней» карциноме только у 3% больных раковые клетки находят в ближайшей к желудку группе лимфоузлов, при 1 стадии — у каждого десятого. При 2 стадии — у каждого третьего больного метастазы поражают лимфатические группы уже нескольких анатомических зон, при 3 стадии — у 90%. Исходя из стадии заболевания выполняется разное вмешательство на желудке — резекция или полное удаление, также различается и объём лимфаденэктомии.
По аналогичным принципам проводится лимфодиссекция и при злокачественных процессах мочеполовой системы.
Виды лимфаденэктомии
Вмешательства на лимфоколлекторах классифицируют по анатомическому принципу — в зависимости от области удаления, например, шейная, подмышечная, пахово-бедренная, подколенная, средостенная (медиастинальная) лимфаденэктомия и так далее.
По объему вмешательства лимфодиссекцию разделяют на региональную, то есть удаление ближайшей группы узлов, селективную — выборочную, расширенную — несколько уровней лимфатических коллекторов.
В зависимости от уровня удаляемой группы лимфатических узлов лимфодиссекции подразделяют на варианты с литерой «D» и цифрами от 1 до 4. Лимфодиссекция D1 — удаление ближайшего к органу лимфоколлектора, D4 — иссечение самой удаленной группы лимфатических узлов. Классификация используется при новообразованиях внутренних органов, для каждого злокачественного заболевания разработана отдельная градация уровней и стандарт лимфодиссекции.
Описание операции
Лимфатические узлы удаляются по определенным онкологическим канонам, гарантирующим максимальную «чистоту» остающихся тканей от раковых клеток:
- убирается не отдельный метастаз, а опухоль вместе с окружающей клетчаткой — одним блоком;
- иссечение проводят с учётом анатомических границ — по зональному принципу, когда нельзя иссечь один метастатический узелок из подмышки и ещё два из подлопаточной зоны, необходимо удалять весь подмышечный коллектор и последовательно иссечь все группы лимфоузлов соседних областей;
- футлярный принцип обязывает не вылущивать метастаз, а удалять его с учетом анатомических взаимоотношений с соседними структурами.
Техника лимфодиссекции при удалении поверхностных лимфоколлекторов включает рассечение кожи, отделение скальпелем от прилежащих мышечных массивов всей жировой клетчатки вместе с лимфоузлами, перевязку и пересечение сосудов, и зашивание операционной раны.
Внутри брюшной, грудной или тазовой полости последовательно, но также единым блоком удаляется пораженный опухолью орган и внутренняя клетчатка с лимфоузлами. Всё удаленное отправляется на гистологическое исследование.
Послеоперационный период и восстановление
Различается послеоперационное течение лимфодиссекции при внутренней карциноме и наружных злокачественных процессах. После удаления лимфоузлов брюшинной или грудной полости внутреннее давление предотвращает истечение лимфы из рассеченных лимфатических сосудов. При удалении наружных лимфоколлекторов невозможно сразу прекратить истечение лимфы из поврежденных сосудов, лимфорея может продолжаться много дней, создавая благоприятные условия для развития инфекции и мешая приживлению кожи. Именно по причине сложности заживления раны из-за истечения лимфы из мелких сосудиков, после операции на молочной железе швы снимают не раньше, чем через 2–3 недели. Для профилактики развития инфекции проводится лечение антибиотиками.
Одна из самых сложных задач послеоперационного периода лимфаденэктомии — эффективно и быстро прекратить послеоперационную лимфорею. Специалисты клиники Медицина 24/7 имеют самые современные возможности для качественного выполнения операции и обладают огромным практическим опытом по лечению осложнений.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источники:
- Diller M.L., Martin B.M., Delman K.A./ Lymph node dissection for stage III melanoma//Surg Oncol Clin N Am, 2015, 24(2).
- Iida S., Haga S., Yamashita K., et al. /Evaluation of sentinel lymph node biopsy in clinically node-negative breast cancer// J. Nippon Med. Sch., 2011, Vol. 78, № 2.
- Ross A.S., Schmults C.D./ Sentinel lymph node biopsy in cutaneous squamous cell carcinoma: a systematic review of the English literature// Dermatol Surg, 2006, 32(11)
- Sasako M., Sano T., Yamamoto S. et al. /D2 lymphadenectomy alone or with para-aortic nodal dissection for gastric cancer// N Engl J Med, 2008; 359(5).
Источник
На данный момент известно почти 100 разновидностей доброкачественных и злокачественных опухолей в средостении — комплексе органов, расположенных между легкими. Подходы к их лечению различаются, зачастую основным методом является хирургическое вмешательство.

Наш эксперт в этой сфере:
Торако-абдоминальный хирург, онколог, заведующий отделением хирургии
Позвонить врачу
Существуют две разновидности операций:
- Торакотомические — открытым способом через разрез на грудной стенке.
- Видео-ассистированная торакоскопия (VATS) — малоинвазивное вмешательство через проколы. Главные преимущества торакоскопии в том, что она сопровождается меньшей кровопотерей и более низким риском осложнений, после нее не так сильно беспокоят боли, быстрее происходит возврат пациента к нормальной жизни. Но такие вмешательства возможны не всегда — к ним прибегают на ранних стадиях, при небольших размерах новообразований. Кроме того, VATS сложны в техническом исполнении, они требуют от хирурга определенных навыков и профессионализма.
Врачи клиники Медицина 24/7 имеют большой успешный опыт проведения операций VATS при раке легкого и опухолях средостения. Наши операционные оснащены новейшим оборудованием от лучших производителей.
Наши врачи вам помогут
Оставьте свой номер телефона
Операции при новообразованиях вилочковой железы
При доброкачественных новообразованиях тимуса хирургическое удаление опухоли обычно показано в качестве единственного метода лечения. Важно иссечь не только полностью вилочковую железу, но и окружающую ее клетчатку, близлежащие лимфатические узлы. Хирург должен обнаружить «ножку» опухоли, поднимающуюся на шею, и пересечь ее максимально высоко. Такой объем операции предусмотрен для того, чтобы в организме не осталось мелких тимом, способных привести к рецидиву в будущем.
При злокачественных опухолях тимуса без признаков распространения в соседние органы и лимфатические узлы выполняют операцию, во время которой, помимо вилочковой железы, удаляют всю клетчатку средостения и регионарные лимфоузлы. Иногда выполняют резекцию диафрагмального нерва, перикарда, кровеносных сосудов, легкого — если есть подозрение, что в них вторглась опухоль. Если на момент диагностики уже имеется инвазия в органы средостения, лечение начинают с химиотерапии и/или лучевой терапии. Они уменьшают размеры новообразования и делают его резектабельным. При этом операция имеет некоторые технические особенности из-зарубцово-склеротических изменений в тканях средостения.
При нерезектабельных злокачественных опухолях вилочковой железы и при опухолях с метастазами проводят лучевую терапию и химиотерапию.

Показания к адъювантной (после операции) лучевой терапии и химиолучевой терапии:
- Прорастание опухолевой ткани в капсулу.
- Позитивный край резекции: при исследовании удаленных тканей под микроскопом рядом с линией разреза обнаружены опухолевые клетки — это означает, что часть их могла остаться в организме.
- Макроскопическая (заметная без микроскопа) остаточная опухоль.
- По результатам гистологического исследования удаленного новообразования диагностирована карцинома тимуса. Эта опухоль агрессивна и более склонна к рецидивированию.
Операции при опухолях из зародышевых клеток
Радикальная операция является основным методом лечения доброкачественной тератомы. Эта опухоль возникает из-за нарушения развития половых клеток. Чаще всего тератомы обнаруживают в женских яичниках и мужских яичках, в головном мозге, области крестца и копчика. Средостение — редкая локализация.
При тератомах в средостении развивается фиброзно-спаечный процесс, опухоль может быть соединена спайками с пищеводом, трахеей, крупными сосудами. Они создают сложности во время операции. Зачастую приходится удалять часть диафрагмального нерва, перикарда (околосердечной сумки). В редких случаях необходима резекция крупных сосудов с последующей пластикой.
Прогноз после радикального удаления доброкачественной тератомы благоприятный.
При внегонадных несеминомных опухолях и семиномах лечение начинают с химиотерапии.
Операции при опухолях мягких тканей
При различных типах мезенхимальных опухолей хирургическое вмешательство является основным видом лечения:
- Липомы и липосаркомы — доброкачественные и злокачественные опухоли из жировой ткани. Низкодифференцированные агрессивные новообразования часто распространяются в окружающие ткани, метастазируют, и поэтому склонны к рецидивированию. В таких случаях после операции проводят курс лучевой терапии.
- Фибромы и фибросаркомы — доброкачественные и злокачественные опухоли из соединительной ткани. При доброкачественных новообразованиях прогноз благоприятный, при злокачественных зависит от стадии, после операции удается достигать ремиссии до 4–5 лет.
- Доброкачественные и злокачественные мезенхимомы — опухоли из хрящевой, жировой, костной ткани, мышц, сосудов.
- Сосудистые опухоли и лимфангиомы.
- Ангиосаркомы — злокачественные опухоли из кровеносных сосудов, характеризуются высокой агрессивностью, быстрым распространением в окружающие ткани, метастазированием. После операций высок риск рецидива, поэтому хирургическое лечение дополняют лучевой терапией, химиотерапией. Радикальные хирургические вмешательства возможны не всегда, многим больным показана паллиативная терапия.
- Опухоли из мышечной ткани.
Операции при нейрогенных опухолях средостения
Радикальное хирургическое лечение показано как при доброкачественных (ганглионеврома, нейрофиброма, невринома, шваннома), так и при злокачественных (нейросаркома, нейробластома) нейрогенных опухолях средостения. Первые чаще встречаются у взрослых, вторые — у детей. Прогноз главным образом зависит от злокачественности и агрессивности новообразования. Например, при нейробластоме он неблагоприятный.
Операции при лимфомах средостения
При ходжкинских и неходжкинских лимфомах средостения к хирургическим вмешательствам прибегают очень редко. Основу лечения этих опухолей составляет лучевая терапия и химиотерапия. Дополнительные возможности в борьбе с лимфомами открывают современные иммунопрепараты.
Мы вам перезвоним
Оставьте свой номер телефона
Наблюдение после лечения
Пациентам после операций по поводу опухолей средостения назначают периодические контрольные осмотры врача и обследования. Это нужно для того, чтобы вовремя диагностировать рецидив. В первые 1–2 года доктора нужно посещать через каждые 3–6 месяцев, в течение последующих 3–5 лет — один раз в 6–12 месяцев. Спустя пять лет осмотры назначают раз в год, либо если пациента начинают беспокоить симптомы.
В программу обследования могут быть включены следующие диагностические процедуры:
- Компьютерная томография органов груди и живота с внутривенным введением контрастных препаратов.
- Определение в крови уровней альфа-фетопротеина (АФП), хорионического гонадотропина (ХГ) и лактатдегидрогеназы (ЛДГ) раз в 3 месяца, если ранее они были повышены.
- УЗИ подкожных лимфатических узлов, лимфоузлов в области шеи и в брюшной полости — через каждые 3–6 месяцев.
- Бронхоскопия через 1 и 3 года, затем через каждые 5 лет.
- Рентгенография грудной клетки — ежегодно.
В некоторых случаях после рецидива опухоль по-прежнему является резектабельной, и можно провести хирургическое вмешательство. При неоперабельных новообразованиях применяют химиотерапию, лучевую терапию.
Клиника Медицина 24/7 — это современное диагностическое оборудование, высококлассные врачи-специалисты, в том числе торакальные хирурги, владеющие методом VATS. Здесь пациенты с различными доброкачественными и злокачественными новообразованиями могут пройти полное комплексное обследование и получить эффективное лечение на уровне ведущих клиник мира.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
Источник
Под термином лимфома средостения понимают злокачественное новообразование, при котором происходит поражение медиастинальных лимфатических узлов. Различают первичные и вторичные лимфомы средостения. Первичные манифестируют именно с поражения медиастинальных лимфатических узлов. При вторичных, эти группы лимфоузлов поражаются в процессе распространения заболевания и развития метастазов.
Причины и группы риска
Чаще всего причины развития лимфомы средостения у конкретного пациента остаются неизвестными. Однако есть некоторые факторы, при наличии которых вероятность возникновения заболевания увеличивается. К ним относят:
- Наличие в анамнезе перенесенного мононуклеоза (вызывается вирусом Эпштейна-Барр).
- Вирусный гепатит С.
- Инфицирование ВИЧ.
- Аутоиммунные патологии: системная красная волчанка, ревматоидный артрит.
- Иммунодефицитные состояния как врожденные, так и приобретенные — синдром Вискота-Олдрича, Луи-Бара, иммуносупрессивная терапия при трансплантации оранов и др.
- Противоопухолевое лечение с помощью химиотерапии и лучевой терапии.
- Воздействие канцерогенов и неблагоприятных производственных и экологических факторов.
- Наследственная предрасположенность. Вероятность развития лимфомы средостения выше у людей, чьи близкие родственники страдали от каких-либо видов гемобластозов (лейкозы или лимфомы).
- Избыточное воздействие солнечного излучения.
Симптомы лимфомы средостения
На начальных стадиях, лимфомы средостения часто протекают бессимптомно, или же симптомы неспецифичны и могут быть приняты за признаки другого заболевания. Нередки случаи, когда единственным проявлением становится случайно обнаруженное на рентгенограмме или флюорограмме увеличение лимфатических узлов средостения.
Из других симптомов могут быть:
- Общее недомогание.
- Слабость и повышенная утомляемость.
- Снижение аппетита и похудение.
- Необъяснимое повышение температуры тела (не связанное с инфекционными заболеваниями).
- Ночная потливость.
- Зуд кожи.
- Сухой саднящий кашель.
Когда лимфоузлы достигнут определенной величины, может развиться компрессия органов грудной клетки, которая проявляется следующими признаками:
- Одышка.
- Учащенное сердцебиение.
- Затруднение глотания.
- Изменение голоса, его осиплость.
- Отечность лица и шеи.
- Расширение подкожных вен груди.
- Цианоз.
- У некоторых пациентов может развиваться экссудативный плеврит или хилоторакс (скопление лимфатической жидкости в плевральной полости).
Некоторые особенно агрессивные лимфомы средостения на последних стадиях могут прорастать в грудную стенку, перикард или диафрагму.
Стадии лимфомы
Лимфома является системным заболеванием. При прогрессировании она может поражать всю лимфатическую систему и даже выходить за ее пределы, распространяясь на внелимфатические органы и ткани.
Если на начальных стадиях при лимфоме средостения имеется поражение только медиастинальных лимфатических узлов, то по мере распространения, в процесс вовлекаются другие группы. В этой связи выделяют 4 стадии заболевания:
- 1 стадия — поражена одна лимфатическая зона, т. е. увеличены только медиастинальные лимфоузлы.
- 2 стадия — имеется поражение лимфоузлов двух зон по одну сторону диафрагмы, например, увеличены медиастинальные лимфоузлы и надключичные.
- 3 стадия — имеются единичные очаги поражения по обе стороны диафрагмы.
- 4 стадия — имеются множественные очаги поражения по обе стороны диафрагмы.
Виды
Лимфомы средостения — это разнородная и довольно обширная группа заболеваний. Ее можно разделить на две большие части — ходжкинскинские лимфомы (лимфогранулематоз) и неходжкинские.
Ходжкинская лимфома получила свое название в честь врача, который первым предложил выделить данное заболевание в отдельную нозологическую группу. Основным ее отличием от других видов опухолей лимфатической системы является наличие клеток Березовского-Штернберга.
Неходжкинские лимфомы представляют собой очень большую и разнородную группу опухолей. В зависимости от того, из какого пула клеток произрастает новообразование, выделяют Т-клеточные и В-клеточные лимфомы. Каждая из этих разновидностей, в свою очередь, делится на подгруппы.
Диагностика
Для обнаружения увеличенных узлов в средостении применяются различные методы медицинской визуализации — рентгенография органов грудной клетки в разных проекциях, компьютерная томография, УЗИ средостения, МРТ. Как правило, требуется применение сразу нескольких методов обследования, поскольку каждый из них имеет свои ограничения. В ряде случаев может назначаться лимфосцинтиграфия — исследование лимфатической системы с помощью лимфотропных радионуклидных препаратов, которые отслеживаются с помощью специального сканера. Это исследование позволяет более детально визуализировать лимфатические протоки и узлы.
Для определения тактики лечения необходимо знать гистологический тип опухоли, поэтому необходимо проведение биопсии. Если имеются увеличенные лимфоузлы, доступные для пальпации, проводят их пункционную или эксцизионую биопсию. Для биопсии внутренних лимфоузлов проводят медиастиноскопию или медиастинотомию — хирургическое вмешательство на полости средостения.
Лечение
Методы лечения лимфомы средостения определяются гистологическим вариантом опухоли и стадией заболевания. Может применяться химиотерапия, лучевая терапия и иногда хирургическое лечение.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства лимфом средостения. Выбор схемы будет зависеть от гистологического вида опухоли и ее индивидуальных молекулярных особенностей. В целом лечение состоит из нескольких блоков. Сначала назначаются препараты в высоких дозах, чтобы уничтожить максимальное количество злокачественных клеток. Потом, после достижения ремиссии, еще какое-то время проводят поддерживающее лечение, направленное на уцелевшие опухолевые клетки.
Лучевая терапия
Лучевая химиотерапия дает хороший эффект при локальном лимфогранулематозе средостения. Также на нее хорошо реагируют и лимфосаркомы. Кроме этого, лучевая терапия может применяться в рамках комбинированного лечения других морфологических типов лимфом (химиолучевая терапия), или в качестве паллиативного лечения для уменьшения объема увеличенных лимфоузлов и облегчения тягостных симптомов.
Хирургическое лечение
Хирургия может использоваться при локализованных формах лимфомы средостения. При этом удаляются пораженные лимфоузлы (тотальная биопсия). В ряде случаев такие вмешательства целесообразно проводить после химиотерапии или химиолучевой терапии.
Трансплантация костного мозга
При рецидиве или прогрессировании лимфомы на фоне химиотерапии необходимо более серьезное воздействие на опухоль — высокодозная полихимиотерапия. Это лечение очень агрессивное и приводит не только к гибели злокачественных клеток, но и опустошению костного мозга и, как следствие, к угнетению кроветворения. В результате развивается тяжелая анемия, глубокий иммунодефицит и множественные кровотечения. Чтобы компенсировать это состояние, пациенту делают трансплантацию гемопоэтических стволовых клеток (ГСК). Они заселяют костный мозг и восстанавливают кроветворение.
ГСК могут брать у самого пациента на этапе консолидации ремиссии. Такая трансплантация называется аутологичной. Также клетки могут быть взяты от донора. В этом случае трансплантация называется аллогенной. У каждого из этих методов есть свои преимущества и недостатки, поэтому выбор трансплантата осуществляется индивидуально, с учетом клинической ситуации и возможностей поиска донора.
Течение заболевания у пожилых
В большинстве случаев у пожилых пациентов лимфомы характеризуются более неблагоприятным прогнозом, чем у молодых. Это связывают со следующими факторами:
- В пожилом возрасте чаще возникают более агрессивные и сложно поддающиеся лечению лимфомы.
- Возможности лечения пожилых пациентов могут быть ограничены ввиду наличия сопутствующей патологии. В частности, они могут не перенести агрессивную химиотерапию, или ее риски могут превышать возможную пользу.
- У многих пожилых людей имеются хронические заболевания сердца и дыхательной системы, течение которых осложняется при увеличении медиастинальных лимфатических узлов.
Лимфома и беременность
При лимфомах рекомендуется применять надежные методы контрацепции как во время лечения, так и в течение 2 лет после его окончания. Если заболевание диагностируется во время беременности, тактика определяется индивидуально с учетом состояния пациентки и ее диагноза.
Если речь идет об индолентных (медленно текущих формах) лимфомах, рекомендуют регулярное наблюдение и к лечению приступают только после прогрессирования патологии. В других случаях лечение начинают немедленно, поскольку затягивание сроков может привести к распространению болезни и усугублению состояния больной.
Если беременность диагностирована в 1 триместре, рекомендуют прерывание. На остальных сроках проводят химиотерапию, которую подбирают с учетом возможности проникновения препаратов через плацентарный барьер. За 2-3 недели до предполагаемых родов терапию отменяют, чтобы восстановился костный мозг и показатели крови. Это необходимо для уменьшения осложнений при родах (кровотечения). Тактика родоразрешения определяется акушерской ситуацией.
При постановке диагноза лимфома в 3 триместре беременности, может быть два варианта развития событий:
- Тактика аналогичная 2 триместру беременности.
- Если срок гестации уже большой (32-33 недели), а пациентка категорически отказывается от химиотерапии на фоне беременности, можно рекомендовать досрочное родоразрешение с началом химиотерапии через 2-3 недели после родов.
Риски развития врожденных пороков развития и осложнений родов аналогичны общепопуляционным.
Осложнения лимфомы средостения
При прогрессировании лимфома средостения может приводить к компрессии органов грудной клетки с развитием характерных осложнений: сердечно-легочная недостаточность, нарушение глотания, плевриты и др. Неблагоприятным признаком является переход лимфомы на внелимфатические органы, например, на костный мозг или нервную систему.
Прогноз и профилактика
Прогноз лимфомы средостения зависит от гистологического варианта опухоли и стадии заболевания. Например, при локальных формах лимфогранулематоза 5-летняя выживаемость достигает 90%. А вот при 4 стадии заболевания, когда имеются множественные метастазы или внелимфатические очаги поражения, 5-летняя выживаемость составляет около 45%.
При неходжкинских лимфомах более благоприятный прогноз отмечается у агрессивных форм заболевания, поскольку у таких больных есть высокие шансы добиться полной ремиссии при высокодозной химиотерапии. А вот при индолентных, медленно текущих лимфомах, лечение часто оказывается недостаточно эффективным, лимфома приобретает резистентность к химиопрепаратам и начинает прогрессировать. В этой связи рекомендуют тактику активного наблюдения и химиотерапию назначают только при ухудшении состояния больного, чтобы избежать устойчивости к такому воздействию.
Источник