Яремный ствол собирает лимфу от

Выделяют группы узлов:
а) л. у. узлы головы, шеи, конечностей. В зависимости от расположения
относительно поверхностной фасции их подразделяют на поверхностные и
глубокие,
б) л. у. полостей тела – грудной,
брюшной, полости таза. Среди них раз
личают висцеральные (внутренностные) и париетальные (пристеночные).
Первые лежат возле внутренних органов и
принимают от них лимфу, вторые на стенках полостей по ходу кровеносных
сосудов, принимают лимфу и от сте
нок и от органов.
От каждого органа, области
тела лимфа поступает в соответствующие регионарные л.у. Первый лимфатический
узел, лежащий на пути оттока лимфы от
органа, — регионарный лимфатический узел Iэтапа лимфооттока. В дальнейшем лимфа
может поступать в регионарные лимфатические узлы II, III, IV и последующих этапов. Последний л.у. , лежащий на пути
лимфы перед впадением ее в ствол или проток, называется терминальным.
Знание этапности оттока лимфы имеет большое значение в клинической
практике для выбора адекватного
метода лечения.
В один и тот же лимфатический
узел может поступать лимфа от нескольких (5-7) органов.
Такие лимфатические узлы называются общими или контактными Наличие общих регионарных лимфатических узлов объясняет
возможность распространения (метастазирования) клеток опухоли
из одного органа в другой.
Знание
закономерностей лимфооттока от органов и тканей — необходимая основа для
понимания путей метастазирования злокачественных новообразований, а также направления распространения инфекции. Это подчеркивает важность изучения будущим врачом путей оттока лимфы от органов и тканей,
топографии
лимфатических узлов и коллекторов. Эти знания помогут в диагностике воспалительных, опухолевых процессов,
болезней кроветворной системы и многих других.
 4.
4.
Лимфатические стволы, trunci lymphatici, — крупные
лимфатические сосуды (коллекторы), собирающие лимфу из нескольких областей тела
и органов. Формируются они при слиянии
выносящих сосудов лимфатических узлов
и впадают в грудной или правый лимфатический протоки (рис. 2).
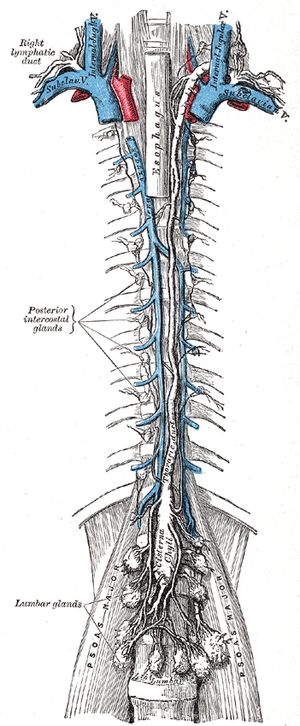
Рис. 2. Лимфатические стволы и протоки
I– левый яремный ствол; 2 – левый подключичный ствол; 3 –
левый бронхосре-достенный ствол; 4 – грудной проток; 5 -цистерна грудного
протока; 6 – левый и правый поясничные стволы; 7 – кишечный ствол; 8 – правый бронхосредостенный ствол; 9 –
правый подключичный ствол; 10 – правый лимфатический
проток; 11 –правый
яремный ствол.
Яремный ствол (правый и левый), truncus jugularis (dexter et sinister), образуется выносящими сосудами латеральных глубоких шейных узлов соответствующей
стороны и собирает лимфу
от головы и шеи Левый яремный ствол впадает
в грудной проток или левый венозный угол, правый – в правый лимфатический
проток или в правый венозный угол*.
Подключичный ствол (правый и
левый), truncus subclavius (dexter et sinister), образуется выносящими
лимфатическими сосудами подмышечных л.у. соответствующей
стороны. Несет лимфу от верхней конечности, молочной железы, стенок грудной полости. Левый подключичный ствол впадает в грудной
проток или левый венозный угол, правый – в правый
венозный угол.
Бронхосредостенный
ствол (правый и левый), truncus bronchomediastinalis (dexter et sinister), образуется выносящими сосудами
л.у. грудной полости (тра-хеобронхиальными, передними
средостенными). Этот ствол несет лимфу от стенок и органов
грудной полости. Левый бронхосредостенный ствол впадает в грудной проток, правый – в правый лимфатический проток.
Поясничный
ствол (правый и левый), truncus lumbalis (dexter et sinister), формируется из выносящих сосудов правых и левых
поясничных л.у. Поясничные стволы несут лимфу от нижних конечностей, стенок
и органов полости таза, брюшной полости. Поясничные стволы сливаются и
образуют грудной проток.
Кишечный ствол, truncus intestinalis формируется выносящими сосудами брыжеечных л.у. Встречается в 25 %
случаев, в количестве 1-3. Несет лимфу
* Венозный угол (правый, левый) — это
место слияния внутренней яремной и подключичной вен.
от тонкой, слепой, восходящей и поперечной ободочной
кишок. Впадает в цистерну
грудного протока.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание – внизу страницы.
Источник
Яремный лимфатический ствол. Классификация средостенияГлавный выносящий сосуд, расположенный вдоль верхней полой и правой безымянной вен и их лимфатических узлов, через которые проходит ток лимфы преимущественно от сердца и правого легкого, впадает в правый подключичный или яремный лимфатический ствол. Из паратрахеальных лимфатических узлов, через которые проходит ток лимфы из обоих легких, пищевода и трахеи, главный лимфатический сосуд выносит лимфу чаще всего в яремный ствол. Через бифуркационные лимфатические узлы проходит ток лимфы от всех основных органов грудной полости. Кроме того, надо иметь в виду, что в средостении лимфа может течь как в верхнем, так и в нижнем направлении. Лимфа из грудного протока может ретроградно поступать в широкую сеть многочисленных лимфатических сосудов заднего средостения, создавая возможность для лимфогенного метастазирования в средостение опухолей отдаленных органов. Все органы средостения находятся в интимных и сложных взаимоотношениях и отделены друг от друга тонкими, едва заметными соединительнотканными прослойками. Средостение в целом со всеми заключенными в нем органами обладает способностью смещаться, что особенно выражено у детей. Дыхание, сердечно-сосудистая и мышечная деятельность человека обусловливают постоянные движения и изменения положения средостения и отдельных его органов.
Значительные смещения органов средостения наблюдаются при различных патологических процессах как в самом средостении, так и в соседних с ним органах грудной клетки. Средостение принято делить продольно условной границей на два отдела: передний и задний. Ряд авторов предлагает, кроме того, делить переднее и заднее средостение еще на два отдела. Так, Б. К. Осипов различает в средостении передне-верхний, передне-нижний, задне-верхний и задне-нижний отделы. Е. М. Тареев считает целесообразным при оценке симптомов сдавления медиастинальных органов делить средостение на верхнее, переднее и заднее, а В. Г. Вогралик — на переднее, задне-верхнее и задне-нижнее. В иностранной литературе получило распространение деление средостения на три отдела. Твайнинг (Twining), например, предлагает делить средостение (при боковом положении больного за экраном) на переднее, или так называемое ретро-стернальное пространство, среднее, или центральное, средостение, в котором заключены главным образом сердце и крупные сосуды, и заднее средостение, или так называемое ретро-кардиальное пространство, включающее трахею и начало главных бронхов с лимфатическими узлами, пищевод, дугу и нисходящую аорту. Вместе с тем известно, что средостение делится не только условной, как это считают почти все авторы, но и анатомической границей. Так, например, Л. А. Мейер в результате тщательно проведенных исследований средостения на 79 трупах установил, что существует анатомическая перегородка между передним и задним средостением. Эта перегородка, или septum mediastinorum, как ее называет автор, имеет вид тонкой фасциальной пленки, лежащей кпереди от трахеи и бронхов и позади перикарда. Внизу она вплетается в диафрагму, по бокам — в медиастинальные листки плевры. Наличием этой анатомической перегородки, по мнению автора, и объясняется известный в хирургии факт препятствия прохождению гноя при медиастинитах из одного отдела средостения в другой. Однако в приведенной работе остался неясным ряд важных вопросов, как, например, к какому отделу средостения относятся паратрахеальные и бифуркационные лимфатические узлы, и т. п. – Также рекомендуем “Граница переднего и заднего средостения. Органы средостения” Оглавление темы “Исследование средостения”: |
Источник
Лимфа от каждой части тела, пройдя через лимфатические узлы, собирается в лимфатические протоки (ductus lymphatici) и лимфатические стволы (trunci lymphatici). В теле человека выделяют шесть таких крупных лимфатических протоков и стволов. Три из них впадают в левый венозный угол (грудной проток, левый яремный и левый подключичный стволы), три – в правый венозный угол (правый лимфатический проток, правый яремный и правый подключичный стволы).
Самым крупным и основным лимфатическим сосудом является грудной проток. По нему лимфа течет от нижних конечностей, стенок и органов таза, брюшной полости, левой половины грудной полости. От правой верхней конечности лимфа направляется в правый подключичный ствол, от правой половины головы и шеи – в правый яремный ствол, от органов правой половины грудной полости – в правый бронхосредостенный ствол (truncus bronchomediastinalis dexter), впадающий в правый лимфатический проток или самостоятельно в правый венозный угол. От левой верхней конечности лимфа оттекает через левый подключичный ствол, от левой половины головы и шеи – через левый яремный ствол, я от органов лсиоч половины грудной полости – в левый бронхосредостенный ствол (truncus bronchomediastinalis sinister), впадающий в грудной проток.
Грудной проток (ductus thoracicus) формируется в брюшной полости, в забрюшинной клетчатке, на уровне XII грудного – II поясничного позвонков в результате слияния правого и левого поясничных лимфатических стволов (trunci lumbales dexter et sinister). Эти стволы, в свою очередь, образуются из слияния выносящих лимфатических сосудов соответственно правых и левых поясничных лимфатических узлов. Примерно в 25 % случаев в начальную часть грудного протока впадает один-три выносящих лимфатических сосуда брыжеечных лимфатических узлов, которые называют кишечными стволами (trunci intestinales). В грудной проток впадают выносяшие лимфатические сосуды прелпозвоночных, межреберных, а гакже висцеральных (предаортальных) лимфатических узлов грудной полости. Длина грудного протока составляет 30-40 см.
Брюшная часть (pars abdominalis) грудного протока – это его начальная часть. В 75 % случаев она имеет расширение – цистерну грудного протока (cisterna chyli, млечная цистерна) конусовидной, ампуловидной или веретенообразной формы. В 25 % случаев начало грудного протока имеет вид сетевидного сплетения, образованного выносящими лимфатическими сосудами поясничных, чревных, брыжеечных лимфатических узлов. Стенки цистерны грудного протока обычно сращены с правой ножкой диафрагмы, которая при дыхательных движениях сжимает грудной проток и способствует проталкиванию лимфы. Из брюшной полости грудной (лимфатический) проток через аортальное отверстие диафрагмы проходит в грудную полость, в заднее средостение, где располагается на передней поверхности позвоночного столба, позади пищевода, между грудной частью аорты и непарной веной.
Грудная часть (pars thoracica) грудного протока самая длинная. Она простирается от аортального отверстия диафрагмы до верхней апертуры грудной клетки, где проток переходит в свою верхнюю шейную часть (pars cervicalis). В нижних отделах грудной полости позади грудного протока находятся прикрытые внутригрудной фасцией начальные отделы правых задних межреберных артерий и конечные отделы одноименных вен, спереди – пищевод. На уровне VI-VII грудных позвонков грудной проток начинает отклоняться влево, на уровне II-III грудных позвонков выходит из-под левого края пищевода, поднимается вверх позади левых подключичной и общей сонной артерий и блуждающего нерва. Здесь, в верхнем средостении, слева от грудного протока находятся левая средостенная плевра, справа – пищевод, сзади – позвоночный столб. Латеральнее общей сонной артерии и позади внутренней яремной вены на уровне V-VII шейных позвонков шейная часть грудного протока изгибается и образует дугу. Дуга грудного протока (arcus ductus thoracici) огибает купол плевры сверху и несколько сзади, а затем устье протока открывается в левый венозный угол или в конечный отдел образующих его вен. Примерно в 50 % случаев грудной проток перед впадением в вену имеет расширение. Также часто проток раздваивается, а в ряде случаев в виде 3-4 стволиков впадает в венозный угол или в конечные отделы образующих его вен.
В устье грудного протока имеется парный клапан, образованный внутренней его оболочкой, препятствующий забрасыванию крови из вены. На протяжении грудного протока насчитывается 7-9 клапанов, препятствующих обратному току лимфы. Стенки грудного протока, помимо внутренней оболочки (tunica interna) и наружной оболочки (tunica externa) содержат хорошо выраженную среднюю (мышечную) оболочку (tunica media), способную активно проталкивать лимфу по протоку от его начала к устью.
Примерно в трети случаев встречается удвоение нижней половины грудного протока: рядом с его основным стволом располагается добавочный грудной проток. Иногда обнаруживаются местные расщепления (удвоения) грудного протока.
Правый лимфатический проток (ductus lymphaticus dexter) представляет собой сосуд длиной 10-12 мм, в который впадают (в 18,8 % случаев) правый подключичный, яремный и бронхо-средостенный стволы. Редко встречается правый лимфатический проток, имеющий одно устье. Чаще (в 80 % случаев) он имеет 2-3 и более стволиков. Этот проток впадает в угол, образованный слиянием правых внутренней яремной и подключичной вен, или в конечный отдел внутренней яремной либо подключичной (очень редко) вены. При отсутствии правого лимфатического протока (81,2 % случаев) выносяшие лимфатические сосуды лимфатических узлов заднего средостения и трахеобронхиальных узлов (правый бронхосредостенный ствол), правые яремный и подключичные стволы впадают самостоятельно в правый венозный угол, во внутреннюю яремную или подключичную вену в место их слияния друг с другом.
Яремный ствол, правый и левый (truncus jugularis, dexter et sinister), формируется из выносящих лимфатических сосудов латеральных глубоких шейных (внутренних яремных) лимфатических узлов соответствующей стороны. Каждый яремный ствол представлен одним сосудом или несколькими сосудами небольшой длины. Правый яремный ствол впадает в правый венозный угол, в конечный отдел правой внутренней яремной вены или участвует в образовании правого лимфатического протока. Левый яремный ствол впадает непосредственно в левый венозный угол, во внутреннюю яремную вену или, в большинстве случаев, в шейную часть грудного протока.
Подключичный ствол, правый и левый (truncus subclavius, dexter et sinister), образуется из выносящих лимфатических сосудов подмышечных лимфатических узлов, главным образом верхушечных, и в виде одного ствола или нескольких небольших стволов направляется к соответствующему венозному углу. Правый подключичный ствол открывается в правый венозный угол или в правую подключичную вену, правый лимфатический проток; левый подключичный ствол – в левый венозный угол, левую подключичную вену и примерно в половине случаев в конечную часть грудного протока.
[1], [2], [3], [4], [5]
Источник
После того, как лимфа прошла через лимфатические узлы она собирается в лимфатические стволы и лимфатические протоки. У человека таких крупных стволов и протоков шесть. По три из них впадают в правый и в левый венозные углы.
Основным и самым крупным лимфатическим сосудом является грудной проток. По грудному протоку лимфа течет от нижних конечностей, органов и стенок таза, левой части грудной полости и брюшной полости. Через правый подключичный ствол лимфа течет от правой верхней конечности, в правый яремный ствол из правой половины головы и шеи. От органов правой половины грудной полости лимфа течет в правый бронхосредостенный ствол, который впадает в правый венозный угол либо в правый лимфатический проток. Соответственно через левый подключичный ствол лимфа течет от левой верхней конечности, а от левой половины головы и шеи через левый яремный ствол, из органов левой половины грудной полости лимфа течет в левый бронхосредостенный ствол, который впадает в грудной проток.
Грудной лимфатический проток
Формирование грудного протока происходит в брюшной полости, в забрюшинной клетчатке на уровне 12 грудного и 2 поясничного позвонков в ходе соединения правого и левого поясничных лимфатических стволов. Образование этих стволов происходит в результате слияния выносящих лимфатических сосудов правых и левых лимфатических узлов поясницы. В начальную часть грудного лимфатического протока впадают от 1 до 3 выносящих лимфатических сосуда, принадлежащих брыжеечным лимфатическим узлам, называющимися кишечными стволами. Это наблюдается в 25% случаев.
Лимфатические выносящие сосуды межреберных, предпозвоночых и висцеральных лимфатических узлов впадают в грудной проток. Его длина составляет от 30 до 40 см.
Начальной частью грудного протока является его брюшная часть. В 75% случаев у нее имеется расширение ампуловидной, конусновидной или веретенообразной формы. В остальных случаях это начало представляет собой сетевидное сплетение, которое образовано выносящими лимфатическими сосудами брыжеечных, поясничных и чревных лимфатических узлов. Данное расширение называется цистерной. Обычно стенки данной цистерны сращены с правой ножкой диафрагмы. Во время дыхания диафрагма сжимает грудной проток, способствуя течению лимфы.
Грудной лимфатический проток из брюшной полости входит в грудную полость через аортальное отверстие и проникает в заднее средостение. Там он располагается на передней поверхности позвоночного столба, между непарной веной и грудной частью аорты, позади пищевода.
Грудная часть грудного протока является самой длинной. Она берет свое начало у аортального отверстия диафрагмы и идет до верхней апертуры грудной клетки, переходя в шейную часть протока. В районе 6 и 7 грудных позвонков грудной проток отклоняется влево, и выходит из-под левого края пищевода на уровне 2 и 3 грудных позвонков, поднимаясь вверх позади левой подключичной и левой общей сонной артерии и блуждающего нерва. В верхнем средостении грудной проток проходит между левой средостенной плеврой, пищеводом и позвоночным столбом. Шейная часть грудного лимфатического протока имеет изгиб, образуя дугу на уровне 5-7 шейных позвонков, которая огибает купол плевры сверху и немного сзади, а затем открываясь устьем в левый венозный угол или в конечный отдел вен, образующих его. В половине случаев грудной лимфатический проток расширяется перед впадением в вену, в некоторых случаях он раздваивается или имеет 3-4 стволика, впадающих в венозный угол либо в конечные отделы вен, образующих его.
Попаданию крови из вены в проток препятствует парный клапан, расположенный в устье грудного лимфатического протока. Также на всем протяжении грудного протока имеются от 7 до 9 клапанов, препятствующих обратному движению лимфы. Стенки грудного протока имеют мышечную наружную оболочку, мышцы которой способствуют движению лимфы к устью протока.
В некоторых случаях (примерно 30%) нижняя половина грудного протока имеет удвоение.
Правый лимфатический проток
Правый лимфатический проток является сосудом, длиной от 10 до 12 мм. В него впадают бронхо-средостенный ствол, яремный ствол и подключичный ствол. Он имеет в среднем 2-3 иногда более стволиков, впадающих в угол, образованный правой подключичной веной и правой внутренней яремной веной. В редких случаях правый лимфатический проток имеет одно устье.
Яремные стволы
Правый и левый яремные стволы берут начало в выносящих лимфатических сосудах латеральных глубоких шейных правых и левых лимфатических узлов. Каждый состоит из одного сосуда или из нескольких коротких. Правый яремный ствол входит в правый венозный угол, в конечную часть правой внутренней яремной вены, либо образует правый лимфатический проток. Левый яремный ствол входит в левый венозный угол, внутреннюю яремную вену, либо в шейную часть грудного протока.
Подключичные стволы
Правый и левый подключичные стволы берут начало из выносящих лимфатических сосудов, принадлежащих подмышечным лимфатическим узлам, чаще всего верхушечным. Данные стволы идут к правому и левому венозному углу соответственно в виде одного ствола или нескольких маленьких. Правый подключичный лимфатический ствол впадает в правый венозный угол, либо в правую подключичную вену, правый лимфатический проток. Левый подключичный лимфатический ствол впадает в левый венозный угол, левую подключичную вену, а в некоторых случаях он впадает в конечную часть грудного протока.
Источник