Истечение лимфы на поверхность или в полость тела

Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Общие сведения
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
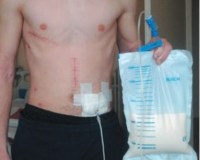
Лимфорея
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Патогенез
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Классификация
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
Диагностика
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ. Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Источник
- Медицинская энциклопедия
I
Лимфорея (lymphorrhoea; Лимфа + греч. rhoia течение, истечение; синоним лимфоррагия)
истечение лимфы на поверхность или в полости тела вследствие повреждения или заболевания лимфатических сосудов. Возникает при ранениях крупных лимфатических сосудов, чаще грудного протока (Грудной проток), в т.ч. при хирургических операциях и манипуляциях (например, пункционной катетеризации подключичной вены), реже при тупой травме. Возможен также спонтанный разрыв расширенных лимфатических сосудов при лимфангиэктазиях, лимфангиоматозе, лимфангиомах и лимфатических кистах (см. Лимфатическая система). Предрасполагающим фактором служит нарушение лимфооттока (см. Лимфостаз).
Проявления Л. зависят от уровня нарушения целости лимфатического сосуда. Патологическое сообщение между лимфатическим сосудом и полостью или полым органом приводит к скоплению хилезной лимфы: в плевральной полости (хилоторакс), в брюшной полости (хилоперитонеум), в полости перикарда (хилоперикард); истечению хилезной лимфы через мочевые пути (Хилурия) или в просвет кишечника (см. Энтеропатия экссудативная). Скопление лимфы в ушитой ране или в тканях при тупой травме обозначается как серома. При повреждении лимфатического сосуда на конечности, в тазу, подмышечной области наблюдается истечение бесцветной лимфы, которое при отсутствии блока лимфооттока продолжается обычно не более 3—10 дней. При высоком блоке лимфооттока вторично расширяются лимфатические сосуды и развивается их клапанная недостаточность с образованием кожных лимфангиэктазий, разрыв которых ведет к истечению хилезной (млечной) лимфы — хилорее.
Клиническая картина складывается из симптомов истечения лимфы наружу в виде бесцветной жидкости, а при хилорее — млечной жидкости, количество которой возрастает после приема пищи. Накопление лимфы в полостях проявляется соответственно симптомами Гидроторакса, Асцита и Гидроперикарда. При хилурии моча имеет вид молока. Для экссудативной энтеропатии характерно сочетание симптомов мальабсорбции (см. Мальабсорбции синдром) и поносов, не поддающихся лечению. Все виды Л. сопровождаются потерей воды, электролитов, белков, жиров. Наиболее тяжело протекает Л. из грудного протока, т.к. быстро нарастает истощение, а вследствие потери лимфоцитов — вторичный иммунодефицит.
Диагноз при наружной Л. устанавливают на основании истечения лимфы, при хилурии — путем макро- и микроскопического исследования мочи. При лимфоистечении в полости диагноз основывается на клинических данных, результатах рентгенологического исследования и пункции плевры, перикарда, лапарацентеза. Характер патологии лимфатической системы, уровень блока лимфооттока, состояние лимфатических сосудов оценивают с помощью лимфографии (Лимфография).
Лечение Л. при травмах периферических лимфатических сосудов заключается в наложении давящей повязки или тугой тампонаде раны. Лимфорея в гнойной ране обычно прекращается в процессе ее заживления, лишь при стойкой Л. прошивают или коагулируют место истечения лимфы. Консервативная терапия хилоторакса включает парентеральное питание в сочетании с плевральными пункциями, при неэффективности такого лечения выполняют торакотомию и прошивают грудной проток. Аналогичной тактики придерживаются при хилоперитонеуме и хилоперикарде. Рецидивирующая Л. на фоне блока лимфооттока может быть показанием для реконструктивной операции — формирования лимфовенозного анастомоза.
Прогноз для жизни при стойкой Л., которая вызывает прогрессирующее истощение, серьезный. Профилактика послеоперационной Л. заключается в предупреждении травмы лимфатических сосудов. При операциях, связанных с полным удалением регионарных лимфатических узлов и сосудов (например, при радикальной мастэктомии), Л. предупреждают наложением давящей повязки или активным аспирационным дренированием раны.
Библиогр.: Ибатуллин И.А. Этиология и патогенез лимфоистечении. Хирургия, № 5, с. 130, 1977; Перельман М.И., Юсупов И.А. и Седова Т.Н. Хирургия грудного протока, М., 1984.
II
Лимфорея (lymphorrhoea; Лимфо- + греч. rhoia течение, истечение; син. лимфоррагия)
истечение лимфы на поверхность или в полость тела.
Источник:
Медицинская энциклопедия
на Gufo.me
Источник
Лимфорея – это патологическое состояние, которое возникает при повреждении лимфатических сосудов, вызывает воспалительные процессы в пораженной полости и приводит к крайней степени истощения. Лечение должно назначаться только врачом, поэтому самостоятельная терапия запрещена.
В результате повреждения начинает вытекать лимфоидная жидкость из сосуда, попадая в полость ближайших органов. Скорость ее вытекания будет зависеть от характера и вида травмы, может длиться от нескольких часов до целых суток, ухудшая тем самым состояние больного, что и приводит к крайней степени истощения, так как пациент теряет большое количество жидкости, белков, жиров и других веществ, которые являются жизненно необходимыми.
Диагностируется патология с помощью физикального осмотра, проведения лабораторных и инструментальных методов обследования.
При наружном проявлении патологии лечение носит консервативный характер: делаются перевязки, прописываются медикаменты. При внутреннем типе заболевания устраняют причину травмы, чистят организм, назначают поддерживающую терапию.
Прогноз при обильном истечении лимфы неблагоприятный: требуется оперативное вмешательство и восстановление потери полезных веществ в организме больного.

Лимфатические пути нижних конечностей
Чаще всего лимфорея возникает по следующим причинам:
- открытые или закрытые повреждения крупных лимфатических сосудов;
- различные повреждения грудного протока;
- самопроизвольные разрывы из-за патологических изменений и деформаций сосудов;
- механические повреждения ткани;
- сбой венозного оттока в области ног;
- лечение радиотерапией;
- почечная недостаточность;
- образовавшиеся рубцы после хирургических процедур;
- воспаления сосудов;
- бактериальное поражение лимфатической системы.
Возможно развитие лимфореи после мастэктомии – это оперативная процедура, которая связана с удалением молочной железы с жировой клетчаткой, в которой содержатся лимфатические узлы. Назначается при онкологии или при онкологической предрасположенности наследственного характера.
Данный вид патологии может являться следствием простатэктомии, когда удаляется вся предстательная железа либо ее часть, но сложность заключается в риске задеть ближайшие сосуды.
В первое время субстанция, которая скапливается, является бесцветной или розоватой, затем становится мутной и темнеет.
Характер повреждения сосудов влияет на место скопления жидкости:
- открытые и закрытые травмы грудного протока способствуют скоплению в пределах грудной полости либо в брюшной полости;
- если повреждаются периферические сосуды в закрытой форме, то жидкость скапливается в межмышечных щелях или пропитывает окружающие ткани.
После множества клинических исследований ученые доказали возможность передачи заболевания по наследству.
В зависимости от места скопления жидкости, лимфорея подразделяется на следующие разновидности:
- хилурия – развивается при попадании жидкости в мочевой пузырь, при этом наблюдаются выделения молочного цвета, появляются проблемы с мочеиспусканием, а также боли в районе поясницы;
- серома – образуется при травме, когда жидкость скапливается в межтканевой области, появляются болевые ощущения, а на месте рубца вытекает жидкость;
- хилоперикард – развивается при скоплении жидкости в перикарде, болевые ощущения появляются при большом скоплении жидкости, больной жалуется на боли в сердце, появляется одышка, кашель;
- хилоперитонеум – характеризуется скоплением жидкости в области живота, вызывая болезненные ощущения в области поясницы;
- хилоторакс – жидкость скапливается в районе плевры, усиливая одышку, общее недомогание, может привести к дыхательной недостаточности.
Каждая из разновидностей заболевания требует своевременной терапии, так как без лечения возникают осложнения.
Доказана наследственная предрасположенность к лимфорее нижних конечностей, которая представляет собой изменения в подкожно-жировой клетчатке, из-за чего в ней застаивается лимфа, что приводит к появлению постоянных отеков ног, они сильно видоизменяются, опухают, наливаются щиколотки и голень. Чаще всего патология развивается после 40–50 лет.
Можно выделить общую симптоматику:
- сильный отек ног, который стремительно увеличивается;
- из-за истощения возникает чувство сильной слабости;
- болевые ощущения в области скопления жидкости;
- тяжесть в ногах;
- наблюдаются затруднения в ходьбе;
- происходят изменения кожных покровов;
- образуются язвы с сукровицей.
Симптоматика будет зависеть от того стадии заболевания.
Выделяют четыре стадии такого патологического процесса:
- 1-я стадия – симптоматика слабо выражена, возникает небольшой отек, который то исчезает, то появляется снова;
- 2-я стадия – характеризуется увеличением отечности, которая уменьшается при снятии нагрузки на ноги, после отдыха, и если не начать лечить патологию на этом этапе развития, могут возникнуть осложнения;
- 3-я стадия – симптоматика усиливается, появляется чувство тяжести и дискомфорта, отечность увеличивается и уже не зависит от степени нагрузки и отдыха, сама не проходит, появляются язвы на верхних кожных покровах ног, а при надавливании на опухшую поверхность пальцем остается вмятина;
- 4-я стадия – на этом этапе заболевание практически не лечится, нарушаются очертания ног, они становятся одутловатыми с бугристыми впадинами, пациент теряет способность передвигаться самостоятельно, усиливаются болевые ощущения, из язв на коже обильно вытекает сукровица.
На последней стадии пациент становится вялым, малоподвижным, наблюдаются проблемы со сном. Процент излечения очень маленький, так как патологию желательно лечить на первой, второй стадии развития, чтобы предотвратить возможные осложнения, связанные с усугублением заболевания.

Симптомы и динамика развития лимфореи нижних конечностей
При обращении в больницу врач проводит визуальный осмотр зоны патологии параллельно с опросом больного, ставится предварительный диагноз, после чего пациент направляется на дополнительные исследования, чтобы не допустить ошибок с точностью его постановки.
Обследование включает в себя следующие мероприятия:
- рентгенологическая диагностика;
- берется пункция полости, где скапливается жидкость;
- лимфография – вводится контрастное вещество и делается снимок, что позволяет проверить сосуды и обнаружить место патологии;
- лапароцентез – берется жидкость из полости живота, если там обнаруживается место локализации патологического процесса.
Только после результатов исследования можно поставить точный диагноз и определиться с дальнейшими терапевтическими методами.
Терапия назначается после постановки точного диагноза и определения стадии развития заболевания.
На первой и второй стадии лимфорея лечится при помощи консервативных методов, которые включают в себя:
- прием медикаментов;
- ношение бандажа;
- специальные массажи.
Могут быть назначены физиотерапевтические процедуры, которые будут направлены на улучшение тонуса кровеносных сосудов и уменьшение скопления жидкости:
- переменная пневмокомпрессия;
- электростимуляция сосудов;
- криотерапия;
- лазерная терапия низкой интенсивности.
Третья и четвертая стадия болезни требуют хирургического вмешательства, которое может иметь несколько видов:
- склерозирование сосудов;
- легирование;
- лимфовенозный анастомоз.
После проведения хирургических процедур больной получает специальное медикаментозное лечение, которое будет состоять в приеме противовоспалительных, антимикробных средств, препаратов для нормализации водного баланса, назначаются витаминно-минеральные комплексы.
Лимфоррагия после операции может наблюдаться у небольшого количества пациентов, перенесших всевозможные хирургические вмешательства, которые были связаны с другими видами заболеваний.
Самолечением заниматься не стоит, поскольку оно лишь усугубит состояние и ускорит течение болезни.
Может использоваться народная медицина – делаются специальные ванночки, компрессы, протирания, прикладывания листьев алоэ, капусты, но только после консультации с лечащим врачом.
При лимфорее нижних конечностей на последних стадиях могут возникать следующие осложнения:
- инфекционные воспаления;
- дерматит;
- образование шрамов и деформации кожных покровов в местах язв.
Любая стадия развития патологического процесса данного вида требует своевременного вмешательства, чтобы предотвратить нежелательные последствия.
К профилактическим мероприятиям по предотвращению развития патологии относятся:
- выполнение гигиенических процедур в месте хирургического вмешательства, чтобы предотвратить проникновение вредоносных бактерий;
- после лечения не допускать перегрева организма, отменить посещение саун и бань;
- обрабатывать поврежденную кожу специальными увлажняющими средствами, чтобы не допустить образование трещин;
- заниматься физическими упражнениями, желательно больше ходить, можно бегать, что способствует хорошей циркуляции жидкости;
- соблюдать диету, контролировать свой вес.
При появлении первых симптомов заболевания обратиться в клинику и пройти диагностику.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Источник