Исследование лимфатических узлов и их клиническое значение
Методика
исследования лимфатических узлов.
У
здорового человека лимфоузлы
не видны и не доступны пальпации. Но
учитывая широкую распространенность
среди населения различных заболеваний
зубов (кариес, периодонтит, пародонтоз
и др.),
приходится считаться с тем, что у многих
людей удается
без особого труда прощупать подчелюстные
лимфатические
узлы, а вследствие мелких, порой незаметных
травм кожных покровов
нижних конечностей, могут пальпаторно
определяться небольшие (размером с
горошину) паховые лимфоузлы.
По мнению ряда авторов, одиночные мелкие
подмышечные узлы также не являются
серьезным диагностическим
признаком.
Исследование
лимфатических узлов
выполняется путем осмотра и пальпации.
При
пальпации определяют размеры лимфатических
узлов: их сопоставляют с величиной
каких-то округлых предметов (размерами
«с просяное
зерно», «с чечевицу», «с мелкую (среднюю,
крупную)
горошину», «с лесной орех», «с голубиное
яйцо»,
«с грецкий орех», «с куриное яйцо»).
Уточняют
число
увеличенных
лимфоузлов, их консистенцию
(тестоватая,
мягкоэластичная, плотная); подвижность,
болезненность
при
пальпации (признак воспалительных
процессов), спаянность
друг с другом в
конгломераты и спаянность
с окружающими тканями, наличие
отека окружающей
подкожной клетчатки и гиперемии
соответствующего участка кожи,
образование свищевых ходов.
Пальпацию
лимфатических узлов проводят кончиками
слегка
согнутых пальцев (обычно вторыми – пятыми
пальцами обеих рук), бережно, осторожно,
легкими, скользящими
движениями (как бы «перекатываясь»
через
лимфоузлы).
Пальпацию
лимфатических узлов проводят в
определенной последовательности.
Вначале
пальпируют затылочные
лимфоузлы, которые
располагаются
в области прикрепления мышц шеи
к затылочной кости, затем переходят к
ощупыванию
заушных
лимфоузлов, которые
находятся позади ушной
раковины на сосцевидном отростке
височной кости.
В области околоушной слюнной железы
пальпируют
околоушные
лимфатические узлы.
Нижнечелюстные
(подчелюстные)
лимфоузлы, которые
увеличиваются при различных
воспалительных процессах в полости
рта, прощупываются
в подкожной клетчатке на теле нижней
челюсти позади жевательных мышц (при
пальпации эти лимфоузлы
прижимают к нижней челюсти).
Подбородочные
лимфоузлы определяют движением пальцев
рук сзади
наперед вблизи средней линии подбородочной
области.
Поверхностные
шейные лимфатические узлы пальпируют
в боковых и передних областях шеи,
соответственно
вдоль заднего и переднего краев
грудино-ключично-сосцевидных
мышц. Длительное увеличение шейных
лимфатических узлов, достигающих порой
значительных
размеров, отмечается при туберкулезном
лимфадените,
лимфогранулематозе, лимфолейкозе.
Однако и у больных хроническим
тонзиллитом вдоль передних краев
грудино-ключично-сосцевидных мышц можно
нередко обнаружить
цепочки мелких плотных лимфоузлов.
При
раке желудка в надключичной области (в
треугольнике
между ножками грудино-ключично-сосцевидной
мышцы и верхнем краем ключицы) можно
обнаружить
плотный лимфатический узел («железа
Вирхова»
или «железа Вирхова — Труазье»),
представляющий собой
метастаз опухоли.
При
пальпации подмышечных
лимфатических узлов слегка
отводят руки больного в стороны. Пальцы
пальпирующей
руки вводят как можно глубже в подмышечную
впадину, после чего отведенная
рука больного возвращается в исходное
положение; при этом пациент не должен
прижимать
ее плотно к туловищу. Пальпация
подмышечных
лимфатических узлов проводится движением
пальпирующих пальцев в направлении
сверху вниз.
Увеличение подмышечных лимфатических
узлов наблюдается
при метастазах рака молочной железы, а
также при каких-либо воспалительных
процессах в области
верхних конечностей.
При
пальпации локтевых
лимфатических узлов захватывают
кистью собственной руки нижнюю треть
предплечья
исследуемой руки больного и сгибают ее
в локтевом суставе
под прямым или тупым углом. Затем
указанным
и средним пальцами другой руки скользящими
движениями
прощупывают sulci
bicipi
medialis
чуть выше надмыщелка плеча.
Паховые
лимфатические узлы прощупывают
в области пахового
треугольника (fossa
inguinalis)
в направлении, поперечном
по отношению к пупартовой связке.
Подколенные
лимфоузлы пальпируют
в подколенной
ямке согнутой под прямым углом в коленном
суставе
ноги, установленной коленом на твердую
опору.
Методика
исследования мышц.
Вначале
отмечается наличие жалоб на мышечную
слабость, мышечную утомляемость,
непроизвольное подергивание отдельных
групп мышц, ограничение и полное
отсутствие активных (произвольных)
движений.
Далее
оценивают степень развития мышечной
ткани методом осмотра, наличие атрофии
или гипертрофии отдельных мышц и мышечных
групп.
Далее
определяется тонус мышц: путем пальпации
симметричных участков тела или выполняя
активные (выполняет сам больной) и
пассивные (выполняет врач при расслабленном
состоянии мышц) движения.
При
снижении мышечного тонуса
пассивные сгибание и разгибание
соответствующей конечности происходит
необычайно легко, при отсутствии
существующего в норме незначительного
сопротивления.
При гипертонусе мышечное сопротивление
оказывается, наоборот, повышенным.
Поднимая и спуская голову больного,
можно оценить тонус мышц шеи.
Затем
оценивается мышечная сила:
по тому сопротивлению, которое
больной в состоянии преодолеть. При
исследовании мышечной силы сгибателей
врач предлагает
больному согнуть руку в локтевом суставе,
ногу
в коленном
суставе, кисть – в лучезапястном суставе,
стопу – в голеностопном
и т.д., после чего,
попросив пациента оказывать сопротивление,
пытается
разогнуть ее. При
исследовании мышечной силы разгибателей
плеча врач пытается согнуть руку больного
в
локтевом суставе, удерживаемую пациентом
в разогнутом
состоянии. Исследование проводится
раздельно
для мышц правой и левой конечностей,
мышечную силу так же определяют при
помощи динамометра.
Методика
исследования костной системы.
Вначале
обращают
внимание на жалобыбольного
на боли в костях. Острые боли в костях
после травмы могут свидетельствовать
о переломах костей; тупые, постепенно
нарастающие боли в костях нередко
бывают связаны с каким-либо
воспалительным процессом; упорные,
изнуряющие,
часто четко локализованные боли
встречаются при
метастазах в кости злокачественных
опухолей.
Далее
исследование костной системы выполняют
путем осмотра, пальпации, перкуссии.
При
осмотре определяют наличие различных
деформаций
костей
черепа, позвоночника, грудной клетки,
таза, конечностей. Могут отмечаться
изменения формы
нижних конечностей в виде Х-образных
(genu
valgum)
или О-образных (genu
varum)
ног, укорочение одной
из конечностей – при остеомиелите,
при
акромегалии – увеличение
пальцев рук и ног, скуловых костей,
нижней челюсти;
при врожденных пороках сердца,
инфекционном эндокардите, циррозе
печени,
бронхоэктатической болезни – утолщение
концевых фаланг пальцев рук в виде
барабанных палочек;
при склеродермии вследствие
разрушения
концевых фаланг пальцы рук укорачиваются,
приобретая
форму короткого очиненного
карандаша.
Пальпацию
костей выполняют строго симметрично.
Пальпаторно можно
более точно выявить
утолщение отдельных костей (например,
«рахитические
четки» ребер), определить неровность
их поверхности
и болезненность (при периоститах),
обнаружить патологические переломы.
Перкуссию
выполняют методом непосредственной
перкуссии, предложенным Ф.Г.
Яновским
(концевой
фалангой указательного или среднего
пальца правой руки)
или Л.
Ауэнбруггером
(ударять
концами выпрямленных и сведенных пальцев
2-5 пальцев), по плоским костям (грудина,
ребра, позвоночник, подвздошные
кости, лопатки, крестец). При заболеваниях
крови (анемии, множественной миеломе),
метастазах в кости злокачественных
опухолей определяется болезненность
плоских костей.
Методика
исследования суставов
Вначале
методом расспроса выясняют наличие у
больного
жалоб
на
боли в суставах
(постоянные или
летучие), утреннюю
скованность в суставах, ограничение
движений в
тех или иных суставах (тугоподвижность),
наличие хруста
(крепитации) при движении и
т.д.
Исследование
суставов выполняют строго симметрично
с двух сторон. Начинают с суставов
кисти, затем переходят
к исследованию локтевых и плечевых
суставов, височно-нижнечелюстного
сустава, шейного, грудного и поясничного
отделов позвоночника, крестцово-подвздошных
суставов, крестца и копчика, тазобедренных
и
коленных суставов, суставов стоп.
Исследование
суставов включает, обычно, осмотр и
пальпацию, возможно проведение
аускультации.
При
осмотреобращают
внимание на изменение конфигурации
суставов
(например, увеличение их в объеме,
веретенообразная
форма), сглаженность
их контуров, изменение
окраски
кожных покровов над
суставами (гиперемия,
пигментация, блеск).
При
пальпациисуставов
выявляется припухлость из-за выпота в
полость сустава, отека периартикулярных
тканей. Скопление свободной жидкости
в суставной
полости подтверждается появлением
симптома
баллотирования надколенника.
Для его определения больного
укладывают горизонтально
с максимально разогнутыми конечностями,
большие пальцы рук располагают на
надколенник,
а ладонями обеих рук сжимают латеральную
и медиальную области коленного сустава.
Далее большими
пальцами производят толчок надкоколенника
в направлении передней поверхности
сустава.
При наличии в полости коленного сустава
свободной
жидкости пальцы ощущают ответный слабый
толчок,
обусловленный ударом надколенника о
кость
бедра. Обращают
так же внимание на
наличие болезненности
суставов при
их ощупывании, повышение
температуры кожи
над областью суставов
(прикладывают тыльную сторону кисти
к кожным покровам над симметричными
суставами; если
оба симметричных сустава оказывается
вовлеченным в патологический процесс,
то кожная температура оценивается путем
сравнения с
температурой
кожи над другими неизмененными суставами).
С помощью сантиметровой ленты измеряют
окружность
симметричных суставов.
Далее
определяют объем
активных и пассивных движений, выявляют
тугоподвижность, болевые ощущения при
движении. При этом активные движения
совершает сам больной, а пассивные
(сгибание, разгибание, отведение,
приведение конечности) выполняются
врачом при полном расслаблении мышц
больного.
При
выполнении в суставах того или иного
движения образуется
определенный угол, который при
необходимости можно измерить при
использовании специальных приборов
гониометров.
Для
определения
хруста (крепитации) ладонь
врача кладется на соответствующий
сустав и совершаются движения (активные
или пассивные) в этом суставе.
Симптомы
«барабанных палочек» и «часовых стекол»
– колбовидное утолщение концевых фаланг
пальцев рук и ног и изменение формы
ногтей.
Диагностическое
значение симптома: наблюдается при
длительно текущих заболеваниях легких
(хронические нагноительные процессы),
сердца (подострый инфекционный эндокардит,
врожденные пороки сердца), печени
(цирроз).
Источник
Расспрос. При значительном увеличении лимфатических узлов ребенок или его родители могут обратить на это внимание и предъявить соответствующие жалобы. При лимфадените ребенок может пожаловаться на боль в области лимфатических узлов, появление припухлости или покраснения.
Осмотр. При осмотре можно обнаружить лишь резко увеличенные поверхностно расположенные лимфатические узлы. При лимфадените выявляют гиперемию кожи и отек подкожной жировой клетчатки над воспаленным и, как правило, болезненным лимфатическим узлом.
Пальпация. При пальпации лимфатических узлов определяют:
• величину узлов; в норме их диаметр достигает 0,3-0,5 см, т.е. размера мелкой горошины. Различают следующие размеры лимфатических узлов: с просяное зерно (I степень), чечевицу (И степень), горошину (III степень), боб (IV степень), волошский орех (V степень), голубиное яйцо (VI степень). Увеличение лимфатических узлов может быть симметричным, распространенным или изолированным и достигать такой степени, что они становятся видимыми при осмотре;
• количество: если в каждой группе пальпируется не более 3 узлов, их считают единичными, более 3-множественными;
• консистенцию – мягкие, эластичные, плотные. Консистенция в значительной степени зависит от давности поражения и характера процесса; при хронических процессах узлы бывают плотными, при недавнем увеличении они обычно мягкие, сочные. В норме узлы мягкоэластические;
• подвижность – в норме узлы подвижны;
• отношение к коже, подкожной жировой клетчатке и между собой (спаяны или нет). В норме узлы не спаяны;
• чувствительность и болезненность при пальпации: в норме узлы нечувствительны и безболезненны; болезненность указывает на острый воспалительный процесс.
Симметричные группы лимфатических узлов, за исключением локтевых, пальпируют одномоментно обеими руками.
Для пальпации затылочных Лимфатических узлов руки располагают плашмя на затылке. Круговыми движениями методически передвигая пальцы и прижимая их к коже ребенка, ощупывают всю поверхность затылочной кости. У здоровых детей затылочные лимфатические узлы прощупываются не всегда.
Для определения околоушных лимфатических узлов тщательно ощупывают область сосцевидного отростка, а также область кпереди от мочки уха и наружного слухового прохода. У здоровых детей эти лимфатические узлы обычно не пальпируются.
Подбородочные лимфатические узлы пальпируются при движении пальцев сзади наперед около средней линии подбородочной области. У здоровых детей они прощупываются редко.
Для пальпации подчелюстных лимфатических узлов голову ребенка несколько наклоняют вниз. Четыре пальца полусогнутой кисти, повернутой ладонью вверх, подводят под ветви нижней челюсти и медленно выдвигают.
Обычно эти лимфатические узлы легко пальпируются (размером до горошины) и легко захватываются пальцами.
Передне шейные лимфатические узлы можно пропальпировать, перемещая пальцы рук по передней поверхности грудино-ключично-сосцевидной мышцы сверху (от уровня угла нижней челюсти) вниз преимущественно в верхнем шейном треугольнике.
Заднешейные лимфатические узлы пальпируют по задней поверхности грудино-ключично-сосцевидной мышцы, также перемещая пальцы сверху вниз по ходу мышечных волокон, преимущественно в нижнем шейном треугольнике.
Для пальпации надключичных лимфатических узлов необходимо, чтобы ребенок опустил плечи и несколько наклонил голову вниз, чтобы добиться расслабления мышц. Пальцы рук помещают в надключичную область латеральнее грудино-ключично-сосцевидной мыщцы. В норме эти узлы не прощупываются.
Для выявления подключичных лимфатических узлов проводят пальпацию в подключичной области по ходу верхних ребер. В норме они не прощупываются.
При пальпации подмышечных лимфатических узлов ребенка просят отвести руки в стороны. Исследователь вводит пальцы как можно глубже и выше в подмышечные впадины, после чего ребенок должен опустить руки вниз. Скользящим движением, слегка прижимая мягкие ткани к грудной клетке, смещают пальцы сверху вниз. Эта группа лимфатических узлов обычно хорошо пальпируется.
Торакальные лимфатические узлы прощупывают на передней поверхности грудной клетки под нижним краем большой грудной мышцы. В норме они не пальпируются.
Для исследования локтевых лимфатических узлов руку ребенка сгибают в локтевом суставе под прямым углом, удерживая ее за кисть пальцами одной руки, а пальцами другой прощупывают желобок двуглавой мышцы в области локтя и несколько выше. У здоровых детей эти узлы пальпируются не всегда.
Паховые лимфатические узлы пальпируются по ходу паховой связки и у здоровых детей.
Для пальпации подколенных лимфатических узлов ногу ребенка сгибают в коленном суставе и ощупывают мягкие ткани в области подколенной ямки. В норме они не выявляются.
У здоровых детей обычно пальпируется не более трех групп лимфатических узлов. В норме не пальпируются подбородочные, над- и подключичные, торакальные, кубитальные, подколенные.
Лимфатические узлы можно назвать нормальными, если их размер не превышает мелкой горошины, они единичны, мягкоэластической консистенции, подвижны, не спаяны с кожей и между собой, безболезненны.
Лимфаденопатия – увеличение размеров лимфатических узлов иногда с изменением их консистенции.
Полиадения – увеличение количества лимфатических узлов.
Кроме клинического исследования лимфатических узлов, для более точной диагностики их поражения применяют пункцию, биопсию и лимфографию.
СЕМИОТИКА ПОРАЖЕНИЯ ЛИМФАТИЧЕСКИХ УЗЛОВ.
У детей часто обнаруживаются изменения лимфатических узлов, как локальные, так и генерализованные. При этом возможны реактивная гиперплазия, возникающая в результате иммунного ответа на инфекцию, и непосредственное участие лимфатических узлов в воспалительном или опухолевом процессе.
Локальное (регионарное) увеличение лимфатических узлов отмечается при гнойных кожных процессах: фолликулите, пиодермии, фурункулезе, множественных милиарных абсцессах, инфицированной ране, гидрадените и т.д.
При дифтерии, скарлатине, обычной ангине отмечается реакция шейных групп лимфатических узлов.
При болезни «кошачьей царапины» увеличиваются кубитальные или подмышечные лимфатические узлы.
При массивной инфекции или при ослаблении организма ребенка может развиться банальный лимфаденит, лимфатические узлы становятся плотными, болезненными, кожа над ними может покраснеть, в окружающих тканях возникает отек (периаденит). При последующем гнойном расплавлении появляется флюктуация. Исходом расплавления узла может стать вовлечение в процесс подкожной клетчатки (аденофлегмона).
Туберкулез периферических лимфатических узлов ограничивается определенной областью, чаще всего шейной группой. Лимфатические узлы представляют собой объемный, плотный, безболезненный пакет, обнаруживающий тенденцию к казеозному распаду и образованию свищей, после которых остаются неровные «звездчатые» рубцы. Узлы спаяны между собой, кожей и подкожной клетчаткой.
Неинфекционные заболевания, например лимфосаркома, могут проявляться увеличением одной группы лимфатических узлов на шее или над ключицей. Лимфатические узлы очень плотные, безболезненные при пальпации, местные воспалительные изменения отсутствуют.
Источник
Salvatore Mangione, М. D.
ОБЩИЕ СВЕДЕНИЯ
Лимфатические узлы = л/у.
Исследование лимфатических узлов (л/у) является важной частью общего клинического обследования. Методичный поиск увеличенных лимфатических узлов может дать ценную информацию о злокачественном новообразовании или системном заболевании. Некоторые из этих «предупреждающих» увеличенных лимфатических узлов стали частью медицинского фольклора, будучи названными по имени врачей, впервые описавших их.

1. Какие важные характеристики лимфатические узлы следует оценить при пальпации?
- Размер. Размер легко определить при помощи пластиковой линейки. Клинически значимым, с определенной долей вероятности указывающим на патологический процесс, признается увеличение л/у > 1 см. Однако существуют исключения из этого правила: например, передние ушные л/у < 1 см часто свидетельствуют о патологии и, наоборот, значительно увеличенные л/у доброкачественной природы часто обнаруживаются у лиц, принимающих наркотики внутривенно. Увеличение л/у > 5 см почти всегда обусловлено новообразованием.
- Консистенция. Каменистая плотность л/у обычно обусловлена их вовлечением в злокачественный процесс, но существуют исключения. Например, при болезни Ходжкина л/у чаще всего резиновой плотности. Флюктуирующие л/у отражают некроз или бактериальный лимфаденит. Они могут открываться на коже, образуя свищи (характерно для туберкулеза). Л/у этого типа часто называют бубонами, особенно если они локализуются в паху. Иногда пальпируются л/у, дающие ощущение крупной дроби или горошка. Чаще всего они маленькие, близкие (но не одинаковые) по размеру у разных больных; твердые, но не каменистой плотности; подвижные, безболезненные при пальпации и четко отграниченные.
- Образование конгломератов. При слиянии и образовании конгломератов отдельные л/у трансформируются в большие опухолеподобные образования. Формирование конгломератов л/у характерно для злокачественных новообразований, но оно может быть обусловлено и воспалительными процессами, например, хроническими инфекциями или саркоидозом. Помимо слияния, л/у могут быть спаяны с кожей или подлежащими тканями.
- Болезненность при пальпации. Болезненность при пальпации является важной клинической характеристикой, обычно обусловленной воспалением, но иногда и злокачественными опухолями. При туберкулезе л/у могут быть как болезненными, так и безболезненными.
На заметку. Лимфатические узлы при доброкачественных заболеваниях характеризуются небольшим размером, мягкой консистенцией, безболезненностью при пальпации, хорошей отграниченностью. Лимфатические узлы при злокачественных новообразованиях большие, каменистой плотности, безболезненные при пальпации, образуют конгломераты. Лимфатические узлы при воспалении болезненные при пальпации, твердые (но не каменистой плотности), изредка флюктуируют и часто образуют конгломераты.
2. Какие особенности следует учитывать при оценке клинической значимости лимфатических узлов?
Важное значение имеет локализация лимфатических узлов. Как сказано выше, клиническая значимость пальпируемых передних ушных л/у любого размера выше, чем л/у аналогичного размера в любой другой области. Очень важно различать генерализованную и региональную лимфаденопатию, которые обусловлены двумя отличающимися группами патологических процессов и подразумевают разный алгоритм дифференциального диагноза.
Причины генерализованной лимфаденопатии:
- диссеминированные злокачественные опухоли, особенно гематологические (лимфомы, лейкозы);
- заболевания соединительной ткани (включая саркоидоз);
- инфекции (инфекционный мононуклеоз, сифилис, цитомегаловирусная инфекция, токсоплазмоз, ревматизм, СПИД, туберкулез и, конечно, бубонная чума прошлых лет);
- прочее, в том числе лекарственные реакции (например, на фенитоин), внутривенное введение наркотиков.
Региональная лимфаденопатия обычно обусловлена местной инфекцией или новообразованием.
3. В каких анатомических областях нужно проводить пальпацию с целью выявления лимфатических узлов?
Л/у следует пытаться пропальпировать в подмышечных впадинах, в области надмыщелков, на голове и шее, в надключичных ямках, в паху и на передней поверхности бедра. Увеличенные л/у, имеющие клиническую значимость, могут быть обнаружены в подколенных ямках и околопупочной области.
4. Какова клиническая значимость увеличенных подмышечных л/у?
В норме подмышечные л/у не пальпируются, хотя мелкие, подвижные, мягкие, безболезненные при пальпации л/у могут обнаруживаться и у здоровых людей. Более крупные, подвижные, болезненные при пальпации л/у встречаются при небольших ранах и инфекционных процессах в руке (болезнь кошачьей царапины, инфекции кожи). Более плотные, неподвижные, образующие конгломераты л/у чаще всего свидетельствует о метастазах (обычно рака легкого или молочной железы).
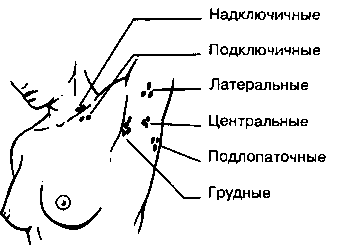
Рис. 18.1. Группы подмышечных лимфатических узлов. (Приводится с разрешения из: De Gowin R.L.: De Gowin & De Gowin’s Diagnostic Examination, 6-th ed. New York, McGrow-Hill, 1994)
5. Опишите методику пальпации подмышечных л/у.
Подушечками пальцев проводят глубокую пальпацию подмышечной ямки и ее верхушки. Сначала эту манипуляцию выполняют, когда рука больного расслаблена и пассивно отведена от грудной клетки, затем повторяют ее, когда рука пассивно приведена к грудной клетке.
6. Какова клиническая значимость увеличенных л /у головы и шеи?
Клиническая значимость зависит от локализации.
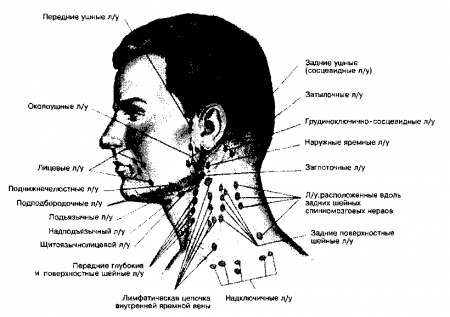
- Увеличение затылочных л/у, расположенных на границе головы и шеи, характерно для детских инфекций. У взрослых затылочные л/у увеличиваются редко, если только нет явных признаков инфекции волосистой части головы. В отсутствие инфекции увеличение затылочных л/у обычно

Рис. 18.2. Лимфатические узлы головы и шеи (Приводится с разрешения из: Seidel Н.М., Ball J.W., Dains J.E., Benedict G.W.: Mosby’s Guide to Physical Examination, 3rd ed. St. Louis, Mosby, 1995) свидетельствует о генерализованной лимфоаденопатии (например при ВИЧ инфекции). - Увеличение заднешейных л/у бывает при перхоти.
- Увеличение передних ушных л/у выявляется при лимфомах, а также при конъюнктивитах с ипсилатеральной стороны (последний феномен получил название синдрома Парино в честь Анри Парино — одного из отцов-основателей французской офтальмологии).
- Увеличение л /у, расположенных около обеих ветвей нижней челюсти (поднижнечелюстные и подподбородочные л/у) чаще всего отражает местный патологический процесс (обычно периодонтит или другие инфекции зубов), а не метастазирование злокачественных опухолей из органов, находящихся вне пределов головы и шеи.
При пальпации л/у каменистой плотности следующей локализации можно предположить приведенный ниже диагноз.
- Верхние заднешейные л/у —опухоль носоглотки.
- Подподбородочные и поднижнечелюстные — опухоль носа, губы, передней части языка или передней части дна ротовой полости.
- Средние глубокие шейные л/у — опухоль основания языка или гортани.
- Нижние глубокие шейные л/у — первичный рак щитовидной железы или шейного отдела пищевода.
7. Что такое скрофула?
Скрофула — это устаревший термин, обозначающий туберкулезный лимфаденит шейных л/у. Из-за увеличенных л/у шея больного напоминает шею свиньи; scrofa — по-латыни означает «свинья». В допастеровскую эру скрофула была широко распространена, особенно у детей, получавших молоко от инфицированных коров. Скрофулу лечили следующим образом: детей выстраивали перед королем, который исцелял их своим прикосновением. Эффективность такой «терапии» говорит не о целительной силе королевской власти, а о доброкачественной природе заболевания.
8. Какова клиническая значимость л/у головы и шеи, напоминающих при пальпации крупную дробь?
Л/у этого типа мелкие, размером с горошину, безболезненные при пальпации, подвижные, хорошо отграниченные. Они очень часто встречаются, особенно у маленьких детей, и в большинстве случаев отражают предшествующую инфекцию. После излечения они могут сохраняться в течение нескольких недель. Их расположение отражает локализацию инфекционного процесса.
- Переднешейные л/у — инфекции верхних дыхательных путей и передней части ротовой полости.
- Заднешейные л/у — средний отит и инфекции волосистой части головы.
9. Что такое дельфийские узлы?
Дельфийские узлы — это группа мелких, срединно расположенных пред-гортанных л/у, лежащих на перстнещитовидной мембране. Их называют дельфийскими из-за высокой прогностической значимости (в древней Греции известным прорицателем был оракул из города Дельфы). Увеличение этих л/у бывает при болезнях щитовидной железы (подострый тиреоидит, болезнь Хашимото, рак щитовидной железы), а также при раке трахеи. Не следует путать дельфийские узлы с пирамидальной долей щитовидной железы.

Рис. 18.3. А. Пирамидальная доля щитовидной железы — это направленный вверх вырост ткани щитовидной железы, обычно начинающийся от перешейка или левой доли железы. Пирамидальная доля может следовать параллельно щитоязычному протоку до подъязычной кости. Б. Дельфийские л/у — это увеличенные л/у, расположенные на щитоподъязычной мембране. Чаще всего указывают на рак щитовидной железы или подострый тиреоидит. (Приводится с разрешения из: De Gowin R.L.: De Gowin & De Gowin’s Diagnostic Examination, 6-th ed. New York, McGrow-Hill, 1994)
10. Какова клиническая значимость увеличенных надключичных л/у?
Обнаружение увеличенного л/у в правой или левой надключичной ямке является важной находкой, чаще всего указывающей на рак ипсилатерального легкого или молочной железы. Вместе с тем следует отметить, что увеличение л/у в правой надключичной ямке может наблюдаться при раке нижней доли левого легкого вследствие перекрестного лимфооттока. Увеличение надключичного л/у в левой надключичной ямке может быть обусловлено метастазированием различных злокачественных опухолей, исходящих из органов брюшной полости и малого таза (см. ниже). Крупный левый надключичный л/у часто называют сигнальным узлом (предупреждающим о находящейся на далеком расстоянии злокачественной опухоли) или узлом Труазье (см. ниже).
11. Что такое узел Труазье?
Это одиночный л/у в левой надключичной ямке, часто расположенный позади ключичной головки грудиноключично-сосцевидной мышцы. Узел Труазье может возникать вследствие метастазирования рака ипсилатерального легкого, молочной железы, а также пищевода. Чаще всего, однако, узел Труазье обусловлен метастатическим распространением опухолей, исходящих из органов брюшной полости и малого таза — желудка, кишки, печени, почек, поджелудочной железы, яичек и эндометрия. Когда этот узел обусловлен метастазом при раке желудка, то он носит название Вирховской железы (Вирховского узла).
12. Расскажите о Труазье.
Шарль Е. Труазье (1844-1919) — выпускник, а затем и профессор Парижского Университета. Блестящий патологоанатом и великолепный клиницист, он внес большой вклад в медицину, изучая распространение злокачественных опухолей по лимфатическим путям. Работы Труазье касались и других направлений: ревматоидные узелки, менингит, тромбоз глубоких вен, гемохроматоз. И сейчас бронзовый диабет (гемохроматоз) часто называют синдромом Труазье.
13. Расскажите о Вирхове.
Рудольф Л. К. Вирхов (1821-1902) закончил Военно-медицинский институт им. Фридриха-Вильгельма в Берлине. В этот институт он поступил после того, как осознал, что его голос недостаточно мощей для успешной карьеры проповедника. Вирхов уволился из вооруженных сил в 1847 г. После множества неудачных попыток сотрудничества с различными медицинскими журналами, Вирхов основывает свое периодическое издание, получившее известность под названием Virchow’s Archiv. Он внес огромный вклад в медицину, занимаясь гемостазом и эмболией легочной артерии (см. триаду Вирхова при тромбозе вен), лейкозом, социальной гигиеной и профилактической медициной. Временами научный реакционер, в политике Вирхов был либералом с социалистическими симпатиями. Когда в 1848 г. в Берлине вспыхнуло восстание, Вирхов даже принял участие в строительстве баррикад. Он подвергал жесткой критике социальную несправедливость и плохие гигиенические условия своего времени, которые он считал причиной часто повторяющихся эпидемий. В своем рапорте правительству, который практически стал обвинительным актом против индустриальной революции, он спрашивал: «Не приведет ли триумф человеческого гения к тому, что вся человеческая раса станет несчастной?». В сферу его интересов входили антропология, археология, история медицины. Вирхов умер в возрасте 81 года от осложнений после перелома бедра, который он получил, прыгая с движущегося трамвая.
14. Как следует пальпировать надключичные л/у?
Больной сидит, смотрит прямо пред собой, его руки опущены (что уменьшает риск принять за л/у шейные позвонки или мышцы). Врач находится за спиной больного — из этого положения удобнее пальпировать надключичную ямку. Проводят и пальпацию в положении больного лежа на спине, когда благодаря воздействию силы тяжести л/у становятся более подвижными, что увеличивает шанс их обнаружить. Наконец, выполнение больным пробы Вальсальвы или даже простое покашливание может переместить ближе к поверхности кожи глубоко лежащие л/у, позволяя им достигнуть пальцев врача.
15. Какова клиническая значимость увеличенных надмыщелковых (локтевых) л/у?
Увеличение надмыщелковых л/у встречается при воспалительном процессе в руке или предплечье. Эти л/у могут быть увеличены у лиц, злоупотребляющих наркотическими препаратами (при в/в употреблении), а также при саркоидозе.
16. Как следует пальпировать надмыщелковые л/у?
Врач правой рукой пожимает правую руку больного, одновременно кончиками пальцев левой руки пальпируя область надмыщелков (дистальную треть медиальной борозды двуглавой мышцы — Прим. перев.). Исследование надмыщелковых л/у слева проводят аналогично описанному, поменяв руки.
17. Какова клиническая значимость увеличенных паховых и бедренных л/у?
Паховые л/у расположены латеральнее бедренных, находящихся ближе к гениталиям. Различия не только анатомические, но и клинические. Увеличение бедренных л/у настораживает меньше, чем паховых. Часто бедренные л/у увеличиваются при микозах стоп. Увеличение паховых л/у значительно более информативно и может свидетельствовать о злокачественном новообразовании. При биопсии паховых л/у можно получить различную диагностическую информацию; при биопсии же бедренных л/у обычно обнаруживают лишь реактивный процесс.
18. Какова клиническая значимость увеличенных подколенных л/у?
Очень невелика. Подколенные л/у расположены так глубоко, что недоступны пальпации. Даже если их удалось пропальпировать, клиническая значимость остается неясной.
19. Что такое узелок сестры Марии Джозеф?
Это околопупочный узелок или плотное опухолевидное образование, обнаруживаемое при осмотре или пальпации пупка. Этот чрезвычайно ценный симптом свидетельствует о метастазировании внутритазовой или внутрибрюшной опухоли — чаще всего рака: желудка или яичника. Этот симптом был впервые описан в 1928 г. д-ром W. J Мауо. Статья основана на наблюдении первого ассистента д-ра W. J. Мауо — хирургической сестры Марии Джозеф из госпиталя Св. Девы Марии.
20. Расскажите о сестре Марии Джозеф.
Мария Джозеф родилась в Саламанке,