Грыжи шейного отдела лимфоузлы
С тяжестью в области затылка, шумом в ушах, болью в шее при повороте головы, онемением или покалыванием в руках, внезапными нарушениями координации сталкивается ежедневно множество людей. Такие симптомы, чаще всего, свидетельствуют о развитии шейного остеохондроза. Кажущееся вполне безобидным, заболевание может со временем привести и к более серьезным последствиям.
Взаимосвязь лимфосистемы и ШОХ
Лимфоузел представляет собой своеобразный фильтр, через который проходят все вещества, попадающие в кровоток.
Воспаление периферического органа – защитная функция лимфатической системы, ограничивающая распространение инфекции по всему организму. Одной из причин увеличения узла может являться остеохондроз.
Может ли быть воспалительный процесс?
 Итак, могут ли увеличиваться лимфоузлы при шейном остеохондрозе?
Итак, могут ли увеличиваться лимфоузлы при шейном остеохондрозе?
В случае дегенеративно-дистрофических изменений дисков в шейном отделе позвоночника ущемляются корешки нервов, отходящих от спинного мозга, что способствует ухудшению кровоснабжения близлежащих тканей и развитию в них воспалительного процесса. Патология сопровождается ускорением оседания эритроцитов в периферической крови.
Лимфатическая система формирует иммунный ответ: происходит увеличение выработки защитных, уничтожающих чужеродные вещества, клеток – лимфоцитов. Процесс на начальном этапе характеризуется незначительным увеличением лимфоузлов.
При прогрессирующей патологии костных тканей могут появиться симптомы:
- резкое воспаление лимфоузлов, при котором они не только увеличены, но и болезненны;
- человеку становится некомфортно поворачивать голову;
- незначительное повышение температуры тела.
Увеличение лимфоузлов при дегенеративных процессах в шейном отделе позвоночника происходит в зоне шеи, под или над ключицей. В редких случаях патология может наблюдаться в подмышечной впадине.
Каких изменений не наблюдается?
Лимфоузлы при шейном остеохондрозе не изменяют свою структуру, не спаиваются с соседними тканями и остаются подвижными, что хорошо ощущается при пальпации.
Также отсутствует зуд и покраснение кожных покровов в области очага воспаления.
Лимфоаденопатия при заболевании позвоночника
Лимфоаденопатия – медицинский термин, подразумевающий увеличение одного или нескольких лимфоузлов. Диагноз является предварительным и требует уточнения этиологии заболевания.
Воспаление в лимфоузлах, вызванное патологическим процессом в органах и тканях, свидетельствует о проникновении инфекции в периферические органы лимфатической системы и развитии лимфаденита.
Симптомы
 Симптоматику лимфаденита можно разделить на группы:
Симптоматику лимфаденита можно разделить на группы:
- Признаки общей интоксикации организма (в выраженной форме или незначительной степени) – повышение температуры, вялость, утомляемость, ощущения ломоты в мышцах.
- Локальная клиническая картина – увеличение, болезненность лимфоузла при надавливании на него. Возможно развитие гнойного процесса в узле с выходом белой или зеленоватой жидкости (гноя) сквозь кожные покровы.
Если вас мучает остеохондроз шейного отдела, контролируйте состояние лимфоузлов – на начальном этапе лимфаденит может протекать бессимптомно. Проявление признаков заболевания требует обязательной консультации врача.
Что вызывает боль?
В некоторых случаях даже значительное увеличение лимфоузла не сопровождается болью, что свидетельствует о наличии скрытого очага воспаления. При этом лимфоциты успевают устранить инфекцию, и узел возвращается к своим первоначальным размерам.
Появление болезненных ощущений в лимфоузле будет говорить о том, что воспалились ткани периферического органа.
Диагностика
Определить характер патологических изменений в лимфоузле может только врач.
Необходима консультация терапевта, в ходе которой специалист проводит сбор анамнеза и визуальный осмотр пациента. Также может потребоваться посещение невропатолога, хирурга или вертебролога.
Методы обследования
Целью диагностического обследования является определение первопричины развития лимфаденита.
Лабораторные методы:
- общий, биохимический анализ крови;
- общий анализ мочи;
- иммунограмма – определение состояния иммунной системы человека по основным показателям.
Специалист может дополнительно назначить ультразвуковое исследование пораженного лимфоузла.
Чем опасно?
Отсутствие лечения лимфаденита опасно развитием осложнений:
- Тромбофлебита.
- Периаденита.
- Флегмоны – поражения мягких тканей гноеродными микроорганизмами в результате распространения воспалительного процесса за пределы лимфоузла. В случае отсутствия лечения осложнения существует риск летального исхода.
Что делать?
Если дегенеративно-дистрофические процессы шейного отдела позвоночника повлекли за собой увеличение лимфатических узлов, вам необходимо обязательно обратиться к врачу в кратчайшие сроки.
До оказания медицинской помощи предпримите следующие меры:
- контролируйте чистоту кожных покровов в области воспаления;
- примите болеутоляющий препарат или средство для снижения температуры (при наличии гипертермии).
Лечение
Комплексная терапия, назначемая врачом, направлена на устранение первопричины лимфаденита – шейного остеохондроза:
- прием больным хонропротекторов – препаратов, стимулирующих восстановление хрящевой ткани (Структум, Афлутоп, Артра, мазь Хондроксид);
- противовоспалительные средства – Нимесулид, Диклофенак;
- препараты для снятия мышечного спазма и снижения рефлекторной активности центральной нервной системы — Мидокалм, Сирдалуд.
Для нормализации лимфатической системы врачом могут быть назначены медикаменты, улучшающие кровообращение, УВЧ-терапия, электрофорез.
В случае гнойного лимфаденита показано лечение антибиотиками и хирургическое вмешательство:
- вскрытие абсцесса;
- удаление жидкости;
- дренаж раны.
Также в терапию лимфаденита и остеохондроза входит прием больным витаминных комплексов.
Как предотвратить?
 Профилактика лимфоаденопатии заключается в предотвращении появления очагов воспаления:
Профилактика лимфоаденопатии заключается в предотвращении появления очагов воспаления:
- соблюдение правил личной гигиены;
- обязательная обработка царапин и других травм кожных покровов;
- избегание переохлаждения организма.
Чтобы исключить воздействие на лимфоузлы шейного остеохондроза, посоветуйтесь с врачом и разработайте комплекс гимнастических упражнений для позвоночника, не допускайте длительного сидения в одной позе, правильно организуйте свое рабочее место и соблюдайте принципы сбалансированного питания.
В большинстве случаев прямой связи между увеличением лимфоузлов и шейным остеохондрозом нет. Чаще всего причиной патологических процессов в лимфатической системе является проникновение в организм инфекционных агентов.
Однако, беспечное отношение и отсутствие лечения при первых признаках дегенеративно-дистрофических изменений дисков шейного отдела позвоночника может привести к развитию воспаления в лимфоузлах.
Источник

Механизм появления боли в шее
Основная причина – нарушение нормального функционирования позвонков. Чтобы понять, в чем дело, достаточно немного ознакомиться с анатомией шейного отдела.
Он является наиболее подвижным, имеет большой изгиб и состоит из семи позвонков. Но главной особенностью шейного отдела считается близость к центральной нервной системе, из-за чего рядом с ним проходит большое количество крупных нервных стволов и кровеносных сосудов.
Поэтому даже малейшее нарушение в его работе способно вызвать сильные боли и тугоподвижность в суставах.
Неспецифические причины болей в шейном отделе:
Растяжение, деформация мышц или связок шеи. Так называемая «механическая» боль. Острое состояние, которое спровоцировано неловким или резким движением.Чаще всего возникает у спортсменов во время тренировок и соревнований при неправильной или чрезмерной нагрузке.
Хронические нагрузки на мышцы и сухожилия шеи. Боль может быть следствием длительного вынужденного положения головы, которое сопровождается перенапряжением шейных мышц и блокированием фасеточных суставов. Это состояние знакомо офисным работникам, швеям, студентам и даже школьникам. В такой позе мышцы как бы «затекают», и малейшее движение вызывает тянущую боль в задней части шеи, усиливающуюся при поворотах головы.
Травмы (переломы, вывихи позвонков, повреждение мягких структур). Боль возникает в результате механического воздействия в области шеи. Она может появиться сразу или через некоторое время. Наиболее часто встречающиеся травмы – ушибы позвоночника,компрессионные переломы шейных позвонков, позвоночных дуг и отростков, а также компрессия спинного мозга. При ушибе происходит повреждение околопозвоночных мышц и разрывы надостных или межостных связок позвоночника. Пострадавший жалуется на пульсирующую или тянущую боль и резкое ограничение движений головой. В месте удара образуется кровоподтек. При переломах позвонков клиническая картина несколько иная. Пациентов с такой травмой беспокоят очень сильные боли и нарушение чувствительности. Движения в шейном отделе невозможны.
Патологии, вызывающие боли в шейном отделе позвоночника
Боль в шейном позвоночнике (цервикалгия) – всего лишь один из симптомов, который может сопровождать неврологические, ревматологические, травматологические, терапевтические патологии.
Нередко она является одним из ранних признаков, сигнализирующих о том, что с организмом что-то не так.
Но, как правило, эти первые звоночки многие пациенты просто игнорируют, даже не подозревая, чем грозит им промедление и несвоевременное обращение к врачу.
Заболевания мышц шеи. Боли сопровождают миогенный (мышечно-тонический и миофасциальный) синдром–хроническое состояние, характеризующееся формированием локальных уплотнений в мышечной ткани. Причина их появления – постоянный спазм, при котором небольшие участки мышечных волокон перерождаются в шишки и узлы. Он может возникнуть по разным причинам – от травмы (ушиба, растяжения) и эмоционального перенапряжения (стресса) до серьезных соматических патологий и аномалий опорно-двигательной системы (искривления позвоночника, плоскостопия и пр.).
Дегенеративные болезни позвоночника (шейный остеохондроз, спондилез, спондилоартроз, пролапс или грыжа межпозвоночного диска). Остеохондроз одна из наиболее частых причин болей в шее. На начальных стадиях пациенты испытывают небольшой дискомфорт, но по мере прогрессирования патологии они жалуются на «прострелы» при резком движении и частые головные боли. Если происходит разрыв фиброзного кольца, формируется межпозвоночная грыжа, которая становится источником постоянных и очень сильных болей в шее. При спондилезе боли пульсирующие, могут отдавать в челюсть или верхнюю конечность. При спондилоратрозе болевой синдром прогрессирует медленно, усиление неприятных ощущений происходит при смене положения тела и сопровождаетсятугоподвижностью в шейном отделе.
Воспалительные заболевания (спондилиты, спондилоартриты). Боль бывает разного характера – тянущая, резкая, ноющая.Ее интенсивность зависит от этиологии и стадии болезни.
Стеноз позвоночного канала. Хроническое заболевание, при котором центральный позвоночный каналсужается из-за вторжения в его просвет хрящевой, костной или мягкой ткани.Как следствие ?происходит компрессия спинного мозга и его корешков, что всегда сопровождается болью в шее, чувствительными и двигательными расстройствами. Патология нередко возникает на фоне спондилеза, травм шеи, воспалительных процессов, межпозвонковых грыж и опухолей.
Инфекционные процессы в позвоночнике (остеомиелит, туберкулез позвонков). Воспалительные изменения при остеомиелите вызывают резкую пульсирующую боль, которая не перестает беспокоить пациента ни днем, ни ночью. При туберкулезе костей интенсивная боль возникает во второй фазе, когда патологический процесс выходит за пределы позвонка. При этом окружающие его мышцы воспаляются, выбухают и становятся болезненными при пальпации. Осложнением инфекционных процессов нередко становится спинальный эпидуральный абсцесс – локальное гнойное воспаление эпидурального пространства, характеризующееся разлитой болью, высокой температурой и ригидностью мышц.
Опухоли (первичные и метастатические). Причиной дискомфорта становятся метастазы в позвоночник, что нередко происходит при раке легких, матки, желудка. Сначала пациента беспокоит умеренная тянущая боль в шее сзади. Но постепенно, по мере роста вторичного новообразования, она усиливается. Среди первичных причин появления боли в шейном отделе позвоночника основными считаются остеогенная саркома, лейкозы и миеломная болезнь (патология из группы хронических миелобластных лейкозов).
Системные заболеваниясоединительной ткани. Они всегда протекают с поражением костно-хрящевых структур. Чаще всего неприятные ощущения в шее беспокоят при ревматоидном артрите инекоторых других коллагенозах – склеродермии, дерматомиозите, узелковом периартериите.
Инфекционные заболевания (менингит, энцефалит, полиомиелит, эпидемический паротит). Боли в шее появляются на начальных стадиях каждой из перечисленных патологий. При нейроинфекциях они постепенно перемещаются и превращаются в сильную головную боль, сопровождающуюся многократной рвотой.
Гиперостоз (болезнь Форестье). Избыточное образование костной ткани, которая постепенно замещает хрящи и связки. Чаще всего происходит поражение передней продольной связки позвоночника. В большинстве случаев дискомфорт, тугоподвижность и боли начинаются в грудном отделе, но по мере прогрессирования заболевания распространяются на шейный и поясничный отдел позвоночника.
Остеопороз. Интенсивность боли зависит от стадии заболевания. Кроме того, ее могут вызывать компрессионные переломы позвонков, возникшие на фоне запущенной патологии.
Цервикальная миелопатия. Полиэтиологическое заболевание, характеризующееся поражением спинного мозга. Боль в шее иррадиирует в лопатку или плечо, усиливается при движениях.
Лимфаденит. Боль шейных лимфоузлов спровоцированаих воспалением, которое, как правило, является вторичным и развивается на фоне других патологических процессов инфекционно-воспалительного генеза.
Чаще всего болевой синдром в шейном отделесопровождает патологию, непосредственно затрагивающую позвоночный столб и прилегающие к нему структуры.
Однако в некоторых случаях он может быть отраженным и возникать при болезняхрасположенных рядом внутренних органов, например, пищевода (эзофагит), сердца (стенокардии), щитовидной железы (тиреоидит) или трахеи (трахеит).
Это связано с наличием висцеро-соматических рефлексов, при которых болевые импульсы передаются на окружающие орган мягкие ткани.
Боли в шее на фоне врожденных аномалий
Есть еще несколько более редких причин, почему болит шейный отдел. Среди врожденных аномалий стоит отметить наличие двусторонних шейных ребер –добавочных элементов, которые отходят от нижних шейных позвонков.
Долгое время патология может протекать бессимптомно и манифестировать уже у взрослых болевым синдромом, парестезиями, отеками и другими проявлениями, возникающими вследствие нарушения кровоснабжения и иннервации.
Синдром Клиппеля-Фейля – генетически обусловленная аномалия строения позвоночника, характеризующаяся уменьшением количества и сращением позвонков шейного отдела. Боль появляется из-за компрессии спинномозговых корешков.
Факторы риска и профилактика
В последнее время боли в шейном отделе для многих людей стали правилом, а не исключением, и виной тому – малоактивный образ жизни, так называемая гиподинамия.
Именно он провоцирует дегенеративно-дистрофические процессы в позвоночнике и в некоторой степени – миофасциальный синдром.
Поэтому лучшая профилактика остеохондроза и других заболеваний опорно-двигательной системы –регулярные разминки во время работы и занятия любимым видом спорта.
Избежать резкого растяжения мышц шеи тоже довольно легко – достаточно правильно дозировать нагрузку и строго выполнять все указания тренера.
В остальных случаях не все так просто. Опухоли, воспалительные и инфекционные патологии предупредить очень трудно. Но поскольку в их основе лежат проблемы с иммунной системой, значит, все превентивные меры в первую очередь должны быть направлены на укрепление защитных сил организма.
В комплекс профилактических мероприятий обязательно следуетвключить занятия спортом, полноценное питание, правильнуюорганизацию режима дня и закаливание.
Каждому взрослому человеку стоит помнить, что стресс, особенно хронический, вредные привычки, малоподвижный образ жизни и ненормированный рабочий день не приведут ни к чему хорошему.
Они не только будут способствовать ослаблению иммунной системы, но и спровоцируют ряд хронических патологий, от которых впоследствии будет невозможно избавиться.
Если же боли в шее стали постоянными, их интенсивность увеличилась, или появились другие неприятные симптомы – это повод немедленно обратиться к врачу. Иначе со временем качество жизни будет только ухудшаться, а плохое самочувствие обязательно скажется и на отношениях с близкими.

Источник
Заболевания, встречающиеся на букву «М»:
Малая хорея,
Медленные инфекции ЦНС,
Медуллобластома,
Межпозвоночная грыжа,
Межпозвоночная грыжа грудного отдела,
Межпозвоночная грыжа поясничного отдела,
Межпозвоночная грыжа шейного отдела,
Межреберная невралгия,
Менингеальный синдром,
Менингиома,
Менингит,
Менингококковый менингит,
Менингомиелит,
Менингоэнцефалит,
Метаболическая миопатия,
Метастатические опухоли мозга,
Метахроматическая лейкодистрофия,
Метеочувствительность,
Миастения,
Мигренозный инсульт.
 Межпозвоночная грыжа шейного отдела является серьезным заболеванием, в результате которого возможна потеря работоспособности. Она считается наиболее тяжелой формой по сравнению с патологиями других отделов позвоночника.
Межпозвоночная грыжа шейного отдела является серьезным заболеванием, в результате которого возможна потеря работоспособности. Она считается наиболее тяжелой формой по сравнению с патологиями других отделов позвоночника.
На начальных стадия грыжа может проявляться лишь онемением и слабостью одного или нескольких пальцев, периодическими потерями равновесия, шумом в ушах, головокружениями. Но при прогрессировании патологии проявления могут стать фатальными, опасными для жизни.
Общее понятие
При межпозвоночной грыже шейного отдела происходит разрушение и выпячивание за пределы межпозвоночного пространства шейного диска. Данное заболевание характеризуется наличием болевых ощущений в надплечье и самой руки, отдающей болью в пальцы, рука становится слабой и теряет чувствительность, а также наступает синдром позвоночной артерии, то есть в результате защемления артерии происходит нарушение кровотока, и, как следствие, нехватка питательных веществ и кислорода.
Основным методом для диагностирования шейной грыжи является магнитно-резонансная томография шеи.
Возможно консервативное лечение, которое включает противовоспалительные и расслабляющие мышцы средства (миорелаксанты), массажи, физиотерапия и др. Если лечебная терапия не дала должного результата, производится хирургическое вмешательство, в результате чего “больной” диск удаляется и позвоночник стабилизируется.
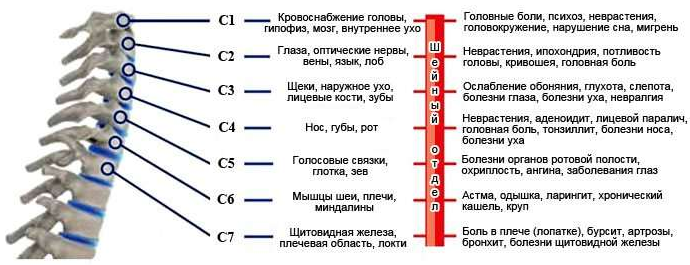 Наиболее распространенное место появления выпячивания – между 5 и 6 или 6 и 7 позвонками. Это часто встречающееся заболевание, причем средний возраст больных составляет 30 – 50 лет. Проблемой борьбы с данной патологией занимаются неврологи, вертебрологи (изучение позвонков) и ортопеды.
Наиболее распространенное место появления выпячивания – между 5 и 6 или 6 и 7 позвонками. Это часто встречающееся заболевание, причем средний возраст больных составляет 30 – 50 лет. Проблемой борьбы с данной патологией занимаются неврологи, вертебрологи (изучение позвонков) и ортопеды.
Данный отдел позвонковых дисков меньше в диаметре, чем грудной или поясничный, поэтому выпячивания также меньше по размеру. Однако даже незначительная патология в шейном отделе, моментально передаёт симптоматику заболевания. Это происходит из-за узости позвоночного канала и небольшим пространством для выхода корешков из спинного мозга.
В шее с обеих сторон от позвонков проходят позвоночные артерии. При их передавливании наступают нарушения со стороны сосудистой системы.
Причины возникновения
Грыжа межпозвонковых дисков шейного отдела возникает в ходе процессов, которые ослабляют эластичность дисков. При постоянном большой нагрузке на шейные позвонки или, например, при ушибе, они травмируются, в результате появляется трещины фиброзного кольца диска и часть самого диска выходит из межпозвонкового пространства и приводит к выраженному выпячивание пульпозного ядра (желеобразное вещество во внутренней части диска).
В каких случаях возникает выпячивание шейных позвонков:

- Неправильная осанка – это выражается в сутулости или наклонах вперёд и назад при ходьбе, сгорбленном состоянии. Такое постоянное неправильное положение позвоночника может привести к образованию выпячивания.
- Травмирование шейного отдела позвоночника – при механических повреждениях также существует вероятность формирования грыжи, особенно если не обратиться к врачу сразу после получения травмы.
- Плохое питание необходимыми элементами и кислородом шейных позвонков – возникает в процессе возрастных изменений организма; при сердечно-сосудистых заболеваниях, которые влияют на закупорку сосудов; эндокринные болезни.
- Долговременное нахождении шеи в одном и том же положении – возникает при длительной монотонной работе, когда шея практически находится без движения.
Симптоматика проявления заболевания
Проявление симптомов выпячивания связано с оказанием давления грыжи на спинальный корешок, спинной мозг или позвоночную артерию. Давление на корешок и спинной мозг сопровождается болевыми ощущениями, наступают расстройства двигательной и чувствительной системы. При сдавливании артерии наступает синдром позвоночной артерии, который грозит хронической ишемией.
При первых признаках образования выпячивания наступают периодические боли, проявляющиеся при повороте или наклоне головы и шеи. Далее, по мере длительного характера заболевания боль становится постоянной и более сильной. Она уже распространяется на шею, плечо и руку со стороны образования выпячивания, постепенно доходит до онемения верхней конечности. Также при поворотах шейных позвонков возможно ощущение острой боли, которая распространяется от шеи и заканчивается на кончиках пальцев.
Болевой характер заболевания приводит к изменению в мышечно-рефлекторном тонусе. Это снижает подвижность и усиливает протекание боли. Такое сокращение мышц может проявиться в виде кривошеи, то есть голова наклонена одновременно с поворотом в другую сторону.
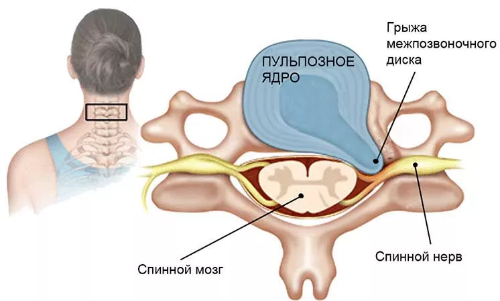 При сдавливании образовавшейся грыжей нервных окончаний спинального корешка – происходит нарушение в процессе работы нервных импульсов, поэтому может развиться корешковый синдром: мышцы рук ослабевают, болевой синдром и чувствительность сильно снижаются либо вовсе исчезают.
При сдавливании образовавшейся грыжей нервных окончаний спинального корешка – происходит нарушение в процессе работы нервных импульсов, поэтому может развиться корешковый синдром: мышцы рук ослабевают, болевой синдром и чувствительность сильно снижаются либо вовсе исчезают.
В результате роста грыжевых тканей, начинается давление не только на корешок, но также и на спинной мозг. Симптомы этого выражаются в постоянных головных болях, сопровождающихся головокружением, снижении координации, ухудшении зрения, шумах в ушах, обморочном состоянии.
В зависимости от того, где образуется выпячивание, отличаются и симптомы заболевания. При этом, ранние стадии заболевания по признакам имеют с холста с другими недугами, поэтому следует проходить полное обследование, для начала лечения.
На начальном этапе появления выпячивания 1-го позвонка наблюдаются:
- резкие боли в голове;
- головокружение;
- частое раздражение;
- ухудшение сна;
- шум в ушах;
- проблемы с координацией при движении.
При образовании грыжи 2-го и 3-го позвонков характерно:
- вкусовые свойства притупляются;
- боль в голове и ее сильное потоотделение;
- имеет место наклон голову в одну и сторон;
- депрессивное состояние;
- паника;
- ухудшение зрения.
Так как эти позвонки отвечают за снабжение кровью глазных яблок, языка и лобной доли, то задержка в лечении грозит слепотой и проблемами с речью.
За контролирование мышц рта и дыхательных путей отвечают 3-ий и 4-ый позвонки. Выражаются следующими симптомами:
- появляются проблемы со слухом и зрением;
- перестают хорошо различаться запахи;
- воспаляется тройничный нерв.
5-ый и 6-ой позвонки связаны с глоткой, голосовыми связками и зевом. При появлении грыжи возникают:
- воспаления верхних дыхательных путей;
- хрипота в голосе;
- боль и онемение в запястьях, а также по всей руке;
- ощущение «комка» в горле.
Выпячивание 7-го позвонка выделяется:
- болезнью щитовидной железы;
- проблемами с моторикой, слабостью в руках;
- частый бронхит и анемия.
Методы диагностики
Только лишь наличие болевого синдрома не дает права с уверенностью предполагать о появлении шейной грыжи. На начальных стадиях поставить такой диагноз достаточно сложно. Требуется пройти необходимые обследования.
Существуют следующие виды обследования:
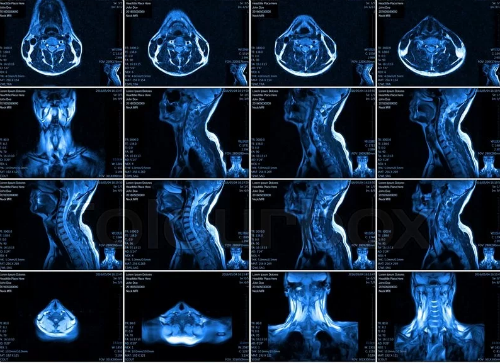
- Рентгеновский снимок – на его основе выявляется смещение дисков позвоночника, но с достоверностью и точность само заболевание выявить не получится.
- Миелограмма – введение в спинной канал специальной жидкости через прокалывание иглой. С помощью этой жидкости на мониторе появятся все существующие защемления спинного мозга. Это очень неприятная процедура, связанная с сильными болевыми ощущениями. Проводится только по назначению врача.
- Томография – показывает любые изменения костей, по которым можно определить наличие или отсутствие выпячивания.
- МРТ – на сегодняшний день наиболее достоверный метод диагностики выпячивания шейного отдела позвоночника.
Способы лечения
Лечение назначается только в том случае, когда образовавшаяся грыжа не влияет на кровоснабжение спинного мозга, нет его защемления и не нарушать имя работа органов человеческого организма.
На начальных стадиях проявления болезни стоит шейный отдел держать в покое. Для этого предусмотрен «воротник Шанца». Однако это грозит скорой атрофией мышц шеи. Поэтому предусмотрено целый комплекс специально подбираемых упражнений и занятий на тренажерах под присмотром специалиста, чтобы не травмировать позвонки.
При медикаментозном лечении грыжи в период болевого синдрома следует принимать средства, снимающие воспалительный процесс, в виде таблеток или посредством уколов. Также всегда имеет место быть назначение витаминов группы В. Для облегчения боли применяется электрофорез, УВЧ, магнитотерапия, фонофорез.
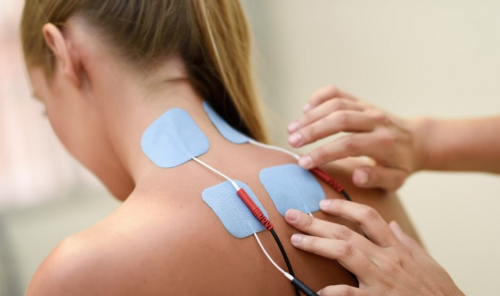
Массаж в некоторых случаях бывает очень эффективным методом лечения. Проводится мануальная или тракторная терапии. При них при помощи специального оборудования производится, как бы, вытягивание и распрямление позвоночных дисков шейного отдела.
Хирургическое вмешательство назначается в случаях неэффективности медикаментозного и других способов лечения, а также в случае сдавливания артерии позвонков, приводящих к недостаточному питанию спинного мозга.
Операция предполагает удаление грыжи (полностью или частично удаляется межпозвоночный диск) и впоследствии позвоночник фиксируется дополнительными вставками.
Подводя итог, можно сделать вывод о том, что межпозвоночная грыжа шейного отдела очень сложное и опасное заболевание. Поэтому для его профилактики и предотвращения следует регулярно наблюдаться у врача и проходить обследование даже при малейшем намеке на возможное образование грыжи.
Источник