Гнойные лимфоузлы на шее
Лимфатические узлы служат барьером для проникновения инфекции в организм человека. Входные ворота для всевозможных вирусов, бактерий, грибков служат повреждения кожи (царапины), фурункулы, экзема и даже ангина, кариес, стоматит. Все эти и другие заболевания часто вызывают гнойный лимфаденит — воспалительный процесс, который характеризуется присутствием патогенной микрофлоры в организме.
Гнойный лимфаденит: описание

Воспаление лимфатических узлов: описание и разновидности
Почти всегда нагноение лимфоузлов — часть гнойного процесса, и поэтому нужно принимать меры для устранения очага инфекции в организме, чтобы не допустить осложнения.
Лимфаденит в зависимости от вида микроорганизмов и развития воспалительного процесса подразделяется на виды:
- острый лимфаденит в результате быстрого поражения иммунитета инфекцией — ОРВИ, грипп, фарингит, гингивит и другие заболевания
- хронический вид — осложнение от недолеченного острого или специфического лимфаденита (туберкулез, сифилис)
- катаральный вид — развивается в начальной стадии заболевания
- гиперпластическая форма — поздняя стадия болезни с разрастанием лимфоцитов в воспаленном узле
- гнойный вид — последняя степень лимфаденита
При гнойном лимфадените разрушается лимфатический узел. В начале развивается катарально-гиперпластическая форма, и затем образуется нагноение узла.
Исходом этой формы может стать абсцесс или аденофлегмона — распространение гнойного процесса за очаги инфекции.
Лимфоузлы в зоне подмышек, на локтях и паху чаще воспаляются у взрослого человека. У детей — подчелюстная, шейная, бедренная и паховая группа.
У 80% людей иногда происходит незначительное увеличение лимфатических узлов в зоне челюсти при простуде — это нормальное явление. При этом другие группы узлов в норме не должны прощупываться. Гнойный лимфаденит не всегда возникает из-за вирусного заболевания, эту форму воспаления вызывают и специфические болезни: сифилис, туберкулез, ВИЧ-инфекция.
Что вызывает воспаление

Причины возникновения гнойного лимфаденита
Возбудители гнойного лимфаденита — патогенные микроорганизмы, вызывающие нагноение: стафилококки, стрептококки и токсины, которые они выделяют. Продукты распада бактерий попадают в лимфоузлы вместе с кровью или лимфой, постепенно вызывая воспаление.
Первичный очаг лимфаденита — гнойные раны, фурункулы, кариес, тромбофлебит, трофические язвы и другие бактериальные болезни.
Причиной может стать и вирусная патология: ОРВИ, грипп, паротит, инфекции носоглотки.
Часть вирусов, попадая в организм, просачивается в лимфатические капилляры, задерживается в лимфоузлах, и вызывает их воспаление.
Некоторые грибки (дрожжевой или плесневый вид) вызывают гнойный лимфаденит. Воспаление может быть как симптом микоза кожи и внутренних органов, кольпита, вульвита.
У детей поражение лимфоузлов часто связано с заболеваниями:
- болезни ЛОР-органов — грипп, ангина, отит, тонзиллит, синусит
- детские инфекции — паротит, краснуха, дифтерия, скарлатина
- кожные заболевания — экзема, дерматиты
Микобактерии туберкулеза, чумы, сифилиса и ВИЧ-инфекции вызывают специфический гнойный лимфаденит. В этом случае воспаленные узлы — клиническое проявление основной патологии. Также гнойная стадия может развиться из реактивного лимфаденита — заболевание, возникающее по причине местных нарушений в организме.
Признаки

Основные симптомы при воспалении лимфатических узлов
Общие симптомы воспаления лимфоузла — слабость в теле, озноб, повышенная температура до 38° C. Эти признаки говорят об интоксикации организма.
Помимо специфических признаков, видны и местные процессы:
- значительное увеличение лимфоузла
- пульсирующая боль в воспаленной области
- болезненное ощущение при нажатии на узел
- покраснение, припухлость кожи
- плотность, неподвижность лимфоузла
У детей болезнь протекает с высокой температурой до 39.5° C, потерей аппетита, слабостью, лихорадкой.
При подозрении на гнойный лимфаденит нужно сразу проконсультироваться с врачом, чтобы найти основную причину заболевания и избежать осложнений: тромбофлебит, сепсис, медиастинит (угрожающее для жизни состояние).
Диагностика

Методика обследования заболевания
Вначале врач осматривает пациента, пальпирует зоны, на которые жалуется больной, проводит сбор анамнеза. Эти действия помогают поставить диагноз.
Затем для выявления причины заболевания проводятся анализы:
- Анализ крови. Обследование выявляет признаки и оценивает выраженность воспаления. Исследование может показать увеличение лейкоцитов (инфекция), нейтрофилов (бактерии), лимфоцитов (вирусы) и другие показатели.
- УЗИ показывает размер, структуру, расположение лимфоузла. Исследование диагностирует осложнения и очаг инфекции во внутренних органах.
- Если в патологический процесс вовлечена жировая ткань, забрюшинное пространство, то для уточнения, подтверждения диагноза выполняется рентген и биопсия.
К рентгенологическому обследованию относится обзор грудной клетки и живота для выявления групп воспаленных узлов, определение поражения костной ткани. Вместо рентгена, используется и компьютерная томография.
Биопсия — инвазивное обследование, которое назначается при подозрениях:
- увеличение лимфоузла произошло из-за опухоли
- хронический лимфаденит
- специфический гнойный процесс
- отсутствие эффекта от проводимого лечения
Пункция выполняется в стерильных условиях под местным или общим наркозом.
Лечение

Лечения лимфаденита: медикаментозное, хирургическое и народное
Гнойный лимфаденит лечится в стационаре под контролем хирурга. Задача врача состоит в обеззараживании воспаленного очага антибактериальными средствами. Под анестезией проводится вскрытие лимфоузла, удаление гноя и пораженных тканей. Во время операции выясняется, как далеко распространился патологический процесс, выявляется степень пораженных органов, расположенных рядом с узлом.
После операции очаг воспаления промывается антисептиками, рана ушивается, выполняется дренаж (в полость устанавливается трубка). Дренирование позволяет выводить жидкость и гной, через трубку вводятся и антисептики. Также назначается медикаментозная терапия для устранения первопричиной болезни: противовоспалительные и антигистаминные препараты, противовирусные, противогрибковые средства.
Местно назначаются физиопроцедуры:
- Гальванизация — воздействие на организм постоянным током небольшой силы и низкого напряжения. Электрический заряд, проходя через ткани, вызывает ряд физиологических процессов, производит обезболивающий эффект, улучшает микроциркуляцию крови. Этот метод показан для восстановительного лечения после уничтожения причины гнойного лимфаденита.
- Лазеротерапия воздействует световыми волнами на ткани организма, производит противовоспалительный эффект, стимулирует восстановительные процессы. Метод не используется на участках кожи с доброкачественными новообразованиями: родинки, пигментация.
- УВЧ-терапия — воздействие на организм высокочастотным магнитным полем. За счет этого повышается температура в зоне воздействия, сосуды расширяются, процесс воспаления уменьшается. Абсолютное противопоказание метода — подозрение на опухоли, специфический лимфаденит. Не рекомендуется при повышенной температуре, ознобе.
Полезное видео — Лимфатические узлы: описание, функции и причины увеличения.
В комплексе с медикаментозными препаратами назначаются витамины для укрепления иммунитета, санитарно-гигиенический режим, диета: исключаются из рациона копчености, жирное мясо, больше употребляются белковые, молочные продукты.
Народные средства при гнойном лимфадените могут применяться в комплексе с медикаментозным лечением после операции и под контролем врача.
Распространенные народные методы — эхинацея и травяные настойки. Эхинацея стимулирует иммунитет, повышает устойчивость к воздействию вирусов, бактерий, грибков. Средство применяется в виде компресса или внутрь. В качестве травяных сборов используются корни одуванчика, сок алоэ, цветки календулы. В любом случае средства народной терапии применяются после консультации врача. Противопоказано самостоятельно прогревать гнойный лимфаденит, особенно когда неизвестна природа воспаления лимфоузлов. Необдуманные действия приведут к осложнениям.
Последствия и профилактика
 При неадекватной терапии или если больной вовремя не обратился к врачу, то гнойный лимфаденит может дать осложнения вплоть до летального исхода:
При неадекватной терапии или если больной вовремя не обратился к врачу, то гнойный лимфаденит может дать осложнения вплоть до летального исхода:
- тромбофлебит — воспаляются стенки вены, образуются тромбы, развивается отек конечности, осложнение — отрыв тромба
- свищи при прорыве гноя из воспаленного узла в трахею или пищевод
- развитие абсцесса, аденофлегмоны
- некрозы тканей, сепсис
- разъедание стенок капилляров и сосудов
Гнойный лимфаденит опасен возможным распространением инфекции по организму через кровоток и лимфу. Отсутствие адекватной терапии может привести к смерти больного.
Предупредить гнойный лимфаденит поможет своевременное лечение основного заболевания: ангины, отита, тонзиллита, гриппа, гнойных ран.
Профилактика включает в себя и уход за полостью рта: отсутствие кариеса, гигиена зубов, своевременное посещение стоматолога.
Чтобы избежать воспаления лимфоузлов нужно сразу удалять занозы из ссадин, обрабатывать антисептиками раны и порезы. Женщинам во время лактации нужно не допускать лактостаза и тщательнее следить за гигиеной молочных желез. В случае инфекции выполнять все назначения врача, не заниматься самостоятельной терапией. Не допустить развитие лимфаденита помогут препараты для повышения иммунитета.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Источник
23 января 2019124777 тыс.
Лимфоузлы представляют собой часть иммунной системы, они вырабатывают клетки, помогающие бороться с инфекциями. Это своего рода биологические фильтры, задерживающие различные инфекции и не дающие им проникать во весь организм.
Появление воспаления лимфоузлов в области шеи – довольно частое явление, чаще всего встречающееся у детей. По-научному он называется шейный лимфаденит.
Локализуется воспаление в шейных лимфоузлах, и очень опасно тем, что эти самые лимфоузлы находятся довольно близко к мозгу. Это значит, что если шейный участок лимфатической системы не справится с инфекцией, то риск проникновения ее в мозговые ткани существенно возрастет.
При воспалении шейных лимфоузлов необходимо срочно обратиться к специалисту. Чтобы вовремя диагностировать и провести эффективное медикаментозное лечение.
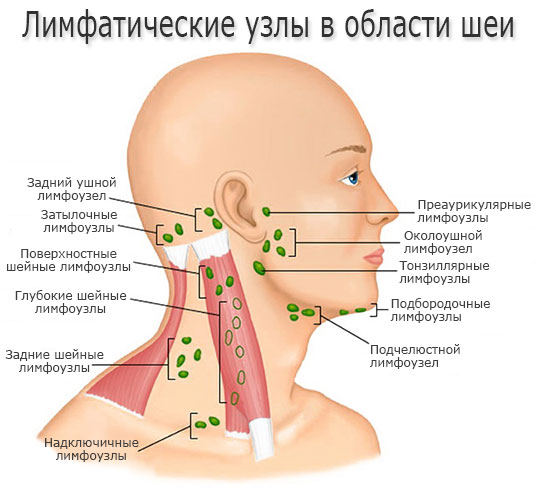
Для чего нужны лимфоузлы?
Увеличившийся лимфоузел – это сигнал от иммунной системы, значит, она уже не в состоянии сама защитить организм от проникшей в него инфекции или резвившегося аутоиммунного воспаления. Больше всего лимфатических узлов расположено на шее человека, это:
- подчелюстные,
- подбородочные;
- передне- и заднешейные;
- передне- и заднеушные;
- поднижнечелюстные;
- заглоточные;
- затылочные.
В зависимости от того, какая группа или какой лимфоузел увеличился, можно заподозрить и причину воспаления. Функциями лимфатических узлов являются:
- участие в биохимических процессах – обменная;
- формирование иммунных клеток – иммунопоэтическая;
- стимуляция размножения клеток некоторых органов – стимулирующая;
- препятствие проникновению в организм чужеродных веществ – барьерная.
- образование форменных элементов крови – лимфоцитов – гемопоэтическая;
В норме периферические лимфатические узлы, в том числе шейные, определяются как единичные округлые образования диаметром от 3 до 8 мм (подчелюстные – до 1 см, паховые – до 1,5 см), мягкой консистенции, подвижные, не спаянные друг с другом и окружающими тканями, безболезненные.
При увеличении образование теряет эластичность и становится несколько болезненным за счет раздражения нервных рецепторов окружающих тканей.
Причины воспаления лимфоузлов на шее
Почему воспаляются лимфоузлы на шее? Причин для этого может быть достаточно много. Обычно шейный лимфаденит не является самостоятельным заболеванием, а представляет собой осложнение воспалительного процесса иной локализации (чаще – органов, расположенных в непосредственной близости от лимфоузла).
В отдельных случаях лимфаденит возникает все-таки первично: инфекционный агент проникает в лимфатическую сеть через поврежденную механическим путем кожу или слизистую оболочку.
Основные причины воспаления лимфоузла на шее:
- ОРВИ, грипп;
- отит, стоматит;
- венерические заболевания;
- вирусная инфекция, грибок, паразиты;
- фарингит, ангина, воспаление горла;
- опухолевое поражение лимфатической системы;
- механическое повреждение шейного лимфоузла;
- выраженное понижение иммунных сил, вызванное длительной болезнью, переохлаждением, анемией, авитаминозом, стрессами и нервным перенапряжением.
Реже увеличенные лимфатические узлы могут свидетельствовать о нарушениях в организме из-за:
- заболеваний щитовидной железы;
- нарушения обменных процессов;
- алкоголизма;
- аллергические реакции;
- болезни соединительной ткани.
В большинстве случаев лимфаденит формируется при попадании в организм патогенных микроорганизмов. К ним зачастую относятся стафилококки и стрептококки. При небольшом поражении организма ответа от лимфатической системы может и не быть.
Симптомы шейного лимфаденита
При воспалении лимфатических узлов наблюдается такая симптоматика:
- Существенное увеличение шейных лимфоузлов в размерах;
- Субъективную местную симптоматику (болят лимфоузлы на шее, болевые ощущения значительно усиливаются во время глотания, а также при пальпации пораженного участка);
- Общую симптоматику (общее недомогание, рост температуры, постоянное чувство усталости, слабость).
Важно понимать, что лимфоузлы состоят с лимфатической ткани. Именно в лимфатических узлах большое количество защитных клеток, которые помогают бороться с бактериальными и раковыми клетками. Лимфоузлы имеют важное значение для иммунитета, с помощью их организм активно борется с вирусами, микробами.
Что делать при воспалении лимфоузлов на шее
Воспалился лимфоузел на шее что делать? Первоначально нужно посетить медучреждение, диагностика этой болезни не особо сложна для квалифицированного специалиста. Постановка диагноза основывается на изучении анамнеза пациента, его опросе, результатах осмотра и изучении жалоб.
Чтобы уточнить диагноз назначается проведение таких исследований:
- рентгенография мягких тканей шеи и подчелюстной зоны;
- биопсия пораженного лимфатического узла;
- магнитно-резонансная и компьютерная томография;
- иссечение лимфоузла с гистологическим анализом.
Поскольку лимфаденит грозен своими последствиями для организма человека, то лечение нужно начинать сразу после постановки диагноза.
Как лечить воспаленние лимфоузлов
Воспаление шейных лимфоузлов – преимущественно вторичное состояние, поэтому в первую очередь необходимо вылечить основное заболевание, а избавлению от лимфаденита поспособствует удаление инфекции и повышение иммунитета.
Чаще всего воспаленные лимфоузлы в области шеи лечат консервативными способами. Больному показано соблюдение постельного режима. Нельзя долго гулять, бывать не ветру или на сильной жаре, заниматься спортом, активно ходить по комнатам. Рекомендованы антибиотики, подобранные с учетом чувствительности инфекционного возбудителя, психический и физический покой. Также наряду с различными лекарствами, обязательным становится прием поливитаминов, иммуностимулирующих препаратов и продуктов с высоким содержанием витамина С.
При гнойных формах лимфаденита образовавшиеся очаги вскрывают, дренируют, обязательно назначают усиленную антибактериальную терапию. Такие пациенты обычно проводят лечение в больнице, под присмотром квалифицированных специалистов.
Осложнения
Заболевание ни в коем случае не нужно лечить дома. Это связано с тем, что шейные лимфоузлы расположены близко к головному мозгу и патологический процесс по восходящей грозит достигнуть мозга и привести к менингиту.
Также запущенные лимфаденит грозит попаданием инфекции в кровь, а значит, может возникнуть сепсис (заражение крови) и разнесение инфекции по всему организму. В таком случае жизни больного грозит смертельная опасность.
Профилактика
Что же делать после выздоровления, чтобы избежать воспаления лимфоузлов на шее? Так, как лимфаденит относится к заболеванию, которое может развиваться по многим причинам, то можно понять, что как таковых советов и рекомендации по полной профилактики данного заболевания не существует.
Чтобы предотвратить возникновение шейного лимфаденита старайтесь:
- поддерживать здоровье иммунной системы;
- не запускать острые инфекционные заболевания;
- исключить возможность пребывания на сквозняке или переохлаждение;
- правильно регулярно закаляться;
- предупреждать возникновение микротравм, а также инфицирование ран;
- соблюдать личную гигиену и использовать марлевую повязку во время эпидемиологического сезона.
Если лимфоузел все таки воспалился и доставляет неудобства, то первое что нужно сделать – это обратиться к доктору. Особенно, когда есть подозрение на гнойный лимфаденит. Специалист проведет диагностику, и скажет что делать.
Источник
Что такое шейный лимфаденит?
Шейный лимфаденит — болезнь, при которой воспаляются лимфатические узлы на шее, обычно из-за инфекции.
Лимфатические узлы — это маленькие, яйцевидные узелки, обычно размером от нескольких миллиметров до 2 см (смотрите фото). Они распределены по группам по ходу лимфатических сосудов, расположенных по всему организму.

Основная функция лимфатических узлов — фильтрация микроорганизмов и аномальных клеток, накапливающихся в лимфатической жидкости.
Увеличение лимфатических узлов на шее является общим признаком при различных заболеваниях и может служить отправной точкой для последующего клинического исследования заболеваний ретикулоэндотелиальной системы или регионарной инфекции.
В течении патологического процесса выделяют 3 стадии:
- Катаральную, при которой кожа над лимфоузлом краснеет и становится горячей.
- Гиперпластическую, при которой происходит отек и пропитывание воспалительной жидкостью (экссудатом) ткани узла. В это время патологический процесс не распространяется за пределы капсулы лимфатического узла.
- Гнойную, при которой образуется абсцесс (ограниченный капсулой гнойник) или же инфицированное содержимое узла прорывается в прилежащие мягкие ткани с образованием разлитого гнойника — аденофлегмоны.
Классификация шейного лимфаденита
В практической медицине различают несколько типов шейного лимфаденита.
По характеру течения лимфаденит подразделяют на острый, хронический и реактивный.
Острый лимфаденит, в свою очередь, бывает:
- серозным — это вид характеризуется пропитыванием лимфоузла экссудатом без образования гнойника;
- гнойным — в этом случае происходит расплавление ткани узла с образованием абсцесса или флегмоны.
Хронический лимфаденит может быть:
- абсцедирующим (с образованием гнойника);
- продуктивным (гиперпластическим), при котором происходит значительное увеличение количество лейкоцитов в узлах.
По типу возбудителя патологический процесс может быть:
- бактериальным;
- вирусным;
- грибковым.
По характеру возбудителя выделяют следующие типы:
- неспецифический — вызванный стафилококковой, стрептококковой, вирусной инфекцией;
- специфический — вызванный специфической группой возбудителей (туберкулез и пр.).
В зависимости от того, каким способом проникает инфекция в узлы, лимфаденит делят на следующие виды:
- одонтогенный — при котором инфекция распространяется от пораженных кариесом зубов
- риногенный — вид, при котором источником инфекции является носовая полость;
- дерматогенный — при котором возбудитель попадает в лимфоузлы из воспаленных участков кожи;
- тонзилогенный — при котором инфекция распространяется от больных миндалин.
Причины шейного лимфаденита
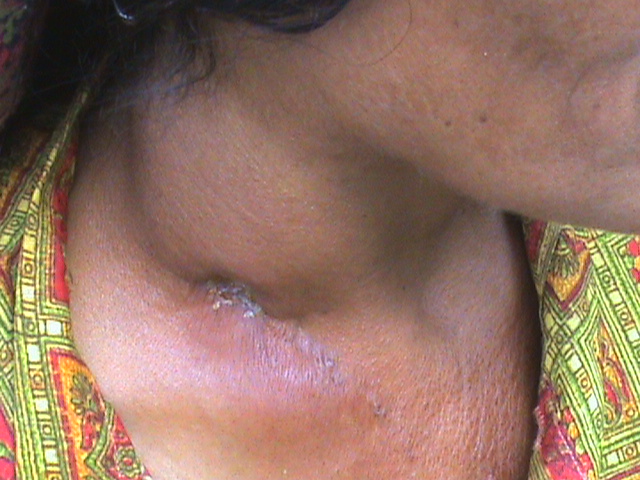
Причиной развития воспалительного процесса являются патогенные микроорганизмы и продукты их жизнедеятельности.
Причинами неспецифического лимфаденита могут стать:
- бактерии, живущие в организме и их токсины — стафилококки, стрептококки, кишечная палочка (Escherichia coli);
- вирусы — грипп, аденовирус, цитомегаловирус, герпес, вирус Эпштейна — Барра;
- грибки.
К специфическим возбудителям относятся:
- микобактерии туберкулеза;
- бледные трепонемы — возбудители сифилиса;
- бруцеллы — возбудители бруцеллеза;
- иерсинии — возбудители чумы;
- туляремийные палочки;
- актиномицеты.
Шейный лимфаденит редко выступает в качестве самостоятельного процесса. Наиболее часто он бывает проявлением инфекционных заболеваний:
- отита — воспаления наружного или среднего уха;
- ринофарингита — воспаления носоглотки;
- синуситов — инфекционно-воспалительного заболевания придаточных пазух носа;
- инфекционного тиреоидита — поражения щитовидной железы;
- гриппа;
- аденовирусной инфекции;
- инфекционного мононуклеоза;
- гнойных ран шеи и головы.
Симптомы шейного лимфаденита
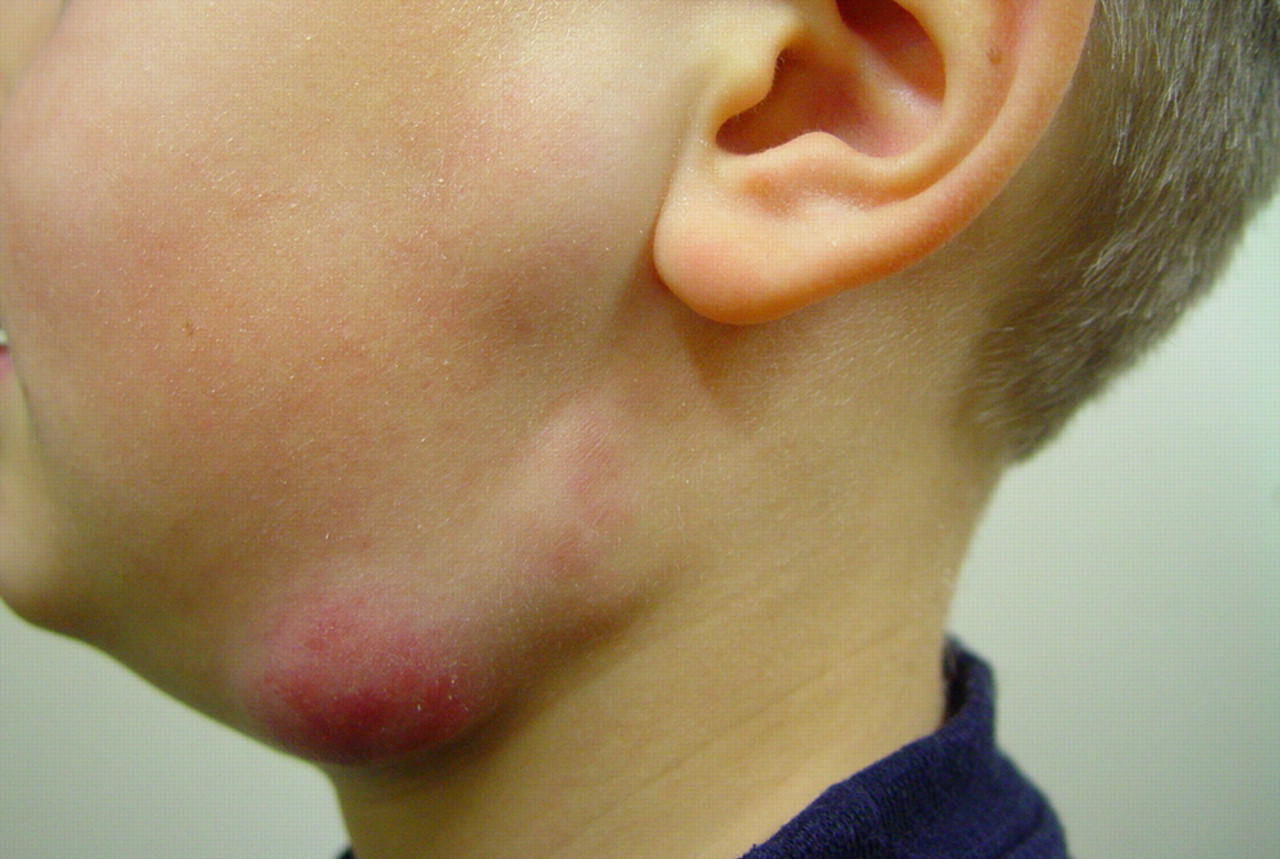
Клинические проявления шейного лимфаденита зависят от стадии патологического процесса.
Распознать серозное воспаление можно по следующим признакам:
- Боль в области шеи и под нижней челюстью. Симптом нарастает по мере прогрессирования болезни. При движении нижней челюстью может усиливаться.
- Увеличение лимфатических узлов в размерах — при осмотре и прощупывании они определяются в виде округлых или овальных образований размером от фасолины до ореха.
- Покраснение и отёчность кожи в области воспаления.
- Местное и общее повышение температуры.
При переходе в гнойную форму тяжесть симптомов нарастает:
- Пораженные лимфоузлы становятся плотными, спаиваются в единое образование.
- Кожа над гнойником натягивается, становится багрово-синюшной и горячей на ощупь.
- Боль беспокоит пациента даже без прикосновения к пораженной области.
- Движения нижней челюстью затруднены.
- Температура повышается до 40 градусов.
- Присоединяются признаки общей интоксикации организма — слабость, сонливость, головная боль, боли в суставах и мышцах.
Проявления хронического воспаления менее яркие. Лимфоузлы немного увеличены в размерах, плотные, но достаточно подвижные. Наблюдается небольшая болезненность и отечность прилегающих тканей из-за застоя лимфы в поражённой области.
Реактивный лимфаденит характеризуется молниеносным нарастанием клинических симптомов.
Диагностики
Для подтверждения диагноза шейного лимфаденита помимо расспроса и клинического осмотра пациента применяют лабораторные и инструментальные методы обследования.
В первую очередь пациенту назначают общеклинический анализ крови. Для воспалительного процесса характерны следующие изменения:
- увеличение общего количества лейкоцитов;
Эффективный и доступный метод исследования — ультразвуковой (УЗИ). С его помощью можно определить:
- размеры, форму и структуру узлов;
- имеется ли спаянность с прилежащими тканями;
- присутствие воспалительного процесса;
- наличие гнойных образований – флегмоны или абсцесса.
Компьютерная томография — современный высокоточный метод исследования. Его назначают для изучения размеров пораженных узлов, наличия гнойных осложнений и степени их распространения.
Крайне редко назначается пункционная биопсия ткани лимфатического узла — забор образца ткани с помощью тонкой иглы. Целью такого метода исследования служит:
- дифференциальная диагностика воспаления и онкологического заболевания;
- подозрение на хронический лимфаденит;
- уточнение диагноза при специфическом инфицировании.
Полученный при биопсии материал может быть посеян на специальные питательные среды для определения возбудителя инфекции и его чувствительности к антибактериальным лекарствам.
Тактика и методы лечения шейного лимфаденита
Для лечения шейного лимфаденита используют следующие средства и методы:
- лекарственные;
- физиотерапевтические;
- хирургические;
- народные (крайне редко и после консультации).
Тактика лечения зависит от тяжести состояния и причины, которая вызвала развитие лимфаденита.
Если острое заболевание прогрессирует, применяется медикаментозное лечение, направленное на устранение причины, купирование симптоматики и улучшение иммунитета. В зависимости от характера возбудителя назначают антибиотики широкого спектра, противотуберкулёзные, противовирусные препараты и пр.
Развитие гнойных осложнений (абсцесса или флегмоны) требует незамедлительного хирургического вмешательства.
Медикаментозная терапия
Для лечения шейного лимфаденита применяются следующие группы медикаментозных средств:
- Направленные на устранение причины (этиотропные) — антибиотики, противовирусные, противогрибковые препараты.
- Направленные на коррекцию патологических механизмов (патогенетические) — антигистаминные, нестероидные противовоспалительные препараты, иммуномодуляторы.
Выделяют несколько основных групп лекарств:
- Антибиотики: Амоксиклав, Цефтриаксон, Клиндамицин. Разрушают клеточную стенку бактерии, вызывая тем самым гибель возбудителя. Угнетают процесс размножения бактерий (бактериостатическое действие).
- Противовирусные: Ацикловир, Ремантадин. Подавляют синтез РНК вируса и нарушает его размножение. Стимулируют естественный противовирусный иммунитет организма.
- Противогрибковые: Флуконазол, Амфотерицин. Повышают проницаемость клеточной стенки грибков, разрушают структуру клетки, приводя к гибели возбудителя.
- Противотуберкулезные: Этамбутол, Рифампицин. Эффективны при лечении лимфаденита, вызванного микобактериями туберкулеза. Подавляют процесс размножения микробных клеток и разрушают клеточную мембрану, приводя к гибели возбудителя.
- Противовоспалительные: Кеторолак, Нимесулид, Диклофенак, Нурофен. Угнетают активность фермента циклооксигеназы и подавляют выработку простагландинов — биологически активных веществ, отвечающих за развитие воспаления. Оказывают противовоспалительный, жаропонижающий и болеутоляющий эффект.
- Антигистаминные: Цетиризин, Тавегил, Кларитин, Супрастин. Обладают сосудосуживающим действием, уменьшают проницаемость капилляров и предупреждают развитие отёков. Подавляют миграцию лейкоцитов в очаг воспаления и угнетают выработку веществ, способствующих развитию воспаления.
- Иммуномодуляторы: Циклоферон, Иммунал, Ликопид, Виферон. Стимулируют естественную иммунную защиту организма. Эффективны при хронических формах патологии.
Народные методы
Применять народные методы лечения можно только после консультации с врачом и в совокупности с лекарственной терапией. В домашних условиях можно применять лечение сухим теплом. Делать это можно только на начальных стадиях развития болезни или в восстановительном периоде. Сухое тепло категорически противопоказано, если у пациента имеются:
- гнойный воспалительный процесс в лимфоузлах — абсцесс или флегмона;
- признаки опухолевого процесса;
- симптомы общей интоксикации — повышение температуры, боль в суставах, недомогание;
- признаки туберкулезного процесса.
Для лечения инфекционного процесса используют настои и отвары лекарственных растений, обладающих противомикробным и противовирусным действием.
Хирургическое лечение
Показаниями к хирургическому лечению шейного лимфаденита служат:
- абсцесс;
- флегмона;
- неэффективность консервативной терапии.
Оперативное вмешательство проводится под местной или общей анестезией. Последовательность действий при операции:
- Вскрытие гнойного очага;
- Удаление гнойного содержимого и отмерших тканей.
- Оценка состояния прилежащих тканей.
- Промывание полости антисептическими растворами и установка дренажа — специальной трубки, через которую будет выводиться гной и воспалительная жидкость (экссудат).
- Ушивание раны.
Противопоказаниями к оперативному вмешательству являются тяжелые декомпенсированные заболевания — острый инфаркт миокарда, инсульты, тяжелая почечная или печёночная недостаточность.
Физиотерапия
Для лечения воспалительного процесса используется:
- УВЧ-терапия — этот вид воздействия позволяет снять воспаление, боль и отек. Противопоказаниями к его назначению служат гнойные процессы и явления общей интоксикации.
- Ультразвук — используется в импульсном режиме, способствует рассасыванию воспалительного процесса.
- Ультрафиолетовое облучение — обладает противовоспалительным эффектом. Эта процедура проводится не только в области поражённого узла, но и на зоне входных ворот инфекции.
- Лазерная терапия — оказывает противовоспалительный эффект, снимает боль, улучшает кровообращение, активизирует восстановление тканей.
- Электрофорез — метод при котором лекарственное средство вводится с помощью слабого электрического тока.
Осложнения и прогноз шейного лимфаденита
Прогноз заболевания при своевременно начатом лечении бывает благоприятным. Если же не заниматься проблемой, могут возникнуть серьезные осложнения.
Наиболее часто при остром лимфадените это бывают:
- абсцессы или флегмоны мягких тканей шеи;
- некроз тканей;
- образование гнойных свищей;
- воспалительный процесс в близлежащих венах — тромбофлебит;
- разрушение стенок сосудов с развитием кровотечения;
- заражение крови (сепсис).
Осложнениями хронического лимфаденита может быть:
- нарушение лимфооттока с образованием отеков (лимфедемы);
- отмирание узлов и замещение их рубцовой тканью.
Профилактика шейного лимфаденита
Чтобы избежать развития болезни, необходимо придерживаться следующих правил:
- Своевременно устранять очаги инфекции в организме — лечить кариозные зубы, воспалительные процессы в носоглотке и пр.
- Тщательно обрабатывать антисептиками микроскопические порезы и ссадины на коже шеи и лица.
- Соблюдать правила личной гигиены, регулярно принимать душ.
- Избегать переохлаждения.
Важное значение имеет иммунитет. Для его повышения врачи рекомендуют принимать закаливающие процедуры, комплексы витаминов и иммуномодуляторы.
Источник