Функции плазматических в лимфоцитов
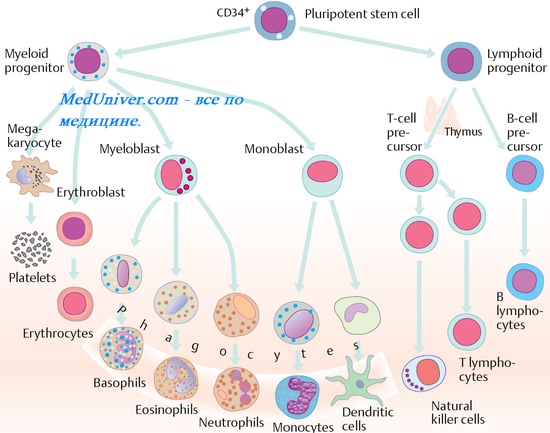
Оглавление темы “Иммунная система. Функции клеток иммунной системы. Т-лимфоциты. В-лимфоциты. Структура и функции органов иммунной системы.”: Функции В-лимфоцитов. Типы молекул на поверхности В-лимфоцитов.В-лимфоциты с помощью своих иммуноглобулиновых рецепторов могут распознавать не только пептиды, но и более крупные молекулы белков, нуклеиновых кислот, углеводов, липидов, полисахаридные и липопротеидные растворимые антигены. Зрелые В-лимфоциты способны самостоятельно распознавать растворимые антигены, в отличие от Т-лимфоцитов они не нуждаются в презентации чужеродных антигенов. Более того, В-лимфоциты сами могут выполнять функцию антигенпредставляющих клеток при взаимодействии с Ер2. Для этого В-лимфоциты имеют на своей поверхности адгезионные и костимулирующие молекулы, рецепторы для иммуноглобулинов, компонентов системы комплемента и для цитокинов (табл. 8.4). Таблица 8.4. Типы молекул на поверхности В-лимфоцитов
Распознавание антигена В-клеточным рецептором служит одним из сигналов активации В-лимфоцитов, которая проявляется их пролиферацией и дифференцировкой в продуцирующие иммуноглобулины плазматические клетки. Дополнительные сигналы активации В-клетки получают при взаимодействии с Th2, которые продуцируют и секретируют соответствующие цитокины: интерлейкины 4, 5, 6, 10. Синтез и секреция антител (иммуноглобулинов) В-лимфоцитами является завершающей стадией специфического гуморального иммунного ответа на конкретный антиген. В динамике иммунного ответа происходит переключение синтеза антител, который начинается с IgM, на другие изотипы: IgG, IgA или IgE. Переключение индуцируется разными цитокинами и взаимодействием костимулирующих молекул (CD40—CD40L), присутствующих на поверхности В-лимфоцитов и Th2. – Также рекомендуем “Антигенпредставляющие клетки. Структура и функции органов иммунной системы..” |
Источник
Лимфоциты – один из подвидов лейкоцитов агранулоцитарной группы. Относятся к иммунной системе. В организме взрослого человека занимают от 20 до 39% всей массы лейкоцитов в крови, а у ребёнка в разные периоды жизни процентное соотношение может доходить до 70%, к примеру, у новорождённых малышей. Такой высокий процент содержания лимфоцитов у ребёнка обусловлен тем, что иммунная система у маленького человечка – реактивного типа. Лимфоциты реагируют на любой чужеродный раздражитель. Выполняется формирование собственного иммунитета и отход от материнского. У детей школьного возраста и подростков – до 50%.
Отклонение от нормы бывает ситуативным. У женщин во время беременности и критических дней процент содержания лимфоцитов доходит до 50-55%. Также количество лимфоцитов увеличивается при аллергической реакции на чужеродный белок либо при стрессовой ситуации, когда срабатывает инстинкт под названием «бей и беги».
Виды b-лимфоцитов
В-лимфоциты – это разновидность лимфоцитов, обеспечивающая гуморальный иммунитет. Название клетки получили по местонахождению органа продуцирования у человека и птиц. У птиц b-клетки продуцируются в bursa of Fabricius – фабрициевой сумке, у человека созревают в bone marrow – костном мозге. Подразделяются на три вида.
В-лимфоцит борется с антигенами
Наивные b-лимфоциты
«Наивный» b-лимфоцит – клетка созревает и выходит в кровь, направляется к месту дислокации, к примеру, в один из лимфатических узлов. Уместно сравнение с чистым диском, на котором ещё нет кода на определённый антиген. У клеток отсутствуют тельца Голла, играющие ведущую роль в производстве цитокинов, монорибосомы в цитоплазме рассеяны. На раздражители реагируют слабо. Взрослые продуценты аккумулируются в лимфоузлах, молодые – в селезёнке. При затяжной болезни, если лимфоциты в крови пациента повышены, это преимущественно «наивные» b-лимфоциты, которые активно вырабатывает костный мозг.
Активированные b-лимфоциты
В-лимфоциты памяти, или активированные b-лимфоциты, переходят в фазу малых лимфоцитов после встречи с t-лимфоцитами. Являются лимфоцитами с максимально продолжительным сроком жизни, доходящим от трёх-четырёх до двадцати лет. Благодаря долгой жизни этот тип получил название «клетки памяти». На протяжении всего периода они «помнят» тот антиген, против которого запрограммированы. Задача клеток памяти – обеспечить иммунный ответ путём продуцирования мегаколичества защитных белков при попадании определённого антигена, на который запрограммирована b-клетка, в организм. По происхождению делятся на две группы:
- Потомки b-лимфоцитов, уже однажды сталкивавшиеся с антигеном и вырабатывающие иммуноглобулины под конкретного возбудителя заболевания.
- «Наивные» клетки, пережившие контакт с t-лимфоцитами. От них b-лимфоциты получают информацию о чужеродных пептидах, которые иммунитет «переварил». После состоявшегося контакта в b-клетке происходят изменения биохимического, анатомического характера.
В-лимфоцит человека
Обеспечивают долговременный иммунитет.
Плазматические клетки
Это клетки, являющиеся последней стадией дифференциации, прошедшие активацию антигенами. Способны продуцировать мегаколичество растворимых аналоговых антител. По строению значительно отличаются от других лимфоцитов. Плазмоциты больше по размеру, ядро клетки имеет смещённый центр, чрезмерно раздут шероховатый эндоплазматический ретикулум (шероховатый из-за большого количества рибосом на мембране ретикулума) и аппарат Гольджи. Активно участвуют в обеспечении гуморального иммунитета. Срок жизни указанного типа ограничивается 2-4 сутками, если отсутствует антиген, против которого они работают. Это если плазмоциты находятся в крови. Клетки костного мозга способны жить годами.
После ликвидации угрозы часть b-лимфоцитов возвращается в депо в виде клеток без активации через лимфоидный путь (частью по лимфатическим сосудам). Указанные клетки способны храниться в депо достаточно долго в ожидании определённого антигена и давать аналогичное потомство. В случае повторного заражения либо проникновения чужеродного белка в организм такие клетки моментально производят массу иммуноглобулина. Описанное явление называется вторичным гуморальным ответом. Этот механизм работает гораздо быстрее, чем первичный вариант, поскольку антиген распознается сразу – благодаря структуре самой клетки. На внешней клеточной мембране иммуноглобулины формируют рецептивный антигенраспознающий комплекс, специальные рецепторы, которые распознают антигены.
Антитела в крови человека
Вдобавок на мембранах расположены системы, помогающие контактировать с t-лимфоцитами и играющие роль в активации b-клеток. Белки-маркеры:
- тип cd19;
- тип cd20;
- тип cd22.
Нужны, чтобы t-лимфоциты смогли немедленно определять назначение b-лимфоцита.
Также b-лимфоциты делятся на две субпопуляции: b1 и b2.
- Клетки субпопуляции b2 – «наивные» лимфоциты, клетки памяти, которые приобрели специфичность после столкновения и активации t-клетками, а также плазмоциты.
- Клетки субпопуляции b1 – клетки-клоны. Их мало – содержание в организме может составлять до 5-6% от общего числа b-лимфоцитов. Появляются из стволовых клеток костного мозга в эмбриональном периоде, имеют узкую специализацию – играют роль «пограничников» в прибарьерных полостях брюшной и плевральной. Их функция – борьба с чужеродными бактериями. На вирусы и аллергены не реагируют.
Образование, дифференцирование и профилирование
Формирование b-лимфоцитов начинается в кроветворном органе – костном мозге. Дозревание, дифференциация и профилирование происходит в периферийных органах. Это крупные лимфоузлы и селезёнка. Ещё в эмбриональный период развития человека эти лимфоцитарные образования содержатся в печёночной ткани зародыша.
Путь развития b-лимфоцитов делится на два этапа:
- Антигеннезависимый этап – из стволовой кроветворной предшественницы путём иммуноглобулиновой генной перестройки формируются клоны b-лимфоцитов, транскрибирующие и транслирующие на поверхности мембраны иммуноглобулины-рецепторы, встраивают в лимфоциты разную специфическую направленность. После образования они выходят из костного мозга и мигрируют в лимфоидную ткань и лимфоузлы.
- Антигензависимый этап – собственно активация лимфоцитов путём распознавания вредоносного патогена. Проходит указанная стадия в селезёнке и лимфоузлах с помощью гистоцитов, макрофогов, моноцитов, образований дендритарного типа, с посредничеством t-лимфоцитов. После активации происходит трансформация в антигенспецифичный лимфобласт. Через деление образуются аналогичные клоны. Большее количество таких клонов становится плазмоцитами, меньшая часть – становится мнемоцитами.
Дальнейший процесс дифференциации после костного мозга проходит в герминальных и/или зародышевых центрах. Окончательная дифференциация и развитие b-клеток лимфы заканчивается в мозговом веществе в ткани внутри лимфоузла.
Функции и значение
Ответ на вопрос о функциях и значении цитообразований b-типа даёт иммунология – наука, занимающаяся изучением функций и строением лимфоцитов, об образовании их в кроветворных органах. Наука рассказывает, какую роль играет указанная клетка в защите человека от бактерий, вирусов, чужеродных белков. Это важный элемент в системе иммунной охраны. Человек благодаря этой системе сумел выжить как биологический вид.
В-лимфоцит под микроскопом
Основные функции основаны на свойствах упомянутых клеток:
- Обеспечение иммунитета гуморального типа – производство антител к чужеродным пептидам, которые воспринимаются иммунной системой как вредоносные. Антитела могут носить белковый характер – иммуноглобулины или растворимые их аналоги.
- Обеспечение долгосрочного, иногда пожизненного иммунитета к определённым заболеваниям.
- Обеспечение защиты против атипичных клеток собственного организма, вредоносных бактерий и вирусов в комплексе с клетками-киллерами.
Иммунологией даётся характеристика любому виду вышеописанных клеток. Отмечаются физиологические свойства, увеличение либо уменьшение общего количества в клиническом анализе крови помогают медикам установить точный диагноз и назначить адекватное лечение.
Если по показаниям анализа крови b-лимфоциты повышены, это может говорить об остром заболевании, наличии острых инфекций в организме. Подозревается коклюш, ветряная оспа, корь, мононуклеоз, гепатит. Также возможно наличие аутоиммунных болезней, туберкулёза, онкологических новообразований типа лимфолейкоза и лимфосаркомы.
Если по показаниям анализа крови b-лимфоциты понижены, речь идёт о лимфопении. Показатель может говорить:
- об истощении костного мозга;
- болезни эндокринного характера (сахарный диабет, тиреотоксикоз);
- протекающей лучевой болезни;
- наличие отклонений генетического характера.
Работа с токсическими химическими реактивами типа бензола и пестицидов создаёт эффект уменьшения лимфоцитов в формуле.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
Оглавление темы “СD8 лимфоциты. Антиген ( Аг ) представляющие клетки. Классификация антигенов ( Аг ).”:
1. Рецептор Т-клеток. Активация Т-лимфоцитов. Субпопуляции Т-лимфоцитов. СD4+ лимфоциты.
2. СD8 лимфоциты. Т супрессоры. Цитотоксические Т-лимфоциты ( ЦТЛ ). Т-киллеры. Цитотоксический эффект Т-киллеров. Т-клетки памяти.
3. В-лимфоциты. В-клетки. Созревание В-лимфоцитов. Продолжительность жизни B-лимфоцитов. Маркеры В-клеток ( В-лимфоцитов ).
4. Естественные киллеры ( NK-клетки ). Перфорины. Функция естественных киллеров. Задачи NK-клеток.
5. Антиген ( Аг ) представляющие клетки. Иммунные реакции. Классификация имунных реакций. Антигены. Свойства антигенов. Структура антигенов ( Аг ). Валентность Аг.
6. Классификация антигенов ( Аг ). Иммуногены. Гаптены. Непреципитирующие гаптены. Преципитирующие гаптены. Полугаптены. Проантигены.
7. Адъюванты. Адъювант Фройнда. Толерогены. Природа антигенов (Аг). Происхождение антигенов. Молекулярная масса антигенов (Аг).
8. Специфичность антигенов (Аг). Видовые антигены. Групповые антигены (Аг). Гетерогенные антигены (Аг). Антиген Форссмана. Аллоантигены ( изоантигены ).
9. Патологические антигены. Аутоантигены. Врождённые аутоантигены. Приобретённые аутоантигены. Суперантигены.
10. Антигены ( Аг ) микроорганизмов. Антигены бактерий. Капсульные антигены ( К-антигены ( Аг )). Соматические антигены ( O-антигены ( Аг )). Жгутиковые антигены ( H-антигены ( Аг )). Vi-Ar ( Антиген вирулентности ).
В-лимфоциты. В-клетки. Созревание В-лимфоцитов. Продолжительность жизни B-лимфоцитов. Маркеры В-клеток ( В-лимфоцитов ).
Известны субпопуляции В-клеток: предшественники антителообразующих (плазматических) клеток и В-клетки памяти (эффекторы вторичных иммунных реакций). Доминирующую субпопуляцию составляют предшественники антителообразующих клеток, дифференцирующиеся после антигенной стимуляции в плазматические клетки (плазмоциты), синтезирующие Ig.
Созревание В-лимфоцитов
Из костного мозга пре-В-клетки мигрируют в тимуснезависимые зоны лимфоидных органов. Так, в физиологических условиях в селезёнке В-лимфоциты располагаются в краевой зоне белой пульпы, в лимфатических узлах — в наружной зоне кортикального слоя, где они формируют зародышевые центры фолликулов. Сигналы, определяющие судьбу и дифференцировку этих иммунокомпетентных клеток, поступают из красного костного мозга, стромальных клеток и других клеток иммунной системы.
На периферии (вне костного мозга) В-лимфоциты приобретают характерные для них поверхностно-клеточные маркёры. Продолжительность жизни В-лимфоцитов различна — от многих лет (В-клетки памяти) до нескольких недель (клоны плазматических клеток).
После антигенной стимуляции В-лимфоциты дифференцируются в плазматические клетки (интенсивно синтезирующие и секретирующие AT) и В-клетки памяти. Плазматические клетки синтезируют Ig того же класса, что и мембранный Ig В-лимфоцита-предшественника.

Маркеры В-клеток ( В-лимфоцитов )
Основные маркёры В-лимфоцитов — мембранные Ig при этом клетки одного клона (быстро формирующегося в результате серии последовательных делений потом-ства одной В-клетки ) экспрессируют молекулы Ig, специфически связывающие только один эпитоп Аг. Такие клетки синтезируют моноклональные AT, способные распознавать и связывать только один Аг. Аг-связывающий участок мембранного Ig В-лимфоцита играет роль клеточного Аг-распознающего рецептора.
Помимо мембранных Ig, В-лимфоцит несёт другие маркёры; рецепторы Fc-фрагмента Ig, CD10 {на незрелых В-клетках), CD19, CD20, CD21, CD22, CD23 (вероятно, участвуют в клеточной активации), рецепторы к С3b и C3d, молекулы МНС классов I и И.
– Также рекомендуем “Естественные киллеры ( NK-клетки ). Перфорины. Функция естественных киллеров. Задачи NK-клеток.”
Источник
Нарушения функций белых клеток крови — это аномальный рост, дефицит или избыток любого типа белых кровяных клеток. В основном такие изменения состава крови вызваны раковыми заболеваниями с поражением лимфатических узлов, костного и головного мозга. Изменения состава крови и процентного соотношения определенных типов белых клеток к другим типам являются сигналом того, что в организме присутствует хронический воспалительный процесс, посторонние микроорганизмы, инфекция или вирус. Ранняя диагностика позволяет своевременно остановить или замедлить развитие основного заболевания, повышая шансы пациента на выживаемость.
Плазмоцитоз так же является одним из видов расстройств белых кровяных клеток. Далее — более подробно о причинах развития плазмоцитоза, функции плазмоцитов в организме человека, симптомах плазмоцитоза и методах лечения заболевания.
- Что такое плазмоцитоз?
- Симптомы плазмоцитоза
- Лечение плазмоцитоза
Что такое плазмоцитоз?
Плазмоцитоз — это заболевание, для которого характерно большое количество плазматических клеток в костном мозге или других тканях, которым наличие этих типов клеток в обычном состоянии не свойственно. Плазмоцитоз может быть следствием инфекции или вирусного заболевания, кроме того, его наличие нередко является доказательством распространения раковых клеток и роста злокачественной опухоли. Плазматические клетки — это тип белых кровяных клеток, они образуются из зрелых В-лимфоцитов в костном мозге. Плазмоциты, как и лимфоциты, важны для своевременного «захвата» возбудителей инфекций. Они производят белки, более известные под названием иммуноглобулины (Ig), или антитела.

Рисунок 1. Плазмоциты при плазмоцитозе
Причины развития плазмоцитоза
Причины развития плазмоцитоза
Основная причина появления плазмоцитоза — это опухоль, которая называется плазмоцитома. Эта опухоль представляет собой рак плазматических клеток (плазмоцитов). Для подтверждения диагноза «плазмоцитоз» и причины, по которой заболевание появилось, необходимо гистологическое исследование клеток на злокачественность и различные характеристики. Злокачественные клетки плазмы визуально отличаются от обычных клеток плазмы и могут изменять свои характеристики в сочетании с химическими реактивами. Эффективным методом контроля распространения злокачественных плазматических клеток является химиотерапия. Она способствует уничтожению клеток и ограничивает темпы их распространения в организме.
Еще одна причина появления плазмоцитоза — множественная миелома и кожная В-клеточная лимфома. Основными проявлениями этих заболеваний является усталость, анемия, отеки конечностей в сочетании с большим количеством плазмоцитов в тканях.
Следует уточнить, что плазмоцитоз является скорее следствием, чем причиной. Он всегда сопровождается определенным заболеванием, а симптоматическая картина плазмоцитоза соответствует симптоматике основного заболевания. Поэтому основные симптомы плазмоцитоза могут слегка отличаться в индивидуальных случаях. Для точной диагностики необходимо изучение образцов тканей, анализ крови.
Плазмоциты могут быть повышены не только из-за злокачественных опухолей, одна из вероятных причин — это инфекции легких. Поскольку функция легких напрямую зависит от способности альвеол обогащаться кислородом и кровью, состав крови оказывает большое влияние на общее состояние легких. В такой же степени легочные инфекции нарушают состав крови, вызывая увеличение в крови плазмоцитов и других белых клеток.
Существует еще один вид плазмоцитоза — кожный. Это расстройство неизвестной этиологии, которое впервые было описано японским врачом Ясиро, а позднее ученым Китамурой и другими, с присвоением заболеванию названия «кожный плазмоцитоз». Кожный плазмоцитоз может протекать бессимптомно в самом начале развития заболевания, однако позднее у пациентов появляется заметное увеличение лимфатических узлов, при анализе крови можно заметить, что клетки плазмы сильно увеличены, их размер практически в 5-6 раз превышает размер эритроцитов или других клеток крови.
Плазматические клетки при плазмоцитозе обладают умеренной плотностью, у некоторых пациентов выделяется небольшое количество интраневральных плазматических клеток, а в дермальном слое кожи присутствуют периваскулярные и периневральные плазмоциты.
Симптомы плазмоцитоза
Зависят, преимущественно, от симптоматики основного заболевания. Если плазмоцитоз вызван злокачественной опухолью, симптомы могут быть следующими
- слабость, отсутствие аппетита;
- рвота, тошнота;
- увеличение лимфатических узлов;
- появление отеков (конечности, лицо, произвольные участки тела);
- увеличение селезенки и печени;
- неврологические симптомы, такие как бессонница, утомляемость, раздражительность, головокружение, слуховые нарушения;
- болезненность отечных участков тела;
- анализ крови, показывающий увеличение плазматических клеток;
- при анализе образцов крови под микроскопом заметно, что клетки плазмы увеличены по сравнению с другими клетками в 5-6 раз.
Если плазмоцитоз вызван инфекцией, вирусом, аутоиммунным заболеванием, симптоматическая картина может быть выражена очень слабо следующими симптомами:
- изменение нормальных показателей крови;
- усталость, снижение активности;
- сонливость;
- бледность;
- прохладные конечности;
- головные боли, раздражительность.
При плазмоцитоме – злокачественной опухоли плазматических клеток – может развиться другой тип раковой опухоли — множественная миелома. Это тип рака плазмоцитов костного мозга. Осложняется состояние тем, что оно часто диагностируется на поздних стадиях, когда наиболее эффективным средством помощи больному является пересадка костного мозга.
Плазмоцитома бывает одиночной и множественной. Множественная плазмоцитома называется также миеломой. Одиночная плазмоцитома бывает нескольких видов: костная и экстрамедуллярная. Костная характеризуется накоплением аномального количества плазмоцитов в костях. Развивается в области позвоночника, тазу, ребрах, костях лица и черепа, грудине, бедренных костях. Больные костной плазмоцитомой могут со временем заболеть множественной миеломой. Экстрамедуллярная плазмоцитома — это скопление гипертрофированных плазмоцитов за пределами костей, в мягких тканях. Эти плазмоцитомы появляются в области шеи, головы, верхних дыхательных путях, мочевом пузыре, легких.
Лечение плазмоцитоза
Для лечения плазмоцитоза необходимо установить вид заболевания, которое повлияло на изменение клеток плазмы. Чаще всего причина кроется в злокачественных изменениях клеток, поэтому самым действенным методом лечения такого вида плазмоцитоза является лучевая терапия.
Химиотерапия для лечения плазмоцитоза не используется.
Хирургическое лечение необходимо, если опухоль вызывает нарушение структуры костей и провоцирует переломы и другие проблемы. Если происхождение заболевания не злокачественное, а вирусное или инфекционное, лечение проводят при помощи антибиотиков, изменения рациона питания, дополнительно лечат анемию (если она есть), следят за режимом пациента, графиком сна, отдыха, физической активности. Чем полезнее питание и качественнее лечение основного заболевания, тем быстрее наступает улучшение.
При незлокачественной природе плазмоцитоза состав крови нормализуется через 3-5 недель.
Источники статьи:
https://www.wisegeekhealth.com
https://www.hindawi.com
https://en.wikipedia.org
https://en.wikipedia.org
По материалам:
Case Reports in Dermatological Medicine
Volume 2014 (2014), Article ID 840845, 4 pages
© 2003 – 2015 Conjecture Corporation
Смотрите также:
У нас также читают:
Источник