Есть ли в мозге лимфатические узлы
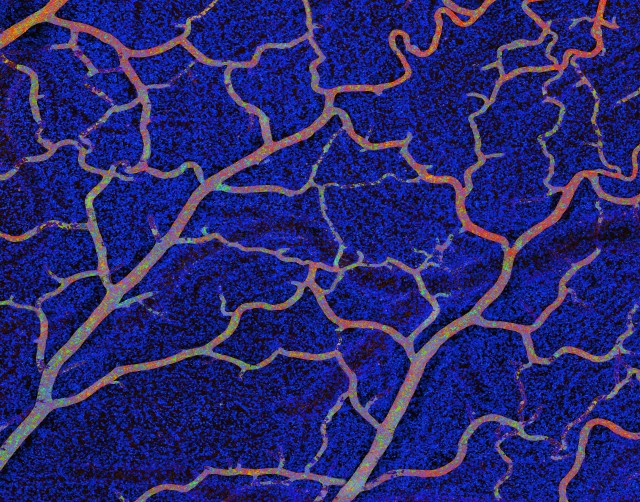
У лимфатической системы всё-таки есть собственное представительство в головном мозге: синусы мозговой оболочки оказались очень похожи на её сосуды, в них есть иммунные клетки и они связаны с шейными лимфоузлами.
У лимфатической системы много функций, одна из важнейших – защитная и «мусороуборочная»: иммунные клетки и белки лимфы обезвреживают бактерии и токсины. Лимфа проникает во все ткани тела, за исключением мозга. Как известно, мозг настолько хорошо огорожен от всего остального, что даже антитела с иммунными клетками не могут в него проникнуть. Однако, несмотря на свои «крепостные стены», мозг всё же не застрахован от проникновения патогенов. Но тогда у самого мозга должны быть какие-то свои системы защиты от вторжения вирусов и бактерий. С другой стороны, в ходе метаболизма накапливаются всевозможные молекулярные отходы, от которых тоже нужно как-то избавляться – а как, если лимфа в мозг не проникает, а в кровеносных сосудах стоит мощный гематоэнцефалический барьер, через который не всякая молекула пролезет?
Кровеносные сосуды на поверхности мозга. (Фото Dr. Thomas Deerinck / Visuals Unlimited / Corbis.)
Оболочки мозга (жёлтым окрашена твёрдая оболочка, зелёным – пространство между паутинной и мягкой) и мозговые вены с синусами твёрдой оболочки. (Wikipedia.)
Синусы твёрдой мозговой оболочки (обозначены синим). (Wikipedia.)
Синусы твёрдой мозговой оболочки (обозначены синим). (Spina.pro.)
‹
›
Физиологов этот вопрос интриговал давно. С одной стороны, мозг может сам перерабатывать вредные вещества в специальных клетках. С другой, в нём есть ещё так называемые глиальные, или вспомогательные клетки – некоторые из них выполняют те же функции, что и обычные иммунные клетки, то есть разыскивают и уничтожают всё чужеродное. Наконец, со временем удалось найти дополнительные механизмы, помогающие избавляться от нежелательных веществ. Желудочки мозга выделяют так называемую спинномозговую жидкость, которая свободно циркулирует между ними и спинномозговым каналом, сами же клетки тоже что-то выделяют во внешнее пространство, в результате получается единая система межклеточной и спинномозговой жидкости. Как происходит её очистка от биохимического мусора?
Несколько лет назад сотрудники Рочестерского университета обнаружили, что кровеносные сосуды в мозге окружены «чехлами» из отростков астроцитов – вспомогательных, или глиальных клеток. Получается двойная трубка, и в промежуток между её двумя стенками проникает «замусоренная» межклеточная жидкость, которая фильтрует мусор в кровеносный сосуд. Причём астроциты создают в ней давление, так что фильтрация здесь не пассивная, а активная. Систему назвали глимфатической: функционировала она подобно обычной лимфатической, только сделана была из глиальных клеток.
Однако, как оказалось, обычная лимфатическая система в мозге всё-таки есть – нашли её Джонатан Кипнис (Jonathan Kipnis) с коллегами из Университета Вирджинии; чья статья только что появилась в Nature. Здесь нужно сделать небольшой экскурс в анатомию. Как известно, головной и спинной мозг одеты тремя оболочками: мягкой, паутинной и твёрдой, самой верхней из трёх. В некоторых местах твёрдая оболочка внедряется в щели головного мозга, образуя каналы – их и называют синусами. В них собирается венозная кровь из сосудов мозга, самой твёрдой оболочки и костей черепа, которая потом поступает в яремные вены. (Хотя синусы на рисунках очень похожи на кровеносные сосуды, они в кровеносную систему не входят, это отдельные образования.)
Оказалось, что в синусах есть иммунные клетки и молекулярные маркеры, свойственные лимфатическим сосудам. Когда исследователи ввели краситель мышам в субарахноидальное пространство – полость между мягкой и паутинной мозговыми оболочками, заполненную спинномозговой жидкостью – краска вскоре оказалась в синусах. Значит, спинномозговая жидкость проходит через синусы. Более того, краситель оказывался в шейных лимфатических узлах. Авторам работы удалось также показать, что жидкость из лимфатических узлов может переходить в мозговые синусы.
Напомним, до недавнего времени считалось, что лимфатическая система никак с мозгом не контактирует. Теперь же эту точку зрения придётся во многом пересмотреть, поскольку оказалось, что синусы твёрдой оболочки выполняют функцию лимфатических сосудов и служат резиденцией иммунных клеток. Мусор и токсины, скапливающиеся в спинномозговой жидкости, могут выводиться из неё через синусы, хотя детали процесса предстоит ещё выяснять. Стоит также добавить, что иммунные клетки, несмотря ни на какие барьеры, в мозг всё-таки проникают, в последнее время их тут находят всё чаще и чаще. Хотя раньше полагали, что их появление в мозговых тканях – однозначный признак патологии (например, тяжёлой инфекции), однако, по-видимому, они приходят и в здоровый мозг тоже. И, скорее всего, синусы играют здесь не последнюю роль. Разумеется, большой интерес новые сведения вызовут у медиков – всё-таки мозг и иммунитет оказались связаны теснее, чем думали.
По материалам The Scientist.
Источник
О важной роли белых клеток крови хорошо известно. Это основная составляющая нашей иммунной системы. Лимфоциты отвечают за клеточный иммунитет, вырабатывают антитела. Но иногда в организме происходит сбой.
Лимфатические узлы, которые присутствуют в органах (желудке, головном мозге, легких, селезенке) увеличиваются, поражают их. В них образуются и начинают хаотично расти «опухолевые» лимфоциты. Налицо раковое образование лимфоидной ткани – лимфома.
Что такое лимфома головного мозга
Центральный отдел нервной системы реже, чем другие органы, поражается лимфомой, но она – самая агрессивная форма данного заболевания. Болезнь захватывает его лимфатическую ткань.
Опухоль образуется в тканях (перенхемах) и мягких оболочках головного и спинного мозга. Данное злокачественное новообразование не выходит за границы ЦНС, хотя поражает все ее отделы, даже заднюю стенку (оболочки) глаза. Метастазы образует редко.
Лимфома мозга растет медленно. На начальных этапах проходит практически бессимптомно, диагностируется чаще на поздних стадиях, время для начала лечения упускается.
Лечить ее сложно: она располагается в труднодоступных местах. Внутримозговыми узлами поражается лобная доля, мозолистое тело или глубинные структуры мозга. Встречается данная патология у людей преклонного возраста, после 55 лет.
Классификация
Медицине известны такие лимфомы: В-клеточные, Т-клеточные, диффузные В-крупноклеточные, фолликулярные. Но они глубоко не исследованы. Общепринята следующая классификация злокачественных образований лимфатической системы:
- лимфогранулематоз (болезнь Ходжкина);
- неходжинские лимфомы.
Вид новообразования, его характеристики определяются после иссечения кусочков его ткани. Они исследуются под оптическим микроскопом. Если обнаруживают клетки Березовского-Штернберга-Рида, то налицо болезнь Ходжкина. Все прочие злокачественные образования относят к неходжкинским.
Первичные лимфомы головного мозга могут иметь один или множество внутримозговых узлов. Все подвиды отличает строение тканей опухоли, совокупность проявлений болезни, методы терапии.
Ряд лимфом (индолентные) развивается неторопливо и благополучно, срочное вмешательство не требуется. Агрессивные же стремительно растут, имеют много симптомов и нуждаются в незамедлительном лечении.
Нередко лимфоциты начинают хаотично расти в лимфоузлах, увеличивая их. Это классический вариант заболевания. Но если злокачественные узлы поражают органы пищеварения, легкие, мозг, то эти образования называются экстранодальными, при них размеры лимфоузлов не изменяются.
Причины
Трудно назвать конкретных виновников рака, у каждого вида своя этиология. Лимфома чаще образуется при слабой иммунной системе. Ее первопричинами считаются:
- инфекционные агенты;
- различные вирусы (гепатита С, герпеса 8 типа). Лимфома беркитта чаще развивается у зараженных вирусом герпеса человека 4 типа;
- вирус иммунодефицита;
- влияние радиации;
- наследственная предрасположенность, генетические заболевания, когда есть мутации хромосом (синдромы Клайнфельтера, Чедиака-Хигаси или атаксии-телеангиэктазии);
- постоянный контакт с канцерогенами, особенно химическими веществами и тяжелыми металлами;
- мононуклеоз (острое инфекционное заболевание, проявляющееся в лихорадке);
- поражение зева, лимфоузлов, печени, селезёнки и изменения состава крови;
- аутоиммунные болезни (синдром Шегрена, трофические язвы, ревматоидный артрит, системная волчанка);
- трансплантация органов и переливание крови;
- прием медикаментов, угнетающих иммунитет;
- пожилой возраст;
- плохая экология в месте проживания.
По теме
Остальные факторы являются сопутствующими, они могут запустить механизм болезни
и привести к хаотичному размножению раковых клеток в головном мозге.
Симптомы
Все клинические проявления при лимфоме делят на 2 группы: общие и особенные для этого подвида злокачественного образования.
Общая симптоматика
Большинство симптомов у лимфом одинаковы для онкологии любой локализации:
- Болезненное воспаление лимфоузлов на шее, под мышками, в паху, вследствие чего они увеличены. Зуд в их области. Узлы не уменьшаются даже при приеме противобактериальных препаратов.
- Похудение без явных причин.
- Сильное потоотделение из-за повышения температуры, особенно ночью.
- Слабость, быстрая утомляемость даже без физических нагрузок.
- Нестабильный стул, рвота, проблемы с пищеварительной системой.
- Ухудшение зрения (пациент видит как в тумане, в глазах двоится).
Особые проявления
Лимфома головного мозга располагает и специфическими признаками. Они появляются, потому что мягкая мозговая оболочка сдавливается. К ним относятся:
- боли головы, ее кружение;
- расстройства восприятия (зрительные, слуховые и обонятельные галлюцинации);
- поведенческие изменения в настроении, образе жизни и действий, мышлении;
- нарушение координации движений, потеря чувствительности в какой-то части тела;
- судороги и приступы эпилепсии.
Необходимо прислушиваться к организму, потому что первоначально онкологические заболевание может протекать бессимптомно.
Диагностика
Лимфома ведет себя так, что порой и опытным специалистам непросто ее диагностировать. Но развиваются подобные злокачественные образования по определенному сценарию, и аномальные процессы в нервной системе можно проследить в развитии.
Диагностика определит количество очагов, точное место их расположения, размер и тип лимфомы.
Врачебный осмотр
После него определяется дальнейший план обследований.
Анализы крови (общий и биохимический), развернутые по формуле
Их следует сдавать регулярно. Они расскажут, как организм реагирует на новообразование.
Биопсия пораженного лимфоузла
Проводится, если подозревается онкология в любом месте. Это главный анализ, подтверждающий лимфому, показывает вид новообразования, его структуру, насколько оно агрессивна. В черепной коробке делается маленькое отверстие и берутся образцы пораженной ткани.
Их направляют на морфологическое и иммунологическое исследование под микроскопом специалисту по патологической анатомии. Он выясняет, содержат ли они лимфомные клетки. Если они обнаружены, определяется вид лимфомы.
Лучевая диагностика
Рентген, КТ, МРТ находят и описывают опухоли в частях тела, которые не видит врач при внешнем обследовании. Ионизирующие и неионизирующие излучения определят стадию лимфомы.
Рентгеновский снимок грудной клетки расскажет, что происходит с лимфатической системой средостения и вилочковой железы.
Неходжкинскую лимфому точнее диагностирует МРТ. Больному вводят контрастное вещество (йод, барий). Оно улучшает визуализацию органа, определяет новые злокачественные клетки, показывает послойные изображения тканей органа.
Исследование костного мозга подтвердит или опровергнет присутствие агрессивных образований в костном мозге.
Дополнительные методы
Если предыдущие исследования оказались неинформативны, проводят цитометрию (подсчитывают лейкоцитарную формулу под микроскопом), устанавливают изменения в хромосомном наборе клеток, аномалии числа хромосом, молекулярно-генетические исследования.
Лечение
После подтверждения диагноза, определения типа лимфомы, этапа болезни, анализа состояния больного разрабатывается схема лечения. Неходжкинскую лимфому головного мозга лечить непросто. У органа есть физиологическая преграда (гематоэнцефалическая) между кровеносной и ЦНС. Этот барьер защищает его от травм, поэтому многие методики кардинально не действуют на злокачественные образования.
Индолентные лимфомы иногда не нуждаются в терапии, довольно наблюдения онколога. Но если болезнь развивается (увеличиваются лимфатические узлы, усиливается слабость, повышается температура) – следует лечиться.
Если новообразование не распространено, проводят радиотерапию, облучают опухолевые лимфоузлы. При распространении его по организму показана химиотерапия. Имеется много лекарственных средств для ее проведения: Хлорбутин, Флударабин, Циклофосфан, Винкристин.
По теме
Агрессивные лимфомы плохо поддаются лечению. Главная задача химиотерапии – продлить жизнь онкобольного и улучшить ее качество. Их требуется лечить незамедлительно. Одним из основных режимов химиотерапии является CHOP. Данная программа применяется с Ритуксимабом – антителом, вырабатываемым иммунными клетками.
Лечение проводят химическими препаратами для острых лимфобластных лейкозов. Задача такой терапии – вылечить больного. Радикальные и результативные методы борьбы с агрессивными и высокоагрессивными лимфомами – провести курс химиотерапии, затем пересадить кроветворные стволовые клетки.
Химиотерапия
Лимфома беркитта и все ее виды поддаются данному методу лечения. Определив ее тип и чувствительность к препаратам, проводят курс моно- или комбинированной химиотерапии. Делают на пояснице прокол и вводят лекарство в поясничный отдел спинномозгового канала.
Для монохимиотерапии чаще используют Метотрексат. Если необходимо комбинированное лечение, выбирают Цитарабин, Темозоломид или Этопозид. Химиотерапия имеет немало побочных эффектов.
Порой состояние больного ухудшается, но доктора рискуют ради уменьшения опухоли. Сильные препараты повреждают и здоровые клетки, что вызывает негативную реакцию.
Нельзя убить только раковые ткани, не затронув здоровые. Негативные проявления обуславливаются дозами и агрессивностью применяемого лекарства.
Лучевая терапия
Ее редко применяют саму, сочетают с химиотерапией или оперативным вмешательством. На последней стадии заболевания она лишь временно облегчает самочувствие тяжелобольного, уменьшает новообразование.
Оно уже не будет так давить на здоровые ткани. Негативная реакция от облучения разная и зависит от места, где оно проведено.
При действии на головной мозг отрицательные последствия от излучения могут возникнуть через 2–3 года как неврологические патологии. При сочетании химио- и лучевой терапии отрицательные последствия от первой могут усугубиться.
Оперативное вмешательство
Лимфома беркитта не лечится оперативным путем, слишком в трудном месте она располагается. Фолликулярная опухоль поражает разные мозговые ткани.
Она может расположиться в мозжечке, а клеточные элементы неправильной структуры рассеиваться по всему органу. Успешную операцию выполнить проблематично.
Она показана, чтобы удалить максимально возможную долю проблемных тканей и прекратить их рост, взять образцы на биопсию. Дальше проводят лучевую или химиотерапию, чтобы убить остальные вредоносные клетки.
Если рак на ранней стадии, а новообразование небольших размеров находится в доступном для оперативного вмешательства месте, значит, возможен его благоприятный исход. Но необходимо убедиться, что все злокачественные клетки уничтожены. Больному назначают химиотерапию, чтобы закрепить результат.
Осложнения
При лечении данного заболевания возможны побочные реакции и осложнения. Они являются следствием химио- и лучевой терапии.
Осложнения после химиотерапии
По теме
Из нередких негативных реакций на «химию» выделяют следующие:
- расстройство в работе ЖКТ, проблемы с пищеварением: тошнота, рвота, диарея или затрудненная дефекация;
- слабость, усталость, утомляемость из-за малокровия;
- выпадение волос;
- ослабление иммунитета, предрасположенность к инфекциям;
- болезни рта, десен и горла (сухость, образование язв и ран), чрезмерная восприимчивость к горячей, холодной, соленой пище;
- поражение нервной системы: головная боль, обмороки;
- болевые ощущения;
- ухудшение свертывания крови, кровотечения;
- нервные и мышечные явления, покалывание, жжение, мышечные и кожные боли;
- проблемы с кожей: эритема (покраснение кожных покровов из-за расширения капилляров), высыпания, раздражение, обезвоживание, сухость, акне, обостренная восприимчивость к солнечному излучению.
Неблагоприятная реакция после лучевой терапии
Врачи чаще фиксируют такие жалобы пациентов после облучения:
- кожные покровы краснеют, могут появиться водяные пузыри;
- органы выделительной системы (почки, мочевой пузырь, мочеточник) часто плохо реагируют на ионизирующую радиацию, из организма не выходят излишки жидкости, появляется отечность лица, рук;
- возникают симптомы, схожие в ОРВИ, гриппом;
- обнаруживаются проблемы с зачатием.
По теме
Данные осложнения достаточно серьезны, но чаще они имеют временный характер.
Лечащий врач должен рассказать о возможных последствиях, предупредить, о каких симптомах пациент должен сообщить, назначить препараты, уменьшающие отрицательные реакции. На поздних этапах заболевания все лечение направляется на купирование боли.
Прогноз
У лимфомы головного мозга неблагоприятные прогнозы. Оперативно удалять такое образование нельзя, есть риск повредить нервную систему.
Поэтому основным методом лечения является облучение. Но оно дает лишь временный эффект, а ремиссия бывает короткой. Больные с этим диагнозом живут 1,5–2 года. Можно еще продлить жизнь на пару лет, если провести химиотерапию.
Исход течения онкологического заболевания определяется типом опухоли, ее расположением, стадией болезни и токсичностью пораженных тканей.
По теме
Прогноз зависит и от возраста пациента. Молодые люди переносят болезнь легче, у них лучшая выживаемость, чем у стариков. Злокачественное образование в средостении или мозге без лечения поражает их работу, смерть наступает в течение нескольких месяцев. Проведенная вовремя терапия продлевает жизнь 40% больных на 5 лет.
Уровень выживаемости повышают пересадкой стволовых клеток.
Профилактика
Специальных методов реабилитации при лимфоме головного мозга нет, потому что не ясна до конца этиология заболевания.
Восстановление после лечения или осложнений проводят в рамках соответствующих нозологий (учение о болезнях). Специалисты рекомендуют вести здоровый и, по возможности, активный образ жизни, меньше находиться под воздействием прямых солнечных лучей, избегать радиации, отказаться от тепловых физиопроцедур.
Пациента наблюдают во время лечения и после ремиссии болезни.
Контрольное обследование проводят через 30 дней после терапии. Оно включает МРТ головного мозга. Томография подтвердит, ослабились или исчезли признаки болезни. Обследуется больной сначала каждые 3 месяца, в следующие 2–3 года – дважды в год.
Пациент стоит на учете в онкологическом диспансере, поэтому все последующие годы он будет наблюдаться у специалистов, 1 р. в год сдавать анализы крови, при необходимости делать КТ грудной, брюшной полости, малого таза.
Источник