Есть ли в глазах лимфоузлы
Лимфа – это важный компонент организма человека, бесцветная жидкость, предназначение которой помогать крови в нормальном поддержании жизнеспособности человека.
Лимфатическая система состоит из разветвленных сосудов и фильтров-узлов. Лимфоузлы размещены по всему телу, лицо не исключение. Циркуляция лимфы по организму осуществляется за счет сокращений мышц по всему тело от пят до головы. Ее основная функция в выводе эритроцитов и продуктов их распада из организма.
Для чего нужны лимфоузлы на лице и где они расположены
Лимфатические узлы на лице выполняют функцию своеобразных фильтров лимфы от токсичных веществ. Это защитная реакция особенно, важна на лице. Размещение лимфоузлов в медицины различают:
- За обеими ушными раковинами на голове
- На шее под ушами немного смещены наперед
- Под челюстью снизу
- Под бородой
- Под глазами
Лимфоузлы на лице размещены у каждого человека в особенном порядке. Строго описать местонахождение этих органов на лице невозможно. Факторы, влияющие на местоположение лимфатических узлов на лице:
- Наследственная предрасположенность
- Подвижность мышц на лице
- Содержание подкожных клеток
Причины воспаления лимфоузлов лица
Лицевые лимфоузлы выполняют роль «охранников» организма в целом. И они чутко реагируют на вторжение любой инфекции или начало воспалительного процесса в теле человека.
воспаление лимфоузлов на лице может стать следствием таких неприятностей:
- Инфекционное заболевание (простуда, грипп, ринит, гайморит, ангина)
- Туберкулез
- Стоматологические проблемы (пародонтоз, кариес)
- Снижение иммунитета
- Кожные заболевания на лице
- Аллергия
- Отит
- Пародонтит
Воспаление лимфатических узлов на лице чаще случается в результате переохлаждения человека. Могут промерзнуть ноги, а через 2-3 дня — «результат на лицо» в прямом и переносном смысле. Лимфоузел уплотняется и начинает причинять боль не только при пальпации
Лимфаденит лицевого узла
Воспаление лимфатических узлов на лице сигнализирует, что в организме человека присутствует инфекциям и эритроциты «кинулись в бой». И стоит не только лечить лимфоузлы на лице, но провести полную диагностику состояния здоровья для обнаружения основной проблемы.
Главной причиной лимфаденита лицевых узлов являются кожные заболевания: угри, акне.
 Расположение лимфатических узлов
Расположение лимфатических узлов
Лимфаденит околоушных и заушных узлов
Уплотнение лимфатических узлов на лице возле ушей – это спутник воспалительных процессов, которые происходят в ухе, или слюнной железе, или заболеваний горла.
У детей наблюдается уплотнение околоушных и заушных узлов на лице при краснухе, ветряной оспе. Не редки такие аллергические проявления на вакцинацию. Для более точно постановления диагноза стоит обратиться к хирургу.
Увеличение узлов в нижней части лица
Лимфатические узлы в нижней части лица могут воспалиться по разным причинам.
- Стоматологические проблемы (воспаление десен, кариес)
- Сиалоаденит
При этих заболеваниях происходит интенсивный вывод продуктов распада эритроцитов из участков воспаления. Лимфатические узлы в нижней части тела не успевают фильтровать лимфу. Это стает причиной застоя в узле и как следствия воспаления его.
Лимфадениты лицевой области симптомы
Воспаление лимфатических узлов на лице происходит при длительном застое лимфы в самом узле. Основные симптомы:
- Уплотнения кожи в данном участке
- Покраснение и зуд
- Болезненные ощущения при надавливании
- Повышенная температура тела
Не редки случаи гнойного воспаления лимфоузлов на лице. При таком осложнении в самом узле происходит накопления гноя. Окончательное выздоровления больного происходит после извлечение гнойных накоплений. Он может прорвать сам или удалить с помощью незначительного хирургического вмешательства.
Запомните! Воспалительные процессы лимфо узлов на лице – это не совсем невинная болезнь. Она может привести к серьезным осложнениям:
- Менингит
- Энцефалит
Категорически запрещено занимается самостоятельным лечением воспаления лимфоузлов на лице.
Виды лимфаденитов
Лимфаденит лицевых узлов бывает:
- Острый
- Хронический
- Специфический лимфаденит
- Неспецифический лимфаденит
Для острой формы заболеваний лимфоузлов на лице характерно быстрое появление болезненных симптомов:
- Уплотнение очага
- Покраснение кожи
- Накопления гноя
- Повышения температуры тела
- Болезненные ощущения при нажатии
Хронический лимфаденит:
- Длительное протекание воспаления
- Не четко выраженная локализация очага
- «Затухание» болезни на длительное время
- Обострение при ослаблении иммунной системы
Специфический лимфаденит на лице проявляется, как сопутствующие проявления таких заболеваний:
- СПИД
- Сифилис
- Туберкулез
Неспецифический лимфаденит проявляется после попадания в лимфу различных инфекционных бактерий:
- Стрептококки
- Стафилококки
- Различные токсины
Если в лимфоузле на лице накапливается гной – это гнойной лимфаденит.
Диагностика
Как отмечалось выше, лимфаденит – это один из сигналов организма о том, что в теле человека происходят воспаленные процессы. И стоит произвести полную диагностику, чтобы найти основную причину. Ведь устранив симптомы – не избавишься от основной проблемы.
Проводя обследование, врач обращает повышенное внимание на местоположение воспаленных лимфатических узлов. Если они находятся возле уха – это может указывать на отит. Гнойное воспаление узла на лице – это чаще всего следствие подкожных абсцессов.
Лечение
Воспаленный лимфоузел на лице – это серьезный повод посетить квалифицированного хирурга для назначения лечения.
Не занимайтесь самолечением!
Соблюдайте предписания врача
Своевременно принимайте назначенные лекарства и делайте процедуры
Воспаленные лимфатические узлы на лице – это область лечения хирурга. По результатам обследования и анализов он может назначить лечение:
- Простое снятие симптомов воспаления (симптоматическая терапия)
- Разрешение основной проблемы(заболевания) – это этиотропное лечение
- Восстановление всех возможностей иммунитета
Этиотропное лечение
После выявление основного заболевания, побочными симптомами которого стал лимфаденит, нужно провести комплексное лечение.
- Если причина воспаления узлов кроется в стоматологических заболеваниях, нужно посетить дантиста. Полечить все проблемные зубы и десна. И не забывать об дальнейшей зубной гигиене.
- Узлы стали заметны после перенесенной простуды, гриппа? Тогда врач назначит антибиотики широкого спектра действия.
- Аллергическое проявление лимфаденита на лице, лечиться с помощью противогистаминных препаратов и сведение к минимуму воздействия аллергена.
- Причиной воспаления узлов на лице стали ангина, краснуха, тогда врач назначит противобактериальные препараты.
Симптоматическая терапия
Многие врача, при гнойных или болезненных воспалениях лимфоузлов стараются снять симптомы, чтобы облегчить состояние больного.
- Обезболивающие, жаропонижающие, противовоспалительные препараты
- Назначают дезинтоксикационные препараты
Такой подход позволяет снять острые проявления лимфаденита:
- Болезненные ощущения
- Зуд
- Нормализирует температуру тела
После уменьшения проявлений болезни, лекарь приступает к полному обследованию организма.
Хирургические методы
Гнойные воспаленные лимфатические узлы на лице в большинство случаях лечатся с помощью хирургического вмешательства. Операция происходит под местной анестезией, если гнойная капсула, внутри узла, сохраняет целостность. Хирург делает небольшой надрез и с помощью специальных инструментов извлекает капсулу.
Но не редки случаи, что гнойник разрывается. Очень хорошо, если при этом содержимое выходит наружу. Бывает, что гной попадает внутрь. Тогда хирургическое вмешательство просто обязательно при более тщательном подходе. Нужна общая анестезия и длительный процесс чистки пораженного участка лица.
Профилактика
Избежать воспалительных процессов в лимфоузле вполне несложно.
- Проследите за укреплением иммунной системы. Это поможет избежать простудных, вирусных заболеваний.
- Элементарная гигиена полости рта, ушей избавит вас от застоя лимфы на этих участках лица.
- Не пропускайте график обязательной вакцинации.
- Старайтесь избегать воздействия аллергенов на организм.
Несложные правила избавят вас от болевых ощущений при лимфадените и укрепят организм.
Источник
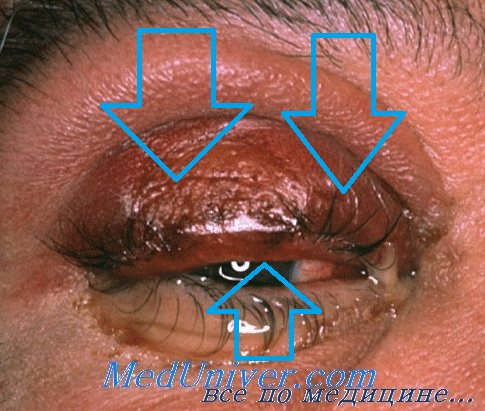
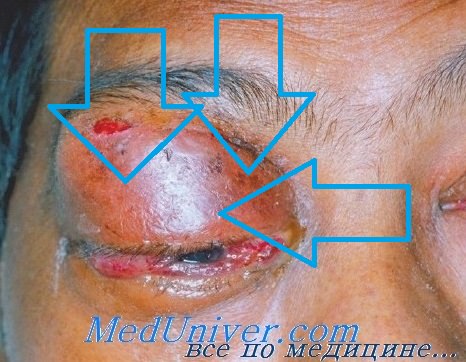
Лимфоидные опухоли – лимфомы века глаза. Клиника и дифференциацияДля большей полноты изложенного материала, мы сочли необходимым привести здесь также несколько иллюстраций лимфоидных «опухолей» век. Последние имеют мало общего с раковыми опухолями век и в более или менее выраженных стадиях относительно легко поддаются распознаванию; но в начальном периоде роста, когда они появляются в виде небольшого подкожного образования — узелка на веке, они так же трудно диагностируются, как и раковые опухоли. В этой стадии лимфоидные опухоли могут быть распознаны только морфологически. Лимфоидные опухоли век относятся некоторыми авторами к доброкачественным «опухолям», образованным сильно разросшейся лимфоидной тканью, в связи с чем они их называют «лимфомами». Такие «опухоли», как правило, локализуются в лимфатических узлах, но в редких случаях могут наблюдаться также на веках, в связи с чем они и привлекли здесь наше внимание. В лимфатических узлах эти «опухоли» наблюдаются в виде одиночных, округлых, хорошо отграниченных, инкапсулированных, гладких, покрытых неизмененной кожей узлов мягковатой консистенции. На веках же они разрастаются более диффузно, без образования отдельных узлов и поражают большую часть века или же все веко. Это объясняется тем, что в веках нет лимфатических узлов, где бы они могли развиваться, и нет также подкожной клетчатки с лимфоидными элементами, которые могли бы послужить источником для их развития. Здесь они развиваются из лимфоцитов скудной лимфоидной ткани век.
По мере развития и роста лимфоидной ткани, пораженное веко начинает постепенно увеличиваться и через некоторое время достигает значительных размеров. Такая «опухоль» обусловливает выраженный птоз века со значительным или полным закрытием глазной щели. В иных случаях могут оказаться пораженными оба века. Клиническая особенность лимфом заключается в том, что они появляются незаметно, в виде небольшого подкожного узелка, растут медленно и не беспокоят своего носителя. Но несмотря на медленный рост, они все же развиваются значительно быстрее, чем кожный рак век, и скорее достигают значительно больших размеров, чем последний. Кроме того, они нередко поражают оба века, чем в свою очередь также отличаются от рака век. Вопреки значительным размерам, лимфома остается мягкой, наружная поверхность ее гладкая, покрывающая ее кожа не изменена и никогда не изъязвляется, но постепенно, по мере разрастания лимфоидной ткани, все больше растягивается и истончается. Самой характерной особенностью лимфом является полное отсутствие у них склонности к метастазированию и их высокая чувствительность к ионизирующим излучениям. Последняя служит наиболее верным доказательством принадлежности «опухоли» к лимфомам.
Лимфоидные опухоли век лишь отчасти могут быть отнесены к истинным опухолям, так как они проявляются в виде сопутствующего поражения при лейкемиях или при псевдолейкемических процессах самого разнообразного рода, чем и вызывается необходимость ставить слово опухоль в кавычках. К тому же они в большинстве случаев относятся к опухолям орбиты, а не век. Кроме того, они всегда возникают симметрично и отчасти позади век. В отдельных случаях решающим моментом для их распознавания является тщательный учет общего состояния и самочувствия больного, картина его крови и другие клинические признаки лейкемии. Эффективность терапии ионизирующим излучением служит дополнительным подтверждением диагноза. Лимфомы и лимфоидные опухоли век приобретают исключительно дифференциально-диагностическое значение, так как по клиническому течению процесса и внешнему виду эти образования век мало похожи на рак век. Наконец, общее состояние больных и вся картина болезни, мало похожие на клинику рака век, уже сами по себе позволяют правильно распознавать имеющееся заболевание и характер поражения века или век. – Также рекомендуем “Этапы диагностики и дифференциации рака века глаза” Оглавление темы “Образования века глаза”:
|
Источник
 Первые понятия о лимфообращении человека относят к XVII веку, однако благодаря затруднениям по выявлению хрупких сосудов с бесцветным содержимым его изучение прогрессировало очень медленно. В 1896 году Gerota предложил метод окраски лимфатических сосудов лимфотропными веществами, что послужило для описания анатомии в классических научных трактатах Poirer (1898), Iossifow (1930) и Rouviere (1932).
Первые понятия о лимфообращении человека относят к XVII веку, однако благодаря затруднениям по выявлению хрупких сосудов с бесцветным содержимым его изучение прогрессировало очень медленно. В 1896 году Gerota предложил метод окраски лимфатических сосудов лимфотропными веществами, что послужило для описания анатомии в классических научных трактатах Poirer (1898), Iossifow (1930) и Rouviere (1932).
Лимфатическая система человека (ЛС) – отдел сосудистой системы, в составе которой объединяются пути транспорта лимфы (капилляры, сосуды, протоки) и лимфатические органы (узлы, фолликулы, миндалины, селезенка), собирающие лимфу из тканей и органов и отводящие её в венозную систему. Стенки лимфатических капилляров образованы однослойным эндотелием, через который легко проходят растворы электролитов, углеводы, жиры и белки. Капилляры сливаются в сосуды, в стенках которых могут встречаться гладкомышечные клетки и парные двустворчатые клапаны, их просвет неравномерен с чередованием расширений и стриктур.
Долгое время обсуждается вопрос о включении в состав ЛС т.н. прелимфатических путей (тканевые щели и периваскулярные пространства). Отчасти это связано с размытостью определения лимфы. Foldi называет лимфой только ту жидкость, которая находится внутри лимфатических сосудов и отделена от окружающих тканей эндотелием. Такое понимание лимфы разделяют наибольшее число сторонников, хотя оно и не является общепринятым. Так, Mayerson называл лимфой перикапиллярный фильтрат (прелимфу), смешанный с тканевой жидкостью и проникший в закрытую лимфатическую систему. Крупнейший российский лимфолог, академик Жданов, писал, что не следует называть лимфой жидкость, содержащуюся в тканях, потому что окружающая лимфатические капилляры жидкость и лимфа различны по составу, по химическим и физическим свойствам. Этой точки зрения мы и будем придерживаться далее.
Основные функции лимфы заключаются в поддержании постоянства состава и объема тканевой жидкости, возврате белка из межклеточной среды в кровеносное русло, всасывании и транспорте продуктов метаболизма и обеспечении механизма иммунитета. Непосредственно в структурах глаза лимфатические сосуды были описаны еще в 1861 г. . Однако необходимость в специальных методах их визуализации и изучения фактически привела к литературному забвению. В современных пособиях по анатомии и физиологии зрительного анализатора информация о ЛС отсутствует или ограничена перечислением узлов, принимающих лимфу от области век и орбиты. Тем не менее к настоящему времени в отечественной и, преимущественно, в зарубежной литературе имеется информация по анатомическим и функциональным исследованиям в этой области.
Анатомия лимфатической системы
Роговица. В 1849 г. Боумен, вводя в ее строму ртуть и ряд масляных растворов, визуализировал мгновенное появление перекрещивающихся линий – “роговичные трубочки” Боумена, а Реклингаузен (1962), обрабатывая роговицу ляписом (нитрат серебра), обнаружил в ее слоях черные линии и щели – “лимфатические канальцы” Реклингаузена. Это легло в основу просуществовавшей порядка 100 лет “теории лимфатических щелей” как начала ЛС переднего отрезка глаза.
Однако работы конца XX века (Jmai и Oikawa, 1972) окончательно доказали отсутствие прямой связи тканей роговицы с лимфатиками лимбальной зоны. В настоящее время принято считать, что тканевая жидкость роговицы лишь всасывается через стенку лимфатических капилляров лимба, которые и являются начальным отделом ЛС. Это было установлено Foldi (1972), отметившим выраженное замедление всасывания введенной в роговицу гомогенной серы после шейной лимфоблокады, и подтверждено Stremke (1979), описавшим эвакуацию меченого 35S роговичного гликопротеина из аллогенного роговичного трансплантата в регионарные лимфоузлы.
Современные иммуногистохимические исследования с антителами, специфичными к маркеру лимфатического эндотелия (LIVE-1), фиксируют наличие лимфатических сосудов в роговице только в случае ее неоваскуляризации.
Бульбарная конъюнктива. Почти 165 лет назад топографию конъюнктивальных лимфатиков стали изучать с помощью посмертных инъекций ряда веществ, а первую прижизненную окраску произвел Knusel (1924) с помощью субконъюнктивальной инъекции метиленового синего. До настоящего времени, а в ряде случаев и в наши дни применяют темно-синий краситель patent-blau. В 1974 г. Benedikt осуществил конъюнктивальную лимфографию с помощью флюоресцеина натрия. В СССР эта методика была усовершенствована и впервые использована для функциональных исследований ЛС глаза профессором В.Ф. Шмыревой.
В настоящее время в лимфатическом сплетении конъюнктивы выделяют ряд отделов, в каждом из которых присутствует поверхностный и глубокий слои.
Лимфатический круг Тейхмана: лимбальное круговое сплетение тончайших лимфатических сосудов. Находится в тесной связи с лимбальными артерио-венозными капиллярными аркадами. Радиальные лимфатические сосуды (поверхностное и глубокое сплетения) расположены перпендикулярно лимбу в зоне палисадов Фогта. Находясь в тесном контакте с венозным и артериальным руслом данной зоны, радиальные лимфатические сосуды далее дренируются в перикорнеальное лимфатическое кольцо.
Перикорнеальное лимфатическое кольцо образовано 2 и более относительно крупными коллекторами, расположенными на расстоянии 3-8 мм от лимба как в поверхностных, так и в глубоких слоях. От перикорнеального кольца лимфа оттекает далее в сторону экватора, в густую сеть широко анастомозирующих между собой извитых лимфатических сосудов. Диаметр их значительно больше, чем у кровеносных сосудов. Вдоль всего протяжения имеются перетяжки в местах расположения клапанов и расширения (ампулы) между ними, что придает сосудам вид четок.
По анатомии оттока лимфы из конъюнктивы эту сеть подразделяют на 4 квадранта: верхний, нижний, медиальный и латеральный. С височной стороны сосуды объединяются в крупный глубокий лимфатический выпускник, идущий в сторону наружной спайки век, с носовой они чаще сливаются в несколько сосудов. В 1930 г. Slorca описал верхний и нижний собирающие каналы. Первыми лимфоузлами для конъюнктивальных лимфатиков являются околоушные, также установлены дренажные связи с подчелюстными и шейными лимфоузлами.
Лимфатические сосуды тарзальной конъюнктивы мелкие и трудно контрастируемые. Отток лимфы осуществляется в сосуды век по краю хряща.
Лимфатические сосуды век подразделяют на поверхностное претарзальное сплетение, дренирующее кожу и мышцы, и глубокое посттарзальное (хрящ и конъюнктива век). От них лимфа поступает в сосуды, идущие в поверхностные и глубокие околоушные лимфоузлы, так же как и лимфатики слезной железы. Сосуды же слезного мешка сопровождают лицевую вену и впадают в поднижнечелюстные узлы, а сосуды носослезного канальца соединяются с сосудами носа и впадают как в поднижнечелюстные, так и в глубокие шейные лимфатические узлы.
Из передней камеры глаза внутриглазная жидкость, помимо классического пути “шлеммов канал – водяные вены – венозная система” и увеосклерального пути оттока, также дренируется по периваскулярным пространствам и частично, возможно, транссклерально, всасываясь, в конечном итоге, в капилляры лимфатической системы.
Одними из первых исследователей, предположивших, что около четверти объема водянистой влаги дренируется по увеосклеральному пути, были Bill и Hellsing (1965), также у истоков его исследований стояли Phillips (1971), Нестеров (1976), Черкасова (1977). Применяя интракамеральные инъекции соединения радиоактивного тория (торотраст), Jnomata (1972), а позже Cole и Monzo (1976) подтвердили путь оттока камерной влаги по увеосклеральному пути мимо хориоидеи к структурам зрительного нерва. Gruntzig (1976) в эксперименте на собаках, используя радиоактивный микроколлоид 99mTc, зафиксировал контраст в ретробульбарном пространстве и далее в шейных лимфоузлах.
В указанных выше исследованиях с торотрастом, Jnomata и Cole также показали путь оттока жидкости из радужки, цилиарного тела и хориоидеи по увеосклеральному пути и периваскулярным пространствам этих структур. Несмотря на предположения в начале XX века о наличии лимфатических сосудов в этих структурах, исследованиями с помощью электронной микроскопии было показано их отсутствие (Casley-Smith, 1978).
Этой же методикой была подробно исследована структура перивазальных пространств. Gartner (1966) показал, что артериолы и венулы сосудистого тракта и сетчатки сопровождаются пространствами, содержащими коллагеновые фибриллы, отростки базальной мембраны и адвентициальных клеток. Foldi (1972) после шейной лимфоблокады отмечал офтальмоскопическую картину ретинального отека. Позднее в экспериментах на кошках Casley-Smith (1978), полностью удаляя и перевязывая все поверхностные и глубокие лимфоузлы и протоки, фиксировал с помощью электронной микроскопии выраженное расширение периваскулярных пространств радужки, хориоидеи и сетчатки, наполненных жидкостью с высоким содержанием белка. Эти исследования косвенно доказывают связь данных структур с лимфатической системой.
В целом, на основании целого ряда исследований, в конце XX века зарубежные лимфологи сошлись во мнении, что стекловидное тело, интерстиций между глиальными клетками диска зрительного нерва, мягкая мозговая оболочка между пучками нейронов зрительного нерва, перивазальные пространства центральных сосудов и субарахноидальное пространство зрительного нерва являются единым прелимфоваскулярным путем.
Действительно, применяя современный гистохимический анализ, Gausas (1999) не обнаружил собственных лимфатических сосудов в орбите ни в мышцах, ни в жировой ткани, за исключением слезной железы и dura mater зрительного нерва. Анализ с применением специфических моноклональных антител к лимфатическим сосудам (D2- 40) также не обнаружил таковых в орбитальном содержимом. В 2011 г. Gupta (Торонто, США) выступила на Всемирном глаукомном конгрессе с докладом об обнаружении лимфатических сосудов в структуре цилиарного тела. На вопрос о возможных дальнейших путях оттока лимфы профессор сказала, что предполагает наличие лимфатических путей в орбите, хотя это не доказано. Исходя из работ ее коллектива, было предложено увеосклеральный отток жидкости называть увеолимфатическим.
Физиология лимфатической системы
Возможности лимфокинетики переднего отрезка глаза стали активно изучаться спустя несколько лет после открытия в этой зоне ЛС. К тому времени в офтальмологической практике для терапии воспалительных заболеваний глаз с целью рассасывания инфильтратов и анальгезирующего эффекта активно применяли дионин (этилморфина гидрохлорид) в виде 1-2% раствора и мази. Wolfberg (1899) первый обратил внимание на “целебное наполнение всего тракта конъюнктивы и краев век лимфой” при инстилляции дионина. Дальнейшие исследования Birch-Hirschfeld (1909), Friedburg (1978) и Gruntzieg (1979) показали выраженное расширение лимфатической системы конъюнктивы, сопровождающееся усилением пассажа жидкости. Sugar (1957) выявил расширение лимфатиков после субконъюнктивальной инъекции кортизона.
Исследования лимфокинетики с помощью наиболее распространенных красителей (метиленовый синий, patent-blau) имели существенные недостатки, заключающиеся в трудности самостоятельного заполнения сосудов и невозможности объективного определения динамики лимфотока в связи с высоким молекулярным весом красителей и низкой скоростью лимфотока. Таким образом, оптимальными красителями послужили низкомолекулярные соединения (флюоресцеин Na). Стенка лимфатических сосудов и капилляров проницаема на всем протяжении, и при субконъюнктивальной инъекции флюоресцеин поступает по всей окружности созданного депо красителя, свободно продвигаясь естественным током лимфы. Окрашивая одним из первых жидкость передней камеры флюоресцеином после фистулизирующей антиглаукомной хирургии, Benedikt (1974) показал, что поступая в фильтрационную подушку внутриглазная жидкость активно всасывается в лимфатическую сеть конъюнктивы.
После субконъюнктивального введения в паралимбальную зону верхнего сегмента 0,05 мл стерильного 10% раствора флюоресцеина Na проф. В.Ф. Шмырева производила фотосъемку и оценивала число сосудов, структуру, минимальный, максимальный и средний диаметры, линейную и объемную скорости лимфотока. Согласно ее данным, основная функция лимфатиков бульбарной конъюнктивы состоит в освобождении интерстициального пространства от избытка тканевой жидкости, макромолекул и клеточных остатков. В норме лимфатические сосуды находятся в основном в спавшемся состоянии. В условиях патологии, сопровождающейся деструкцией тканей, лимфатическая система начинает активно функционировать.
Известно, что количество лимфы зависит от уровня клеточного метаболизма. Действительно, в норме у лиц до 50 лет при флюоресцентной лимфоангиографии лимфатики выявлялись только в 17%. С увеличением возраста их число возрастало до 33% (60 лет) и до 65% (старше 60). Линейная скорость лимфотока в контрастированных сосудах большая (до 7 мм/мин) – признак быстрой эвакуации лимфы. Объемная скорость лимфотока низкая (до 1 мм3 /мин) – признак отсутствия потребности в активном лимфатическом дренаже тканей. Известно, что с возрастом происходят изменения в структурах дренажной системы глаза, обусловленные естественным процессом старения, следствием чего и явилась более частая выявляемость лимфатических сосудов у лиц пожилого возраста.
Иную картину наблюдали при глаукоме. Число контрастируемых сосудов увеличивалось вплоть до мощной разветвленной сети (до 10 анастомозирующих лимфатиков увеличенного диаметра до 1 мм). Средний диаметр оказывается в 1,5 раза больше, чем при возрастной норме. Перетяжки в местах расположения клапанов исчезают, ампулообразные расширения сглаживаются, и лимфатические сосуды приобретают вид колбасообразных цилиндров. Линейная скорость лимфотока уменьшается в 1,5 раза, а объемная скорость увеличивается почти в 4 раза за счет увеличения количества контрастированных сосудов и их диаметра. В целом, лимфатическая система переднего сегмента глаза при глаукоме характеризуется нагруженностью, а в запущенных случаях – перегруженностью.
Степень функциональной нагрузки связывается со степенью деструкции дренажной зоны склеры. При слабой степени деградации коллагеновых волокон и сохранении резерва путей оттока внутриглазной жидкости объёмная скорость лимфотока в 5 раз меньше, чем при грубых деструк- тивных изменениях склеральных дренажных путей. Накопление продуктов распада тканей дренажной зоны, вероятно, и ведет к активному функциониро- ванию лимфатической системы переднего сегмента глаза и характерной лимфоангиографической кар- тине при первичной глаукоме. Результатом исследований В.Ф. Шмыревой также стали рекомендации по выбору медикаментозного и хирургического лечения в зависимости от нагрузки на лимфатики, а также заключения о важной роли бульбарной конъюнктивы в пролонгации гипотензивного эффекта антиглаукомных операций.
Таким образом, лимфатическая система глаза является важным анатомо-физиологическим дренажным комплексом, обладающим мощными резервными возможностями в условиях патологии, значение которой следует изучать и в дальнейшем.
Источник