Дифференциальный диагноз туберкулеза лимфатических узлов
Íåîáõîäèìîñòü äèôôåðåíöèðîâàíèÿ òóáåðêóëåçà ëèìôàòè÷åñêèõ óçëîâ îò ëèìôîãðàíóëåìàòîçà. Ðÿä ïðèçíàêîâ, ïîçâîëÿþùèõ ðàçëè÷èòü ýòè ïðîöåññû. Ðåíòãåíîëîãè÷åñêàÿ êàðòèíà ëèìôî- è ðåòèêóëîñàðêîìû ñðåäîñòåíèÿ. Êëèíè÷åñêîå îïèñàíèå òóáåðêóëåçíîãî ëèìôàäåíèòà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà òóáåðêóëåçà ëèìôàòè÷åñêèõ óçëîâ
Íåðåäêî ïðèõîäèòñÿ äèôôåðåíöèðîâàòü òóáåðêóëåç ëèìôàòè÷åñêèõ óçëîâ îò ëèìôîãðàíóëåìàòîçà. Ýòà áîëåçíü âñòðå÷àåòñÿ ïðåèìóùåñòâåííî â ìîëîäîì âîçðàñòå (20–40 ëåò). Êàê è òóáåðêóëåç, îíà íà÷èíàåòñÿ îñòðî èëè ïîñòåïåííî è ìîæåò ïðîòåêàòü â òå÷åíèå ðÿäà ëåò. Ïðè òîì è äðóãîì çàáîëåâàíèè îòìå÷àþòñÿ ïîâûøåíèå òåìïåðàòóðû, îáùàÿ ñëàáîñòü, áûñòðàÿ óòîìëÿåìîñòü, êàøåëü ñóõîé èëè ñ âûäåëåíèåì ñëèçèñòî-ãíîéíîé ìîêðîòû, èíîãäà ñ ïðèìåñüþ êðîâè, ïîòëèâîñòü, ïîõóäàíèå. Ïðè ëèìôîãðàíóëåìàòîçå, êàê è ïðè òóáåðêóëåçå, ïîðàæàþòñÿ âíóòðèãðóäíûå, ïåðèôåðè÷åñêèå è âíóòðèáðþøíûå ëèìôàòè÷åñêèå óçëû, èíîãäà âîçíèêàþò î÷àãîâûå, èíôèëüòðàòèâíûå è èíòåðñòèöèàëüíûå èçìåíåíèÿ â ëåãêèõ, àòåëåêòàç, ýêññóäàòèâíûé ïëåâðèò, ïåðèêàðäèò.
Âìåñòå ñ òåì ðÿä ïðèçíàêîâ ïîçâîëÿåò ðàçëè÷èòü ýòè ïðîöåññû. Äëÿ ëèìôîãðàíóëåìàòîçà õàðàêòåðíû âîëíîîáðàçíûé òèï ëèõîðàäêè, çíà÷èòåëüíûå áîëè â ãðóäè, â êîíå÷íîñòÿõ è ñóñòàâàõ, êîæíûé çóä, çåìëèñòî- æåëòîâàòàÿ îêðàñêà êîæíûõ ïîêðîâîâ, óâåëè÷åíèå ñåëåçåíêè. Çíà÷èòåëüíî ÷àùå, ÷åì ïðè òóáåðêóëåçå, îïðåäåëÿþòñÿ àíåìèÿ, ëåéêîöèòîç, íåéòðî- ôèëåç, ëèìôîïåíèÿ, ýîçèíîôèëèÿ, óñêîðåííàÿ ñîý è îòðèöàòåëüíûå òóáåðêóëèíîâûå ðåàêöèè. Ó 90–95% áîëüíûõ îäíîâðåìåííî ïîðàæàþòñÿ âíóòðèãðóäíûå è íàðóæíûå ëèìôàòè÷åñêèå óçëû. Ïðè òóáåðêóëåçå òàêèå ñî÷åòàííûå ôîðìû ëèìôàäåíèòà âñòðå÷àþòñÿ ðåæå.
Øåéíûå, íàäêëþ÷è÷íûå, ïîäìûøå÷íûå, ïàõîâûå ëèìôàòè÷åñêèå óçëû ïðè ëèìôîãðàíóëåìàòîçå îáû÷íî èìåþò áîëüøèé ðàçìåð, ïîäâèæíû, áåçáîëåçíåííû, êðàéíå ðåäêî ðàçìÿã÷àþòñÿ è íå ñïàÿíû ñ êîæåé («êàðòîôåëü â ìåøêàõ» — ïî îáðàçíîìó âûðàæåíèþ À. À. Êèñåëÿ). Ïðè òóáåðêóëåçå îòìå÷àþòñÿ èõ áîëåçíåííîñòü, ñïàÿíèå ñ ïîäêîæíîé êëåò÷àòêîé, èíîãäà ðàñïëàâëåíèå òâîðîæèñòûõ ìàññ ñ îáðàçîâàíèåì äëèòåëüíî íå çàæèâàþùèõ íàðóæíûõ ñâèùåé. Ïðè îáøèðíîì ïîðàæåíèè ìåäèàñòèíàëüíûõ ëèìôàòè÷åñêèõ óçëîâ ó áîëüíûõ ëèìôàãðàíóëåìàòîçîì ïîÿâëÿåòñÿ ñèíäðîì (-äàâëåíèÿ âåðõíåé ïîëîé âåíû â âèäå òÿæåëîé îäûøêè, öèàíîçà, îäóòëîâàòîñòè ëèöà, íàáóõàíèÿ øåéíûõ êîæíûõ âåí, àôîíèè è äèñôàãèè. Âñå ýòè ïðèçíàêè ïðè òóáåðêóëåçíîì áðîíõîàäåíèòå îáû÷íî íå íàáëþäàþòñÿ èëè âñòðå÷àþòñÿ èñêëþ÷èòåëüíî ðåäêî è ïðåèìóùåñòâåííî ó äåòåé ðàííåãî âîçðàñòà. Êðîìå òîãî, ïðè ëèìôîãðàíóëåìàòîçå ÷àùå óâåëè÷èâàþòñÿ ïåðåäíèå ìåäèàñòèíàëüíûå è ïàðàòðàõåàëüíûå, ðåæå áðîíõîïóëüìî- íàëüíûå ëèìôàòè÷åñêèå óçëû. Ïðîöåññ áûâàåò ïðåèìóùåñòâåííî äâóñòîðîííèì.  îòëè÷èå îò òóáåðêóëåçíîãî áðîíõîàäåíèòà ïðè ëèìôîãðàíóëåìàòîçå âîêðóã ëèìôàòè÷åñêèõ óçëîâ, êàê ïðàâèëî, íåò ïåðèôîêàëüíîãî âîñïàëåíèÿ, êîíòóðû èõ ÷åòêèå, ïðàâèëüíî âûïóêëûå èëè âîëíèñòûå. Åñëè óâåëè÷åííûå ëèìôàòè÷åñêèå óçëû ðàñïîëîæåíû â ñðåäîñòåíèè íà ðàçëè÷íîé ãëóáèíå, òî îïðåäåëÿåòñÿ ïîëèöèêëè÷íîñòü èõ î÷åðòàíèé è ñèìïòîì «êóëèñ» (ðèñ.27).
Ðèñ. 27. Ëèìôîãðàíóëåìàòîç
Ïîä âëèÿíèåì ëó÷åâîé òåðàïèè è ëå÷åíèÿ öèòîñòàòè÷åñêèìè ïðåïàðàòàìè è êîðòèêîñòåðîèäíûìè ãîðìîíàìè íàñòóïàåò óìåíüøåíèå ðàçìåðîâ íàðóæíûõ è âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ. Òàêèõ ñäâèãîâ îáû÷íî íå íàáëþäàåòñÿ ïðè òóáåðêóëåçå. Äèàãíîç ëèìôîãðàíóëåìàòîçà ìîæåò áûòü ïîäòâåðæäåí öèòîëîãè÷åñêèì èññëåäîâàíèåì ïóíêòàòà èëè ïðè áèîïñèè íàðóæíûõ èëè ãëóáîêèõ øåéíûõ è ìåäèàñòèíàëûøõ ëèìôàòè÷åñêèõ óçëîâ. Ïðè ýòîì îáíàðóæèâàåòñÿ ïîëèìîðôíûé ñîñòàâ êëåòîê â âèäå ëèìôîöèòîâ, ïëàçìîöèòîâ, ýîçèíîôèëîâ, áàçîôèëîâ, íåéòðîôèëîâ è ãèãàíòñêèõ êëåòîê Áåðåçîâñêîãî–Øòåðíáåðãà.
Òóáåðêóëåçíûé ëèìôàäåíèò ïðèõîäèòñÿ äèôôåðåíöèðîâàòü îò ëèìôîñàðêîìû è ðåòèêóëîñàðêîìû ñðåäîñòåíèÿ. Ýòè ñèñòåìíûå îïóõîëåâûå ïðîöåññû èíîãäà ìîãóò íà÷èíàòüñÿ íåçàìåòíî è îáíàðóæèâàòüñÿ ñëó÷àéíî. Íî áîëüøåé ÷àñòüþ îíè ïðîÿâëÿþòñÿ ðàçëè÷íûìè êëèíè÷åñêèìè ñèìïòîìàìè. Åñëè çàáîëåâàíèå îñëîæíÿåòñÿ ïëåâðèòîì, òî îíî ïðîòåêàåò îñòðî èëè ïîäîñòðî è ñîïðîâîæäàåòñÿ ëèõîðàäêîé, îáùåé ñëàáîñòüþ, ïîòëèâîñòüþ è äðóãèìè ñèìïòîìàìè èíòîêñèêàöèè. Áîëüíûå ëèìôîñàðêîìîé è ðåòèêóëîñàðêîìîé ñðåäîñòåíèÿ çíà÷èòåëüíî ÷àùå, ÷åì áîëüíûå òóáåðêóëåçíûì áðîíõîàäåíèòîì, ñòðàäàþò îò ìó÷èòåëüíîãî ñóõîãî, ïðèñòóïîîáðàçíîãî êàøëÿ, îäûøêè è ñèëüíûõ áîëåé â ãðóäè. Ó íèõ áûñòðî íàñòóïàåò èñòîùåíèå îðãàíèçìà è ïîÿâëÿåòñÿ òàêîé æå êîìïðåññèîííûé ñèíäðîì, êàê è ïðè ëèìôîãðàíóëåìàòîçå. Ëèìôî- è ðåòèêóëî- ñàðêîìà, êàê ïðàâèëî, ñîïðîâîæäàþòñÿ ïàññèâíîé òóáåðêóëèíîâîé àíåðãèåé, âûðàæåííîé àíåìèåé, ëèìôîïåíèåé, ðåçêî óñêîðåííîé ÑÎÝ. Ïðîöåññ õàðàêòåðèçóåòñÿ ìíîæåñòâåííûì ïîðàæåíèåì è áûñòðûì óâåëè÷åíèåì âñåõ ãðóïï ëèìôàòè÷åñêèõ óçëîâ. Ïåðèôåðè÷åñêèå óçëû î÷åíü ïëîòíûå, áåçáîëåçíåííûå è îáðàçóþò áîëüøèå êîíãëîìåðàòû äåðåâÿíèñòîé ïëîòíîñòè.
Ðåíòãåíîëîãè÷åñêàÿ êàðòèíà ëèìôî- è ðåòèêóëîñàðêîìû ñðåäîñòåíèÿ ñõîäíà ñ ëèìôîãðàíóëåìàòîçîì. Îò òóáåðêóëåçíîãî áðîíõîàäåíèòà èõ îòëè÷àþò âûðàæåííîå óâåëè÷åíèå ëèìôàòè÷åñêèõ óçëîâ, èõ ìàññèâíîñòü è áóãðèñòîñòü, à òàêæå áûñòðûé ðîñò îïóõîëè. Ïðè ýòîì ìîæåò áûòü ñèìïòîì «äûìîâîé òðóáû». Ïîä âëèÿíèåì ëó÷åâîé è öèòîñòàòè÷åñêîé òåðàïèè áûñòðî è çíà÷èòåëüíî óìåíüøàþòñÿ ðàçìåðû ëèìôàòè÷åñêèõ óçëîâ, ÷òî ïðèîáðåòàåò âàæíîå äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêîå çíà÷åíèå. Ïðè öèòî-ãèñòîëîãè÷åñêîì èññëåäîâàíèè íàðóæíûõ èëè âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ ïðè ëèìôîñàðêîìå îáíàðóæèâàþò áîëüøîå êîëè÷åñòâî (äî 90–98%) ëèìôîèäíûõ ýëåìåíòîâ, êîòîðûå ñîäåðæàò êðóïíûå ÿäðà, îêðóæåííûå óçêèì îáîäêîì ïðîòîïëàçìû, îêðàøèâàþùåéñÿ â ãîëóáîé öâåò. Ïðè áóðíîì òå÷åíèè áîëåçíè ñ êëåòî÷íûìè ýëåìåíòàìè ëèìôîáëàñòíîãî òèïà îòìå÷àþòñÿ ïîëèìîðôíûå ìíîãîÿäåðíûå êëåòêè ñ ãðóáîé ñòðóêòóðîé õðîìàòèíà. Ïðè ðåòèêóëîñàðêîìå (ðåòîòåëüñàðêîìå) êëåòêè áûâàþò ðàçëè÷íîé âåëè÷èíû è ôîðìû, à èõ ÿäðà îòëè÷àþòñÿ ñî÷íîñòüþ è øíóðîâèäíûì ñòðîåíèåì õðîìàòèíà (Ì. Ã. Àáðàìîâ, 1975) (ðèñ. 28).
Ðèñ. 28. Ðåòèêóëîñàðêîìà.
Òóáåðêóëåç ëèìôàòè÷åñêèõ óçëîâ íàïîìèíàåò I ñòàäèþ èëè æåëåçèñòî- ìåäèàñòèíàëüèóþ ôîðìó ñàðêîèäîçà (áîëåçíü Áåíüå–Áåêà–Øàóìàííà). Ýòî çàáîëåâàíèå â ïîñëåäíåå âðåìÿ âñòðå÷àåòñÿ íåðåäêî, íàáëþäàåòñÿ ãëàâíûì îáðàçîì â âîçðàñòå 20–40 ëåò, ÷àùå ó æåíùèí. Îíî ïðîòåêàåò ðàçëè÷íî.  îäíèõ ñëó÷àÿõ îíî íà÷èíàåòñÿ îñòðî ñ âûðàæåííûìè ñèìïòîìàìè èíòîêñèêàöèè, âûñîêîé ëèõîðàäêîé, óçëîâàòîé ýðèòåìîé, áîëÿìè â ãðóäè è â ñóñòàâàõ, ñëàáîñòüþ, óñêîðåííîé ÑÎÝ. Íî çíà÷èòåëüíî ÷àùå ñàðêîèäîç ïðîòåêàåò ïîñòåïåííî. Ïðè ýòîì ó áîëüíûõ îòìå÷àþòñÿ ñóáôåáðèëüíàÿ òåìïåðàòóðà, îáùàÿ ñëàáîñòü, ñóõîé êàøåëü, îäûøêà. Âîçìîæíî è ñêðûòîå áåññèìïòîìíîå òå÷åíèå áîëåçíè, êîòîðàÿ â òàêèõ ñëó÷àÿõ âûÿâëÿåòñÿ ïðè ôëþîðîãðàôèè.
Ðÿä ïðèçíàêîâ îòëè÷àåò òóáåðêóëåç âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ îò ñàðêîèäîçà. Ïðè ïîñëåäíåì ÷àùå íàáëþäàåòñÿ îäíîâðåìåííî óâåèò èëè èðèäîöèêëèò, â êîñòÿõ êèñòåé è ñòîï èíîãäà íàõîäÿò ìåëêèå êèñòîçíûå ïîëîñòè. Ìîãóò, êðîìå òîãî, ïîðàæàòüñÿ ñëþííûå æåëåçû, ïå÷åíü, ñåëåçåíêà, ïîÿâëÿþòñÿ ðàçëè÷íîãî òèïà âûñûïàíèÿ íà êîæå ëèöà, êîíå÷íîñòåé, òóëîâèùà. Âîçìîæíî íàëè÷èå íåôðîêàëüöèíîçà.  ãåìîãðàììå, îñîáåííî â íà÷àëüíûõ è îñòðûõ ôàçàõ áîëåçíè, îòìå÷àþòñÿ ëåéêî- è ëèìôîïåíèÿ, ìîíîöèòîç, èíîãäà ýîçèíîôèëèÿ ïðè íîðìàëüíîé èëè íåðåçêî óñêîðåííîé ñîý. ×àñòî ïðè ýòîì ïîâûøåíî ñîäåðæàíèå ó-ãëîáóëèïîâ â ñûâîðîòêå êðîâè, à òàêæå óðîâíÿ êàëüöèÿ â êðîâè è ìî÷å.
Âåñüìà âàæíûì äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêèì ïðèçíàêîì ÿâëÿåòñÿ òóáåðêóëèíîâàÿ àíåðãèÿ ó ïîäàâëÿþùåãî áîëüøèíñòâà áîëüíûõ ñàðêîèäîçîì è, íàîáîðîò, ÷àñòàÿ ïîëîæèòåëüíàÿ ðåàêöèÿ Êâåéìà–Íèêåðñîíà íà ñïåöèôè÷åñêèé àíòèãåí ïðè ñàðêîèäîçå.
Õàðàêòåðíà ðåíòãåíîëîãè÷åñêàÿ êàðòèíà ýòîé ñòàäèè ñàðêîèäîçà. Ïðè ýòîì îïðåäåëÿþòñÿ çíà÷èòåëüíî óâåëè÷åííûå â ðàçìåðàõ ãëàâíûì îáðàçîì áðîíõîïóëüìîíàëüíûå, à òàêæå òðàõåîáðîíõèàëüíûå, ïàðàòðàõåàëüíûå è áèôóðêàöèîííûå ëèìôàòè÷åñêèå óçëû. Àäåïîïàòèÿ, êàê ïðàâèëî, äâóñòîðîííÿÿ, â ÷àñòè ñëó÷àåâ ñèììåòðè÷íàÿ è íî ñîïðîâîæäàåòñÿ ïåðèôîêàëüíîé èíôèëüòðàöèåé. Íåðåäêî âèäíà ïîëîñêà óïëîòíåííîé ìåæäîëåâîé ïëåâðû (ðèñ. 29).
Ðèñ. 29. Ñàðêîèäîç âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ.
Îäíîâðåìåííî ÷àñòî îáíàðóæèâàþòñÿ óâåëè÷åííûå ïåðèôåðè÷åñêèå, ïðåèìóùåñòâåííî øåéíûå ëèìôàòè÷åñêèå óçëû, îáû÷íî ïëîòíûå, ìíîæåñòâåííûå, áåçáîëåçíåííûå, áåç ïåðèôîêàëüíîãî âîñïàëåíèÿ è, êàê ïðàâèëî, íå íàãíàèâàþùèåñÿ. Ïðè òðàõåîáðîíõîñêîïèè íàõîäÿò ðàñøèðåíèå, ñãëàæåííîñòü è ðàñïëàñòàííîñòü øïîð òðàõåè è äîëåâûõ áðîíõîâ, âûáóõàíèå èõ ñòåíîê, èíúåöèðîâàííîñòü, îòå÷íîñòü è óòîëùåíèå ñëèçèñòîé îáîëî÷êè. Èíîãäà íà íåé îïðåäåëÿþòñÿ åäèíè÷íûå óçåëêè, áëÿøêè è ãðàíóëÿöèè, íî áåç ñâèùåé.
Ñâîåîáðàçíà äèíàìèêà ïðîöåññà ïðè ýòîé ñòàäèè ñàðêîèäîçà. Ó çíà÷èòåëüíîé ÷àñòè áîëüíûõ (40–60%) ïðîöåññ â òî÷åíèå îáû÷íî íåñêîëüêèõ ìåñÿöåâ èçëå÷èâàåòñÿ ñïîíòàííî. ×àùå òàêîé áëàãîïðèÿòíûé èñõîä íàñòóïàåò ïðè ïðèìåíåíèè êîðòèêîñòåðîèäíûõ ãîðìîíîâ. Ìåæäó òåì ñïåöèôè÷åñêàÿ àíòèáàêòåðèàëüíàÿ òåðàïèÿ â ïîäîáíûõ ñëó÷àÿõ îêàçûâàåòñÿ áåçóñïåøíîé.
Äèàãíîç áîëåçíè ïîäòâåðæäàåòñÿ îáíàðóæåíèåì â óäàëåííûõ ïåðèôåðè÷åñêèõ èëè âî âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëàõ (ïðè ìåäèàñòèíîñêîïèè èëè ÷ðåçáðîíõèàëüíîé ïóíêöèè) ýïèòåëèîèäíûõ, ãèãàíòñêèõ êëåòîê ïðè îòñóòñòâèè êàçåîçíîãî íåêðîçà. Ýòè æå êëåòî÷íûå ýëåìåíòû âûÿâëÿþò ïðè ãèñòîëîãè÷åñêîì èññëåäîâàíèè, áèîïñèðîâàíèè ñëèçèñòîé îáîëî÷êè áðîíõîâ èëè êîæè. Óêàçàííûå ïðèçíàêè ïîçâîëÿþò îòëè÷èòü ñàðêîèäîç îò òóáåðêóëåçà âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ.
Êëèíèêî-ðåíòãåíîëîãè÷åñêóþ êàðòèíó òóáåðêóëåçíîãî ëèìôàäåíèòà ìîæåò íàïîìèíàòü õðîíè÷åñêèé ëèìôîëåéêîç. Ýòî çàáîëåâàíèå ðàçâèâàåòñÿ îáû÷íî ìåäëåííî. Ïðè ïîñòåïåííî íàðàñòàþùèõ ñèìïòîìàõ èíòîêñèêàöèè óâåëè÷èâàþòñÿ äî çíà÷èòåëüíûõ ðàçìåðîâ ïåðèôåðè÷åñêèå, à â ÷àñòè ñëó÷àåâ è âíóòðèãðóäíûå, è âíóòðèáðþøíûå ëèìôàòè÷åñêèå óçëû. Ïåðèôåðè÷åñêèå óçëû áåçáîëåçíåííû, ýëàñòè÷íî-òåñòîâàòîé êîíñèñòåíöèè, ïîäâèæíû, íå íàãíàèâàþòñÿ è íå ðàñïàäàþòñÿ. Ó áîëüíûõ óâåëè÷åíû ðàçìåðû ñåëåçåíêè è ïå÷åíè.  êðîâè îòìå÷àþòñÿ âûñîêîå ñîäåðæàíèå ëåéêîöèòîâ (îò 30 000 äî 250 000 è áîëåå), ëèìôîöèòîç (äî 95%), òðîìáîöèòîïåíèÿ, íàðàñòàþùàÿ àíåìèÿ.  ëåéêîãðàììå, îñîáåííî ïðè äëèòåëüíîì è òÿæåëîì òå÷åíèè áîëåçíè, ìîãóò ïðåîáëàäàòü ïàòîëîãè÷åñêèå ýëåìåíòû — ïðîëèìôîöèòû è ëèìôîáëàñòû.  êîñòíîì ìîçãå îïðåäåëÿåòñÿ òîòàëüíàÿ ëèìôîèäíàÿ ìåòàïëàçèÿ. Öèòîãðàììà ïåðèôåðè÷åñêèõ ëèìôàòè÷åñêèõ óçëîâ îòëè÷àåòñÿ áîãàòûì îäíîðîäíûì êëåòî÷íûì ñîñòàâîì èç ëèìôîèäíûõ ýëåìåíòîâ. Ïðè ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè îáíàðóæèâàþò óâåëè÷åííûå ëèìôàòè÷åñêèå óçëû â ñðåäîñòåíèè è êîðíÿõ ëåãêèõ. Èíîãäà ïîÿâëÿþòñÿ ëåéêåìè÷åñêèå èíôèëüòðàòû â ëåãî÷íîé òêàïè è íåáîëüøîå êîëè÷åñòâî æèäêîñòè â ïëåâðàëüíîé ïîëîñòè (ðèñ. 30). Íà òå÷åíèå ëèìôîëåéêîçà íå âëèÿþò òóáåðêóëîñòàòè÷åñêèå ïðåïàðàòû è â òî æå âðåìÿ îêàçûâàþò íåêîòîðîå ïîëîæèòåëüíîå äåéñòâèå êîðòèêîñòåðîèäíûå ãîðìîíû è öèòîñòàòè÷åñêèå ñðåäñòâà.
Äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêèå çàòðóäíåíèÿ ìîãóò âîçíèêíóòü ïðè àëåéêåìè÷åñêèõ ôîðìàõ õðîíè÷åñêîãî ëèìôîëåéêîçà, ïðè êîòîðûõ â ïåðèôåðè÷åñêîé êðîâè îòñóòñòâóþò õàðàêòåðíûå èçìåíåíèÿ.  ýòèõ ñëó÷àÿõ âàæíåéøèìè äèàãíîñòè÷åñêèìè ïðèçíàêàìè ÿâëÿþòñÿ óâåëè÷åíèå ðàçìåðîâ ñåëåçåíêè è íàëè÷èå ëèìôîèäíîé ìåòàïëàçèè êîñòíîãî ìîçãà, âûÿâëÿåìîé ïðè ïóíêöèè.
òóáåðêóëåç ëèìôàòè÷åñêèé ëèìôîãðàíóëåìàòîç
Ðèñ. 30. Ëèìôîëåéêîç.
Ëèìôàäåíèò èíîãäà âûçûâàåòñÿ áàíàëüíîé, â ÷àñòíîñòè ñòðåïòî- èëè ñòàôèëîêîêêîâîé, èíôåêöèåé.  òàêèõ ñëó÷àÿõ ìîãóò â êîðîòêèé ñðîê óâåëè÷èòüñÿ ðàçìåðû ïåðèôåðè÷åñêèõ è âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ. Ïðîöåññ ïðîòåêàåò ñ âûñîêîé ëèõîðàäêîé, áîëÿìè â ñóñòàâàõ; èíîãäà îí âîçíèêàåò ïîñëå àíãèíû (Brocard, Choffel, 1957).
Êëèíè÷åñêèé ñëó÷àé. Ó Í., 62 ëåò. âñêîðå ïîñëå ïåðåíåñåííîé ãðèïïîçíîãî ïíåâìîíèòà ïðè âûñîêîé ëèõîðàäêå çíà÷èòåëüíî óâåëè÷èëèñü ïàðàòðàõåàëüíûå, áðîíõîïóëüìîíàëüíûå è íàäêëþ÷è÷íûå ëèìôàòè÷åñêèå óçëû. Ðåíòãåíîëîãè÷åñêèé ïðîöåññ íàïîìèíàë îïóõîëåâîå ïîðàæåíèå ëèìôàòè÷åñêèõ óçëîâ ñðåäîñòåíèÿ èëè òóáåðêóëåçíûé áðîíõîàäåíèò. Ïðè ïóíêöèè îäíîãî èç óçëîâ áûë ïîëó÷åí ãíîé, èç êîòîðîãî âûäåëåí çîëîòèñòûé ñòàôèëîêîêê. Ïîä âëèÿíèåì ëå÷åíèÿ àìèíîïåíèöèëëèíîì è ñòðåïòîìèöèíîì â òå÷åíèå l 1/2 ìåñ. ñîñòîÿíèå áîëüíîãî óëó÷øèëîñü, âíóòðèãðóäíûå è íàðóæíûå ëèìôàòè÷åñêèå óçëû äîñòèãëè íîðìàëüíûõ ðàçìåðîâ.
Èíîãäà òóáåðêóëåçíûé áðîíõîàäåíèò ïðèõîäèòñÿ äèôôåðåíöèðîâàòü îò ïðèêîðíåâîé ôîðìû öåíòðàëüíîãî ðàêà ëåãêîãî. Ïðè ðàñïîçíàâàíèè ýòîãî âèäà îïóõîëè ñëåäóåò ó÷èòûâàòü åå ðàçâèòèå ó ëèö ñòàðøåãî âîçðàñòà è ïðåèìóùåñòâåííî ó ìóæ÷èí, íàëè÷èå íàäñàäíîãî êàøëÿ, áîëåé â ãðóäè, îäûøêè, ïðèçíàêîâ ñäàâëåíèÿ êðóïíûõ ñîñóäîâ è íåðâîâ, à ïðè ìåòàñòàçèðîâàíèè — óâåëè÷åíèå íàäêëþ÷è÷íûõ ëèìôàòè÷åñêèõ óçëîâ (æåëåçû Âèðõîâà), íåðåäêî îòðèöàòåëüíûå òóáåðêóëèíîâûå ðåàêöèè. Äèàãíîç ïîäòâåðæäàåòñÿ ðåçóëüòàòàìè áðîíõîñêîïèè, îáíàðóæåíèåì â áèîïñèðîâàííûõ ñëèçèñòîé îáîëî÷êå áðîíõîâ è íàðóæíûõ ëèìôàòè÷åñêèõ óçëàõ ýëåìåíòîâ îïóõîëè. Ïðè ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè îáðàùàþò íà ñåáÿ âíèìàíèå, ïî âûðàæåíèþ Á. Ï. Àëåêñàíäðîâñêîãî è À. Ì. Áàðåíáîéìà (1973), «ëàï÷àòîñòü» è íåêîòîðàÿ ðàñïëûâ÷àòîñòü òåíè îïóõîëè çà ñ÷åò ïåðèáðîíõèàëüíûõ è ïåðèâàñêóëÿðíûõ èçìåíåíèé. Êîðåíü ëåãêîãî ãëûáîîáðàçíî óâåëè÷åí ïðè ìåòàñòàçàõ âî âíóòðèãðóäíûå ëèìôàòè÷åñêèå óçëû.
Êëèíè÷åñêèé ïðèìåð. Ó áîëüíîé Â., 44 ëåò, ó êîòîðîé â êîíöå N ãîäà ïîÿâèëèñü îáùåå íåäîìîãàíèå, ñëàáîñòü, ñóõîé íàäñàäíûé êàøåëü, ïîâûñèëàñü òåìïåðàòóðà. Âíà÷àëå áûëà çàïîäîçðåíà ëåâîñòîðîííÿÿ ïíåâìîíèÿ, à çàòåì òóáåðêóëåçíûé áðîíõîàäåíèò, ïî ïîâîäó êîòîðîãî íåñêîëüêî ìåñÿöåâ áåçóñïåøíî ëå÷èëàñü òóáåðêóëîñòàòè÷åñêèì ïðåïàðàòîì. Íà îñíîâàíèè ðåçóëüòàòîâ êëèíè÷åñêîãî, ðåíòãåíîëîãè÷åñêîãî, áðîíõîëîãè÷åñêîãî è öèòîëîãè÷åñêîãî ìåòîäîâ èññëåäîâàíèÿ áûë ðàñïîçíàí ìàëîäèôôåðåíöèðîâàííûé ðàê íèæíåäîëåâîãî áðîíõà ñ ìåòàñòàçàìè â ëèìôàòè÷åñêèå óçëû êîðíÿ è ãèïîâåíòèëÿöèåé íèæíåé äîëè ëåâîãî ëåãêîãî (ðèñ. 31).
Ðèñ. 31. Öåíòðàëüíûé ðàê ëåâîãî ëåãêîãî.
Çà òóáåðêóëåçíûé áðîíõîàäåíèò ïðèíèìàþò ïîðîé àíåâðèçìó àîðòû èëè ðàñøèðåíèå äóãè ëåãî÷íîé àðòåðèè. Ïðàâèëüíûé äèàãíîç â ýòèõ ñëó÷àÿõ ìîæåò áûòü óñòàíîâëåí ïðè ó÷åòå êëèíè÷åñêèõ äàííûõ è ðåçóëüòàòîâ òùàòåëüíîãî êëèíè÷åñêîãî, ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ, â ÷àñòíîñòè ðåíòãåíîêèìîãðàôèè è àíãèîïóëüìîíîãðàôèè.
Ìû íå îñòàíàâëèâàåìñÿ çäåñü íà äèôôåðåíöèàëüíîé äèàãíîñòèêå ìåæäó òóáåðêóëåçíûì áðîíõîàäåíèòîì è ìåòàñòàçàìè çëîêà÷åñòâåííîé îïóõîëè â ëèìôàòè÷åñêèõ óçëàõ ñðåäîñòåíèÿ, äîáðîêà÷åñòâåííûìè íîâîîáðàçîâàíèÿìè (äåðìîèäíûìè êèñòàìè, òåðàòîìàìè, òèìîìàìè, ëèïîìàìè, íåâðèíîìàìè), çàãðóäèííûì çîáîì, íàòå÷íûì àáñöåññîì, èñõîäÿùèì èç ãðóäíîãî îòäåëà ïîçâîíî÷íèêà, áóáîííîé ôîðìîé òóëÿðåìèè, áðóöåëëåçîì è ò. ï. Âî âñåõ ýòèõ ñëó÷àÿõ ïðàâèëüíîå ðàñïîçíàâàíèå áîëåçíè âîçìîæíî ïðè âñåñòîðîííåì êëèíèêî-ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè áîëüíîãî ñ èñïîëüçîâàíèåì, â ÷àñòíîñòè, ïíåâìîìåäèàñòèíî- è ñöèíòèãðàôèè è èíñòðóìåíòàëüíî-áèîïñè÷åñêèõ ìåòîäîâ. Âàæíîå çíà÷åíèå èìåþò, êðîìå òîãî, îïðåäåëåíèå ñïåöèôè÷åñêèõ ñåðîëîãè÷åñêèõ ðåàêöèé è íàáëþäåíèå çà äèíàìèêîé ïðîöåññà.
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà ìåæäó òóáåðêóëåçíûì ìåçàäåíèòîì è ðàçëè÷íûìè çàáîëåâàíèÿìè áðþøíîé ïîëîñòè ïðåäñòàâëÿåò îïðåäåëåííûå çàòðóäíåíèÿ. Ïî ýòîé ïðè÷èíå äî ïîñëåäíåãî âðåìåíè äîïóñêàåòñÿ çíà÷èòåëüíàÿ ãèïåðäèàãíîñòèêà òóáåðêóëåçà âíóòðèáðþøíûõ ëèìôàòè÷åñêèõ óçëîâ, îñîáåííî ó ëèö ñðåäíåãî è ïîæèëîãî âîçðàñòà. Òàê, èç 360 áîëüíûõ â âîçðàñòå îò 16 äî 70 ëåò, êîòîðûå â òå÷åíèå íåñêîëüêèõ ëåò ñîñòîÿëè ïîä íàáëþäåíèåì ðÿäà ëå÷åáíûõ ó÷ðåæäåíèé è ïîäâåðãàëèñü äëèòåëüíîé ñïåöèôè÷åñêîé òåðàïèè ïî ïîâîäó ïðåäïîëàãàâøåãîñÿ àáäîìèíàëüíîãî òóáåðêóëåçà, ãëàâíûì îáðàçîì ìåçàäåíèòà, ýòîò äèàãíîç ïîñëå òùàòåëüíîãî êëèíèêî-ðåíòãåíîëîãè÷åñêîãî îáñëåäîâàíèÿ áûë ïîäòâåðæäåí ëèøü ó 9% áîëüíûõ. Åùå ó ìåíüøåãî ÷èñëà áîëüíûõ (ó 4% èç 145 îïåðèðîâàííûõ) îí áûë óñòàíîâëåí ïðè ïðîáíîé ëàïàðîòîìèè (Ñ. Ï. Åðìîëàåâà, 1971).
Ïîëüçóÿñü òåì æå ìåòîäîì, À. Ã. Ñû÷åâ (1973) ñìîã ïîäòâåðäèòü ýòîò äèàãíîç òîëüêî ó 7 èç 115 áîëüíûõ, ó êîòîðûõ ïðåäïîëàãàëñÿ òóáåðêóëåçíûé ìåçàäåíèò, à â îñòàëüíûõ ñëó÷àÿõ áûëè âûÿâëåíû àïïåíäèöèò, õðîíè÷åñêèé ãàñòðèò, ýíòåðîêîëèò, ãåïàòèò, õîëåöèñòèò, ÿçâåííàÿ áîëåçíü æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè, âîñïàëèòåëüíûå çàáîëåâàíèÿ æåíñêèõ ïîëîâûõ îðãàíîâ è äð.
Äèàãíîç òóáåðêóëåçà âíóòðèáðþøíûõ ëèìôàòè÷åñêèõ óçëîâ, îñîáåííî ó ëèö ñòàðøå 25 ëåò, ïðàâîìåðåí, ñëåäîâàòåëüíî, ëèøü ïðè ñîîòâåòñòâóþùèõ êëèíèêî-ðåíòãåíîëîãè÷åñêèõ è èììóíîáèîëîãè÷åñêèõ ïîêàçàíèÿõ, à èíîãäà ìîæåò áûòü ïîäòâåðæäåí ïîñëå ëàïàðîòîìèè èëè ëàïàðîñêîïèè.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
Общие сведения
Туберкулез внутригрудных лимфатических узлов (туберкулезный бронхоаденит) – специфическое воспаление лимфоузлов зоны средостения и корня легких, обусловленное микобактериями туберкулеза. Туберкулез внутригрудных лимфатических узлов (ВГЛУ) – основная клиническая разновидность первичного туберкулеза у детей, подростков и молодых лиц в возрасте 18-24 лет (до 80-90% случаев).
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже – как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.

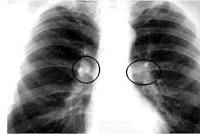
Туберкулез внутригрудных лимфатических узлов
Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко – пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов – паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма – тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
При опухолевидной и инфильтративной формах симптомы более выражены; их течение сопровождается общей слабостью, бледностью, фебрильной (до 38-39°C) и длительно сохраняющейся субфебрильной температурой. В раннем возрасте бронхоаденит может протекать остро, с высокой лихорадкой и резкими общими расстройствами. Возможен коклюшеобразный или битональный ночной кашель, вызванный сдавлением бронхов гиперплазированными лимфоузлами. Быстрое увеличение бифуркационной группы узлов может вызвать асфиксию.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации – т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям – биопсии лимфоузла. Первостепенное значение в диагностике имеют:
- Физикальные данные. Типичными визуальными признаками бронхоаденита являются расширение мелких поверхностных сосудов венозной сети на груди и спине (симптомы Видергоффера и Франка). При значительных поражениях пальпаторно определяется положительный симптом Петрушки (боль при надавливании на верхнегрудные позвонки). Выслушивается притупление перкуторного звука, иногда могут появляться бронхофония и трахеальное дыхание ниже I позвонка.
- Рентгенологическая картина. Туберкулез внутригрудных лимфатических узлов часто обнаруживается после проведения рентгенографии легких ребенку, имеющему вираж или гиперергическую реакцию пробы Манту. Инфильтративную форму отличают размытость наружных очертаний, небольшое расширение и смазанность тени корня легкого. Кальцинаты определяются в виде неравномерных округлых или овальных теней. При опухолевидной форме заметны расширение, удлинение и усиление интенсивности тени корней легких, имеющих четко очерченный бугристый контур. В диагностике «малых» форм на стадии инфильтрации пользуются косвенными рентгенологическими признаками. Для уточнения размеров и структуры лимфоузлов применяется МСКТ грудной клетки.
- Лабораторные данные. В крови возможен небольшой лейкоцитоз, эозинофилия, лимфоцитоз, повышение СОЭ. У специфическим анализам крови, подтверждающим факт наличия туберкулезной инфекции, относятся T-SPOT.TB и интерфероновый тест.
- Эндоскопия бронхов. Бронхоскопия показана при подозрении на туберкулез бронхов, неспецифический эндобронхит, лимфобронхиальный свищ и для дифференциальной диагностики.
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину – кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Источник