Цистит у детей лимфоузлы
Воспаление лимфоузлов при цистите в паху, достаточно распространенное явление, свидетельствующее о осложнениях и неправильном лечении проблемы. Такой воспалительный процесс в любых лимфоузлах называется лимфаденит. В тот момент, когда болезнетворные микроорганизмы достигают нужного места в организме по сосудам, сами лимфоузлы входят в режим усиленной работы, производя множество клеток, которые будут бороться с вирусами и бактериями. Именно из-за этого и происходит увеличение их объема. Если болезнь развивается слишком быстро, и описываемый орган не успевает произвести нужное количество лечебного вещества, то происходит их сильное воспаление, вплоть до загноения и изменения цветового оттенка кожного покрова.
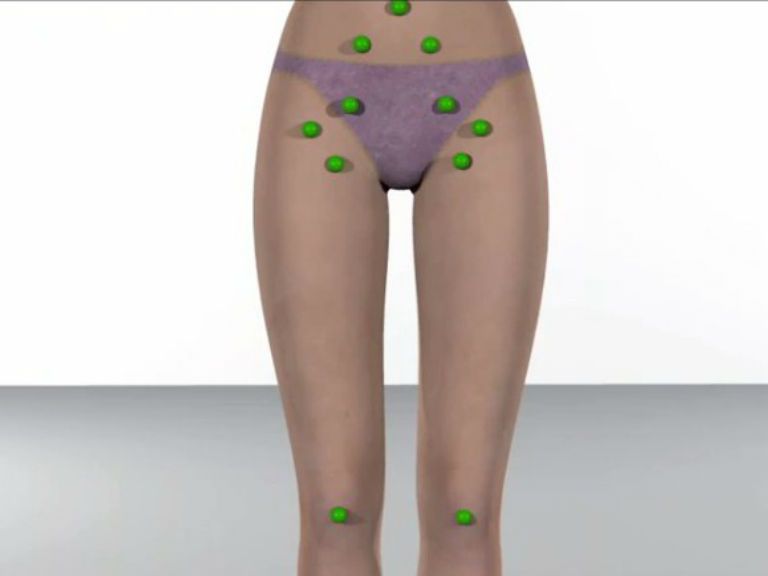
Основной причиной такого патологического проявления зачастую выступают воспалительные процессы на фоне инфекционного заражения. Именно поэтому воспаление лимфоузлов при цистите у женщин встречается достаточно часто. Паховый подвид зачастую может расти в размерах в следствии:
- Венерических болезней,
- Отклонений в малом тазу (от цистита до простатита).
Главное понимать, что такой рост сугубо индивидуален, и может быть вызван разными причинами, поэтому важно обратиться к специалисту и сдать все необходимые анализы, чтобы удостовериться в очаге проблемы. У ребенка после цистита увеличение лимфоузлов просматривается на КТ у ворот печени.
Что такое цистит
Воспалительный процесс в мочевом пузыре наблюдается в результате попадания и размножения в нем, патогенных бактерий и вирусов. Сам цистит может проявиться как самостоятельный недуг, или как осложнение после отклонений другого типа. Такой самостоятельный (первичный) цистит вызывает зачастую острые расстройства, а вот хронический, возникает в следствии других более сложных неприятностей. Однако и в том, и в другом случае это может стать причиной развития воспалительного процесса в лимфоузлах.
Причины цистита могут быть разными. В их число входят:
- Бактериальное заражение. Причиной такого воспаления в мочевом пузыре становиться бактерии, которые распространяются из пищевой и мочеполовой системы. Заражение зачастую начинается из мочеиспускательного канала. Кроме того, такие поражения бактериального типа могут начаться с совершенно удаленных частей – от ушей при отите, или изо рта при кариесе. Достаточно редко, но бывает, что такие проблемы могут возникнуть при операциях,
- Инфекционное заражение. Этот вариант статистически наиболее частый, когда инфекция попадает в мочевой пузырь в следствии воспалительного процесса в канале мочеиспускания, на половых органах, или из почек. Также такое патологическое влияние могут оказать и более отдаленные места. Тогда инфекция будет переноситься с кровью или лимфой,
- Неинфекционное заражение. Проявляется после сильного раздражения мочевого пузыря. Например после использования жестких медикаментозных средств, приема острой/жирной пищи.
Симптомы увеличенных лимфоузлов
Узнать, что у пациента проявилось увеличение лимфатических узлов достаточно просто, поскольку это становится видно невооруженным взглядом. Так на поверхности кожи выступают небольшие бугорки. Они твердые по ощущениям и имеют повышенную температуру. Это происходит из-за наличия воспалительного процесса.
Однако, кроме этого, такое отклонение сопровождается следующими признакам:
- Физическая активность сопровождается болезненными ощущениями,
- Нередкий рост температурного показателя, озноб,
- Постоянное ощущение слабости и быстрая пере утомляемость,
- Желание спать,
- Плохой аппетит.
На фоне других болезней, например, цистита, это может дополниться еще и его признаками – такими как боль в мочевом пузыре, постоянное желание сходить в туалет, жжения и т.д.
Лечение лимфоузлов
Воспалительные процессы в указанной области также могут иметь острый и хронический характер. Опираясь на эти данные, специалисты назначают лечение. При этом, если патологический процесс произошел на фоне другого отклонения, в нашем случае цистита, то первый терапевтический комплекс направлен именно на устранение этой проблемы.
Если же появился гнойный лимфаденит, то в основном прибегают к оперативному вмешательству и назначению антибиотического медикаментозного лечения.
Часто также назначаются нетрадиционные методы лечения, когда прописываются аптечные сборы, которые применяют в качестве настоек. Однако помните, что такие методы у специалистов всегда входят в комплексные лечения, и не могут быть самостоятельными средствами. Главное – начать стоит с обязательного посещения специалиста, который выявит первопричину, после чего сможет назначит правильные и эффективные медикаменты и терапевтические действия.
Также предлагаем посетить наш форум о цистите, отзывы могут вам сильно помочь или оставляйте свои комментарии. Помните, что поделившись опытом вы можете кому-нибудь оказать посильную помощь.
Загрузка…
Источник

Цистит у детей – это мочевая инфекция, вызывающая воспаление слизистой оболочки и подслизистого слоя мочевого пузыря. Цистит у детей протекает с болями и резью при мочеиспускании, частыми позывами на горшок с выделением малых порций мочи, недержанием мочи; в младшем возрасте нередко отмечается интоксикация и лихорадка. Диагностика цистита у детей предполагает исследование мочи (общего анализа, бакпосева, двухстаканной пробы), проведение УЗИ мочевого пузыря, при хроническом цистите – цистоскопии. В процессе лечения цистита у детей назначается диета и усиленный питьевой режим, медикаментозная терапия (уросептические, антибактериальные, спазмолитические средства), фитотерапия.
Общие сведения
Цистит у детей – наиболее частая инфекция мочевыводящих путей, встречающаяся в практике педиатрии и детской урологии. Циститы распространены среди детей любого возраста и пола, однако в 3-5 раз чаще встречаются у девочек дошкольного и младшего школьного возраста (от 4 до 12 лет). Высокая заболеваемость девочек циститом объяснятся особенностями строения женской мочевыделительной системы: наличием широкой и короткой уретры, близостью анального отверстия, частыми инфекциями наружных половых органов и пр. Цистит у детей может протекать в форме изолированной или сочетанной инфекции (цистоуретрита, цистопиелонефрита).

Цистит у детей
Причины
Для развития цистита у ребенка необходимы следующие условия: бактериальная обсемененность мочевого пузыря, нарушение его анатомической структуры и функции. Возбудителями инфекционного цистита выступают следующие уропатогены:
- Бактерии. Чаще всего в бактериологических посевах мочи при цистите у детей высеваются уропатогенные штаммы кишечной палочки; в меньшем числе случаев – клебсиелла, протей, эпидермальный стафилококк, синегнойная палочка, микробные ассоциации. В четверти случаев при циститах у детей диагностически значимая бактериурия не определяется.
- Вирусы. Роль вирусов в этиологии цистита у детей остается до конца не изученной (за исключением геморрагического цистита). Тем не менее, общепризнанным в среде урологов является факт того, что возбудители парагриппозной, аденовирусной, герпетической и других вирусных инфекций предрасполагают к нарушению микроциркуляции в мочевом пузыре и создают благоприятный фон для последующего развития бактериального воспаления.
- Специфическая флора. У детей встречаются циститы, вызванные хламидией, микоплазмой, уреаплазмой. В этих случаях, как правило, заражение происходит при наличии хламидиоза у родителей, несоблюдении гигиенических норм, посещении саун, бассейнов и пр. Специфические гонорейные и трихомонадные циститы более характерны для взрослых или подростков, живущих половой жизнью. Циститы грибковой этиологии встречаются у детей с иммунодефицитом, аномалиями развития мочеполовой системы, длительно получающих антибиотикотерапию.
Проникновение возбудителей инфекции в мочевой пузырь может происходить нисходящим (из почек), восходящим (из уретры и аногенитальной зоны), лимфогенным (из других тазовых органов), гематогенным (из отдаленных септических очагов), контактным (через поврежденную стенку мочевого пузыря) путями.
Факторами риска развития неинфекцинного цистита у детей служат дисметаболические нефропатии, лечение нефротоксичными лекарственными средствами (цитостатиками, сульфаниламидами и др.), аллергические заболевания.
Предрасполагающие факторы
Нарушение естественного процесса самоочищения мочевого пузыря может развиваться при:
- редком или неполном мочеиспускании (чаще при нейрогенном мочевом пузыре у детей);
- пузырно-мочеточниковом рефлюксе;
- стриктурах уретры;
- фимозе у мальчиков;
- дивертикулах мочевого пузыря;
- мочекаменной болезни;
- инородных телах мочевого пузыря.
Определенная роль в этиопатогенезе цистита у детей отводится эндокринными дисфункциями (сахарному диабету), гиповитаминозам, изменению pH мочи, воздействию физических факторов (переохлаждения, радиации), нарушению правил личной гигиены. Бактериальной инвазии мочевого пузыря способствуют:
- дисбактериоз;
- кишечные инфекции;
- гинекологические заболевания у девочек (вульвиты, вульвовагиниты);
- гнойно-воспалительные процессы (омфалит у новорожденных, ангины, абсцедирующая пневмония, стафилодермии);
- инвазивные исследования в урологии (цистография, цистоскопия и др.).
Патогенез
В норме очищение мочевого пузыря от микрофлоры происходит при его регулярном опорожнении с помощью тока мочи. Слизистая оболочка мочевого пузыря обладает устойчивостью к инфекции благодаря активности периуретральных желез, вырабатывающих слизь, и местным факторам иммунологической защиты (секреторному иммуноглобулину А, интерферону, лизоциму и др.). Т. о., анатомическая целостность эпителия, функциональная полноценность детрузора, отсутствие морфологических изменений мочевого пузыря и его регулярное опорожнение обеспечивают высокую степень защиты от инфекции, а при слабости одного из звеньев легко развивается цистит у детей.
Классификация
Общепринято классифицировать циститы у детей по течению, форме, морфологическим изменениям, распространенности воспалительного процесса и наличию осложнений.
- По течению. У детей встречаются острые и хронические циститы. Острый цистит у ребенка протекает с воспалением слизистого и подслизистого слоев; может сопровождаться катаральными или геморрагическими изменениями стенки. При хроническом цистите у детей морфологические изменения затрагивают мышечный слой и могут носить буллезный, гранулярный, флегмонозный, гангренозный, некротический, интерстициальный, инкрустирующий, полипозный характер.
- По форме. Различают первичные (возникающие без структурно-функциональных изменений мочевого пузыря) и вторичные циститы у детей (возникающие на фоне неполного опорожнения мочевого пузыря вследствие его анатомической или функциональной неполноценности).
- С учетом распространенности. По локализации воспалительных изменений циститы у детей подразделяются на очаговые и диффузные (тотальные). При вовлечении шейки мочевого пузыря говорят о шеечном цистите, при локализации воспаления в области треугольника Льето – о развитии тригонита.
Циститы у детей могут протекать неосложненно или сопровождаться развитием уретрита, пузырно-мочеточникового рефлюкса, пиелонефрита, парацистита, склероза шейки мочевого пузыря и др.
Симптомы цистита у детей
Клиника острого цистита у детей характеризуется быстрым развитием и бурным течением. Главным проявлением острого воспаления служит мочевой синдром, сопровождающийся императивными позывами к мочеиспусканию, возникающими каждые 10-20 минут. Дизурические расстройства связаны с повышенной рефлекторной возбудимостью мочевого пузыря и раздражением нервных окончаний. Дети жалуются на боли в надлобковой области, которые иррадиируют в промежность, усиливаются при пальпации живота и незначительном наполнении мочевого пузыря.
Само мочеиспускание затруднено, моча выделяется небольшими порциями, вызывая резь и боль. Нередко при цистите у детей возникают ложные позывы к мочеиспусканию или недержание мочи; в конце акта мочеиспускания отмечается терминальная гематурия (выделение нескольких капель крови).
У детей грудного и раннего возраста цистит может проявляться общим беспокойством (усиливающимся при мочеиспускании), плачем, отказом от еды, возбуждением или вялостью, повышением температуры тела до фебрильных значений. У маленьких детей иногда возникает спазм наружного сфинктера уретры и рефлекторная задержка мочеиспускания.
Если мочу ребенка собрать в стеклянный сосуд, то можно заметить изменение ее окраски и прозрачности: моча становится мутной, нередко темной, содержит осадок и хлопья, иногда неприятно пахнет. При геморрагическом цистите у детей вследствие гематурии моча приобретает цвет «мясных помоев». При остром цистите обычно самочувствие ребенка улучшается на 3-5-й сутки, а через 7-10 дней дети полностью выздоравливают.
Хронический цистит у детей, как правило, является вторичным по форме. Симптомы воспаления усиливаются во время обострения цистита и обычно представлены учащенным мочеиспусканием, дискомфортом внизу живота, ночным и дневным недержанием мочи.
Диагностика
Основу диагностики цистита у детей составляет комплекс лабораторных исследований, включающий:
- общий анализ мочи;
- бактериологический посев мочи на флору;
- определение pH мочи;
- проведение двухстаканной пробы.
Изменения мочи при цистите у детей характеризуются лейкоцитурией, гематурией различной степени выраженности, присутствием большого количества слизи и переходного эпителия, бактериурией. Чаще всего забор мочи для микробиологического исследования производится при свободном мочеиспускании (после туалета наружных половых органов и очистки препуциального мешка у мальчиков), однако при острой задержке мочи приходится прибегать к катетеризации мочевого пузыря.
При цистите у детей проводится УЗИ мочевого пузыря с оценкой состояния детрузора до и после микции. Эхоскопически обычно обнаруживается утолщение слизистой мочевого пузыря и большое количество эхонегативных включений.
Проведение цистографии и цистоскопии показано только при хроническом цистите у детей в период стихания воспаления; основной целью исследований служит выявление степени и характера изменения слизистой. В проведении диагностического поиска участвуют педиатр и детский уролог.
Острый цистит у детей следует дифференцировать с острым аппендицитом, парапроктитом, пиелонефритом, опухолями мочевого пузыря, гинекологической патологией. С этой целью план обследования может включать консультации детского хирурга и детского гинеколога.
Лечение цистита у детей
Для уменьшения дизурических явлений в острой стадии цистита ребенку показан полный покой и постельный режим, сухое тепло на область мочевого пузыря, теплые «сидячие» ванночки с отварами трав (при температуре +37,5°С). При цистите детям рекомендуется молочно-растительная диета, исключение раздражающей пищи (острых, пряных блюд, специй), увеличение питьевого режима на 50% от обычной нормы за счет употребления слабощелочных минеральных вод, морсов, компотов и пр. Усиленная водная нагрузка при цистите у детей способствует увеличению диуреза и вымыванию из мочевого пузыря бактерий и продуктов воспаления.
Медикаментозная терапия при цистите у детей включает прием антибактериальных средств спазмолитиков, уроантисептиков. Для этиотропной противомикробной терапии цистита у детей применяются защищенные пенициллины (амоксициллин), цефалоспорины (цефуроксим, цефаклор, цефтибутен), производные фосфоновой кислоты (фосфомицин), комбинированные сульфаниламиды курсом лечения 7 дней с последующим повторным бактериологическим контролем.
Для уменьшения болевого синдрома используется дротаверин, папаверина. В дополнение к основному лечению при цистите у детей назначается фитотерапия (настои ромашки, подорожника, зверобоя, хвоща полевого). После стихания воспаления по назначению физиотерапевта проводится электрофорез, СВЧ, магнитотерапия на надлобковую область и др.
Прогноз и профилактика
Острый цистит у детей обычно заканчивается полным выздоровлением. Хронические формы цистита развиваются у детей, имеющих анатомо-функциональные предпосылки для персистирования инфекции.
Профилактике цистита у детей способствует правильная гигиена половых органов, соблюдение режима мочеиспускания, лечение очагов инфекции, проведение дегельментизации, достаточный прием жидкости, коррекция обменных нарушений, исключение переохлаждений. Дети с хроническим циститом должны наблюдаться у детского уролога, периодически сдавать контрольные анализы мочи.
Источник
Цистит у детей встречается так же часто, как и у взрослых. Из-за особенностей строения мочеиспускательного канала заболеванию чаще подвержены девочки. Воспаление мочевого пузыря бывает у детей разного возраста: и у грудничков, и у подростков старше 10 лет. Опасность патологии заключается в том, что младенцы не могут объяснить причину своего недомогания, и мамы беспокойство и плач грудничка нередко списывают на колики или прорезывание зубок.
Несвоевременно принятые меры к излечению воспаления мочевого пузыря могут привести к опасным осложнениям. Во избежание негативных последствий цистита родители должны знать, как проявляются признаки болезни и с помощью каких способов можно ее вылечить.
Причины цистита у ребенка
К факторам, провоцирующим воспаление мочевого пузыря (далее – МП) у детей, относятся:
- Занесение инфекции в половые органы ребенка при прикосновении к ним грязными руками.
- Нерегулярная замена подгузников, в результате чего на коже малыша образуются опрелости, служащие благоприятной средой для размножения болезнетворных микроорганизмов.
- Неправильное подмывание. Если мыть подмывает промежность грудничка от анального отверстия по направлению к лобковой области, это способствует занесению бактерий из прямой кишки в мочевыводящие пути.
- Купание в грязных водоемах. Если ребенок застудил МП, пребывая в мокром нижнем белье на пляже в течение долгого времени, велик риск развития цистита.
- Пользование общим полотенцем. Это прямой путь к передаче малышу взрослых инфекций.
- Попадание в мочевыводящие пути инородного предмета или их механическое повреждение.
- Распространение инфекционного процесса в почках на мочеполовую систему.
- Попадание инфекции из других источников воспаления. Это может произойти в результате развития ангины, тонзиллита, кариеса, поражения верхних дыхательных путей, вызванного аденовирусом.
- Дисбактериоз влагалища у девочек во время полового созревания.
- Раздражение слизистой оболочки МП, спровоцированное приемом некоторых медикаментозных препаратов.
- Употребление слишком острой или соленой пищи.
- Аллергические реакции на лекарственные средства, бытовую химию, чужеродные белки, пищевые добавки, продукты жизнедеятельности гельминтов.
- Неправильный выбор средств для интимного ухода.
Разновидности болезни
Воспаление МП у детей классифицируется на основании нескольких признаков. В медицине принято подразделять заболевание по характеру течения, форме, морфологическим изменениям, распространенности воспалительного процесса и наличию осложнений. Для каждой разновидности патологии характерны определенные проявления. Для наглядности информация по типам заболевания представлена в таблице.
| Признак классификации | Вид цистита | Общая характеристика |
| Происхождение | Инфекционный | Возбудители: бактерии, вирусы, грибки |
| Неинфекционный | Провоцирующие факторы: аллергия, медикаментозное, химическое, термическое воздействие | |
| Форма | Первичный | Структурно-функциональные изменения МП отсутствуют |
| Вторичный | Возникает на фоне других патологий — неполного опорожнения МП из-за анатомической или функциональной неполноценности, камней в МП, воспаления стенок уретры. | |
| Характер течения | Острый | Развитие на протяжении нескольких часов, поражение поверхностного слоя слизистой оболочки МП. |
| Хронический | Следствие частых рецидивов острой формы цистита. Параллельное развитие при наличии основного заболевания. Трудно поддается лечению. | |
| Тип возбудителя | Геморрагический | Возбудители — вирусы |
| Фолликулярный | Возбудители — бактерии. Развивается на фоне хронического воспалительного процесса в МП. | |
| Буллезный | Всегда имеет острое течение. Чаще всего возникает в результате переохлаждения организма. | |
| Гранулярный (гранулированный) | Возбудители: хламидии, микоплазмы, уреаплазмы | |
| Аллергический | Провоцирующие факторы: пищевая и медикаментозная аллергия | |
| Шеечный | Различные болезнетворные микроорганизмы вызывают воспаление сфинктера, отвечающего за удерживание мочи | |
| Нейрогенный (рекомендуем прочитать: лечение нейрогенного мочевого пузыря у детей ) | Провоцирующие факторы: врожденные и приобретенные неврологические проблемы |
При игнорировании симптомов заболевания острый цистит у детей очень быстро переходит в хроническую форму, а та, в свою очередь, в фолликулярную.
Чтобы избежать длительного лечения крайне важно вовремя распознать признаки патологии и приступить к их устранению.
Симптомы болезни
Симптоматика заболевания зависит от формы цистита. Для острого воспаления МП характерна более выраженная клиническая картина. При этом симптомы патологии у детей младшего возраста отличаются от проявлений болезни у старших ребят. Хронический цистит у малышей может протекать бессимптомно, что зачастую затрудняет его выявление.
Симптоматика острого цистита
Эту форму заболевания у детей старше 5-6 лет можно распознать по следующим проявлениям:
- Расстройство мочеиспускания. У малышей наблюдаются частые позывы к опорожнению МП, сопровождающиеся болевым синдромом, резями и жжением в нижней части живота и в лобковой области. При этом боли могут возникать до, во время и после микции. Болезненные ощущения могут быть постоянными, усиливаясь при мочеиспускании. Нередко ребенку приходится напрягаться, чтобы до конца опорожнить МП. У мальчиков с последними каплями мочи может появляться кровь (конечная гематурия). Частота микций связана с тяжестью заболевания. На начальных стадиях патологии позывы к опорожнению МП увеличиваются на 3-5 раз по сравнению с нормой, в тяжелых случаях ребенок может ходить в туалет через каждые 8-10 минут. При этом позывы могут быть ложными. Также возможно недержание мочи даже у взрослых детей. Наряду с этим у некоторых малышей может наоборот отмечаться слишком редкое мочеиспускание.
- Изменение цвета мочи. Для острой формы воспаления МП характерно окрашивание урины в красно-бурый оттенок. Она становится мутной, в ней могут присутствовать слизь и десквамированные эпителиальные клетки и соли.
- Повышение температуры тела на протяжении длительного времени в пределах 37,1-38 градусов.
Для острой формы цистита не характерен жар и симптомы отравления организма. В целом состояние детей удовлетворительное. У малышей до 2-3 лет, которые в силу возраста не могут описать свои ощущения, этот тип патологии можно определить по следующим явлениям:
- учащенное мочеиспускание;
- продолжительный плач во время опорожнения МП;
- капризность;
- гипертермия;
- отсутствие аппетита;
- сонливость;
- вялость;
- бледность кожных покровов;
- приступы рвоты;
- частое срыгивание.
Симптомы хронического цистита
Хроническое воспаление МП может быть латентным и рецидивирующим. В последнем случае отмечаются периодические обострения хронического процесса с симптомами острого заболевания. Для латентного цистита свойственно практически бессимптомное развитие. У малышей выявляются редкие императивные позывы к мочеиспусканию, недержание мочи, энурез. Родители эти явления зачастую связывают с возрастными особенностями детского организма или с неврологическими нарушениями.
Как отличить цистит от пиелонефрита?
МП и почки, связываясь мочеточниками, находятся в непосредственной близости, поэтому инфекция из одного органа может перемещаться в другой. При игнорировании симптомов цистита возбудитель патологии может подниматься вверх по мочеиспускательному каналу, поражая клетки почек, в результате чего со временем может развиться пиелонефрит. Если же в почках произошел воспалительный процесс, он способен спровоцировать воспаление МП. Нередко эти заболевания диагностируются одновременно.
Симптоматика пиелонефрита и цистита во многом схожа. Однако для воспаления почек характерно возникновение болевого синдрома не в нижней части живота, а в поясничном отделе позвоночника. При этом боль нередко сопровождается приступами тошноты и рвоты. В любом случае, поставить точный диагноз может только врач на основании результатов лабораторных исследований.
Анализы и диагностика
Разработка плана лечения осуществляется только после постановки точного диагноза. Выявление цистита включает следующие диагностические мероприятия:
- Опрос ребенка и анализ жалоб. При обследовании малышей младше 2-3 лет опрашиваются родители.
- Дифференциальная диагностика. Используется для исключения сходных по клинической картине патологий.
- Общий анализ мочи. По количеству лейкоцитов врач определяет наличие воспалительного процесса и его локализацию. Наряду с этим анализируется уровень белка и эритроцитов.
- Бактериологический посев мочи. Позволяет выявить тип возбудителя заболевания.
- Клинический анализ крови. Если цистит не отягощен осложнениями, лейкоцитарная формула находится в пределах нормы.
- Двухсосудная проба мочи. Направлена на исключение воспалительного процесса в наружных половых органах и уретре.
- Полиразмерная цепная реакция. Применяется для диагностирования основных инфекций.
- Исследование микрофлоры половых органов на дисбактериоз.
- Ультразвуковое исследование МП до и после акта мочеиспускания. При острой форме патологии и обострении хронического заболевания на снимке видно утолщение слизистой оболочки МП и взвесь в его полости.
- Цистоскопия. Направлена на уточнение диагноза при хроническом цистите. Детям до 10 лет проводится под наркозом.
Лечение
Острый цистит можно лечить в домашних условиях под контролем врача. Однако при патологии, отягощенной осложнениями, а также при воспалительном процессе в МП у малышей до 1 года требуется стационарное лечение. Хронический цистит у маленьких пациентов также желательно лечить в условиях медицинского учреждения. Устранение симптомов заболевания любой формы основано на применении медикаментозной терапии, соблюдении специального режима питания и питья.
Лечение острого цистита
Лечение острой формы цистита у маленьких пациентов сводится к приему следующих лекарств:
- антибиотиков пенициллинового ряда (суспензия «Аугментин» и «Амоксиклав») (рекомендуем прочитать: как принимать детям Амоксиклав в виде суспензии?);
- препаратов группы цефалоспоринов (таблетки «Цеклор», раствор для инъекций «Тазицеф», суспензия «Цедекс», таблетки и суспензия «Зиннат»);
- комбинированных сульфаниламидов (суспензия и раствор для инфузий «Ко-тримоксазол»);
- производных фосфоновой кислоты (раствор для перорального применения «Монурал»);
- фторхинолонов – назначаются детям в подростковом возрасте;
- уросептиков – используются при легких формах патологии;
- спазмолитиков для купирования болевого синдрома (таблетки или раствор для инъекций «Папаверин», таблетки «Но-шпа»).
Длительность применения антибиотиков зависит от тяжести заболевания, реакции на лечение и динамики лабораторных показателей. Выбор лекарства и определение срока терапии осуществляет только врач. В большинстве случаев дети выздоравливают за 7-10 дней.
Лечение хронического цистита
При купировании симптомов хронического цистита особое внимание уделяется выявлению и устранению причин хронизации воспалительного процесса. Медикаментозная терапия в данной ситуации основана на чередовании 2-3 антибиотиков. В большинстве случаев лечение хронического цистита занимает довольно много времени. После антибиотикотерапии для предупреждения рецидива заболевания назначается курс уросептиков, применяемых в малых дозах.
Из-за длительного приема антибактериальных препаратов у детей может развиться дисбактериоз. Для нормализации микрофлоры кишечника показано курсовое использование таких пребиотиков и пробиотиков, как Линекс, Аципол, Бифиформ, Лактобактерин.
При постоянно рецидивирующем цистите применяются иммуномодулирующие лекарственные средства (Виферон, Генферон).
Народные средства в лечении цистита у детей
При остром течении болезни запрещено использование народных средств – это может лишь усугубить проблему. В остальных случаях для облегчения состояния ребенка можно использовать лекарственные травы. Однако прежде чем прибегнуть к такому лечению, нужно обязательно проконсультироваться с врачом. Информация о наиболее эффективных и безопасных для детского здоровья средствах народной медицины против цистита указана в таблице.
| Название рецепта | Способ приготовления | Способ применения | Лечебные свойства средства |
| Отвар шиповника | 4 ст. л сухих плодов заливаются 500 мл крутого кипятка. Смесь настаивается в течение часа. | Объем жидкости, разделенной на 4 части, выпивается в течение дня. В лекарство можно добавить немного меда. | Общеукрепляющие, мочегонные |
| Отвар ромашки | 10-15 г цветков растения заливаются 250 мл кипятка, смесь настаивается 30 минут | По 1 ст. л перорально 2-3 раза в день | Противовоспалительные, антисептические, анальгезирующие, антиспастические |
| Отвар можжевельника | Измельченные плоды заливаются небольшим количеством воды. Смесь доводится до кипения, остужается и процеживается. | По 1 ч. л внутрь дважды в день | Мочегонные, противовоспалительные |
| Молочные ванночки | В ванну наливается молоко, подогретое до комфортной для кожи малыша температуры. | Ребенок помещается по пояс в емкость с молоком. Делать процедуру нужно каждый день в течение 15-20 минут. | Противовоспалительные, согревающие |
| Теплые картофельные компрессы | Картофель отваривается и измельчается вместе с кожурой. | Теплая картофельная масса выкладывается на кусок чистой ткани. Смесь прикладывается к нижней области живота. | Согревающие |
Диета и питьевой режим
При выявлении у ребенка цистита нужно скорректировать его рацион питания и питьевой режим. Для этого следует соблюдать следующие рекомендации:
- Для обеспечения непрерывного притока мочи и вымывания бактерий из полости МП грудничкам ежедневно необходимо давать не менее 0,5 л жидкости, детям школьного возраста 2 л. При этом предпочтение лучше отдавать клюквенным, облепиховым и брусничным морсам, компотам и настоям, чаю с лимоном. Ребенка следует поить теплой жидкостью постоянно в течение суток, включая ночное время.
- Из детского меню рекомендуется исключить острые специи, маринованные и копченые продукты, майонез, наваристые мясные бульоны, шоколад. Кроме того, следует до минимума ограничить употребление соли.
- При цистите, осложненном оксалурией и уратурией, из рациона питания ребенка нужно исключить щавель, шпинат, зеленый лук, петрушку, субпродукты, бобовые, крепкий чай, какао, колбасные изделия.
- При воспалительном процессе в МП, сопряженном с развитием фосфатурии, рекомендуется снизить до минимума употребление молочных и кисломолочных продуктов.
Профилактика болезни
Профилактика цистита заключается в соблюдении следующих правил:
- общее укрепление детского организма с помощью закаливания, ежедневных прогулок на свежем воздухе, занятий спортом;
- предотвращение переохлаждения организма малыша;
- правильная интимная гигиена;
- регулярная смена нижнего белья;
- своевременное выявление и лечение инфекционных заболеваний половой сферы;
- употребление достаточного количества жидкости.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник