Боль при нажатии на лимфоузел в горле
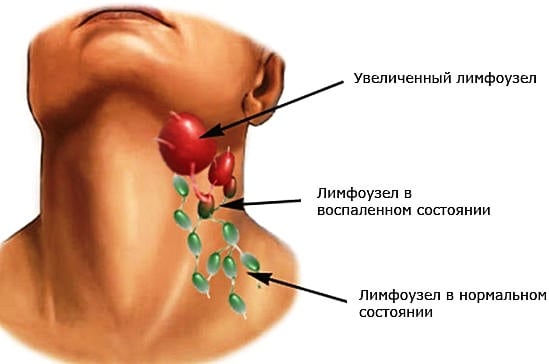
Шейные лимфоузлы увеличиваются в размерах и болят, если в них проникают инфекционные агенты (вирусы, бактерии) или опухолевые клетки. Такие симптомы указывают на развитие системных воспалительных патологий или формирование новообразования. Реже боль становится одним из клинических проявлений самостоятельного заболевания лимфатической системы. Необходимо установить причину увеличения лимфоузлов даже при изменении их размеров на фоне респираторной инфекции. Эти процессы могут быть не взаимосвязаны, и только своевременное проведение терапии помогает сохранить здоровье взрослого или ребенка.

При выставлении диагноза врач учитывает результаты биохимических исследований, в том числе биопсии. В лечении используются консервативные методы. В зависимости от разновидности инфекционных агентов, пациентам назначают антибиотики, противовирусные средства, спазмолитики, НПВС. Терапией системных воспалительных патологий суставов занимается ревматолог.
Почему лимфоузлы воспаляются и болят
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Шейные, подчелюстные лимфоузлы — составные части иммунной системы. Ее основные функции — обнаружение и нейтрализация опухолевых клеток, болезнетворных микроорганизмов, вирусов, токсинов. Основные клетки этой защитной системы — лимфоциты, циркулирующие в кровеносном русле или концентрирующиеся в селезенке, лимфатических узлах. Они первыми вступают в контакт с чужеродными для организма человека белковыми частицами, активируя другие иммунные клетки, «включая» защитные механизмы.

Независимо от того, болит лимфоузел на шее слева или справа, характер развития воспалительного процесса одинаков:
- инфекционные или аллергические агенты проникают в лимфатические сосуды и потоком лимфы доставляются в ближайший лимфоузел;
- в лимфатическом узле с ними в контакт вступают резко активизирующиеся лимфоциты;
- для уничтожения чужеродных белков требуется большое количество лимфоцитов, поэтому они начинают усиленно воспроизводиться;
- повышенная концентрация лимфоцитов и становится причиной опухания лимфоузлов.
Активизированные лимфоциты проникают в кровеносное русло, инициируя мощный иммунный ответ на вторжение патогенных микроорганизмов. В лимфоузел начинают мигрировать другие клетки иммунной системы, например, лейкоциты и макрофаги, усиливающие выраженность припухлости узла. А его болезненность возникает в результате развития воспалительного процесса. В мигрирующих клетках иммунной системы содержится высокая концентрация биоактивных веществ. Это медиаторы боли, воспаления, лихорадочного состояния простагландины, гистамин и серотонин. После разрушения клеточных структур они высвобождаются в рядом расположенные ткани и раздражают чувствительные нервные окончания. На нервные корешки воздействуют токсичные продукты воспалительного распада тканей, вещества, выделяемые болезнетворными бактериями в процессе роста и активного размножения.
Причины и провоцирующие факторы
Воспаление шейных узлов (лимфаденит) может быть спровоцирован неспецифическими микроорганизмами — стафилококками, протеем, клостридиями, синегнойными и кишечными палочками. Нередко причиной патологии становится проникновение в узлы специфических инфекционных агентов. Это микобактерии туберкулеза, бледные трепонемы, гонококки, возбудители туляремии, бруцеллеза, грибки актиномицеты. Лимфатические узлы у детей до 3 лет часто воспаляются при следующих заболеваниях:
- краснуха;
- скарлатина;
- бронхит;
- острый тонзиллит;
- трахеит;
- бронхиолит;
- инфекционный мононуклеоз.
Боль в шейных лимфоузлах нередко становится последствием вакцинации БЦЖ (прививка от туберкулеза). Этот симптом лимфаденита проявляется и при лакунарной ангине, сопровождающейся гнойным воспалением миндалин, а также при гистиоплазмозе, кокцидомикозе. Отоларингологи выставляют первичный диагноз, учитывая болезненность в определенных лимфоузлах:
- задние шейные: сформировавшиеся карбункулы, фурункулы, флегмоны в затылочной области, инфицирование патогенными грибками, в том числе стригущий лишай;
- расположенные в нижней задней части уха: острые или хронические воспаления слуховых проходов, мастоидит, гнойные процессы кожных покровов;
- околоушные: отиты, фурункулез, карбункулез, расположенные в области висков, воспаление мягкотканных структур;
- передние шейные: гнойники на подбородке, активизация герпесвирусов, стоматиты любого генеза, пульпит, киста в корне зуба, воспаление десен, остеомиелит нижнечелюстной, туберкулез, гипотиреоз, гипертиреоз.
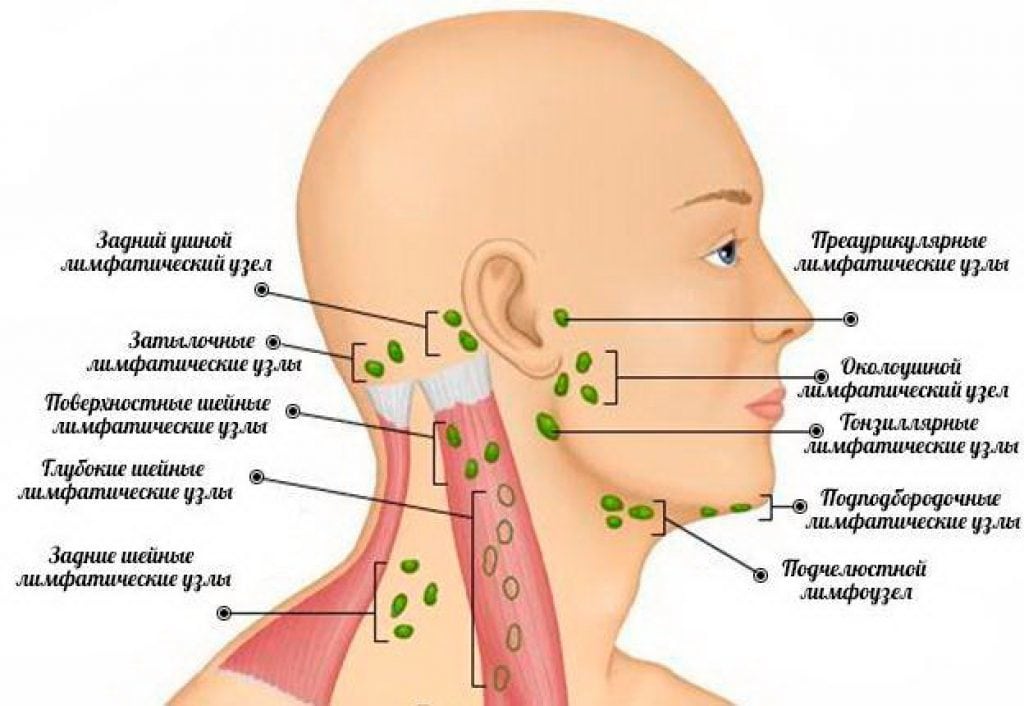
Если болит лимфоузел на шее слева под челюстью, то врачи подозревают острые респираторные вирусные инфекции, воспалительный процесс в подъязычной, поднижнечелюстной слюнной железе, пародонтит, кариес. Болезненные ощущения сразу во всех лимфатических узлах могут быть клиническими проявлениями воспаления уха, нагноения посттравматической поднадкостничной гематомы, челюстного остеомиелита. Это один из симптомов бактериальной, грибковой или вирусной ангины, зубной кисты, токсоплазмоза, обострения патологий щитовидной железы, лимфогранулематоза. Боль не только в шейных лимфоузлах может указывать на бруцеллез, инфекционный мононуклеоз, красную волчанку, субсепсис Висслера-Фанкони, ретикулогистиоцитоз, ВИЧ.
Клиническая картина
Шейная лимфаденопатия сопровождается не только тупыми, ноющими болями, интенсивность которых повышается при надавливании. При прощупывании можно обнаружить небольшое эластичное, упругое и подвижное уплотнение. Если воспалительный процесс обостряется, то размеры образования увеличиваются. Иногда они превышают 5 см и уплотнение хорошо просматривается. В отличие от злокачественных опухолей у такого образования с нечеткими контурами плотная бугристая структура. Для лимфаденопатии характерны и другие признаки:
- при проглатывании пищи возникают болезненные ощущения;
- кожа над уплотнением выравнивается и краснеет.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
В ответ на проникновение в организм чужеродных белковразвиваются симптомы общей интоксикации. Температура тела повышается до субфебрильных значений (37,5°C), возникают головные боли, слабость, быстрая утомляемость, диспепсические расстройства.
Воспаление и боли в шейных узлах у детей должны стать сигналом для немедленного обращения к врачу. Иммунная система малышей только формируется, поэтому не в силах справиться с возбудителями инфекции. При отсутствии медицинской помощи развивается хронический лимфаденит. Он выявляется обычно случайно, при прощупывании лимфоузлов, которые постоянно немного увеличены.
Острый воспалительный процесс в лимфатических узлах у детей протекает намного тяжелее, чем у взрослых. Поднимается высокая температура, шея отекает, иногда возникает лихорадочное состояние. Боль при глотании настолько острая, что ребенок отказывается не только от еды, но и от питья.
Диагностика
Врачи подразделяют лимфоузлы в зависимости от локализации. В каждый из них поступает лимфа из определенной области шеи. Это помогает на первичном осмотре заподозрить патологию, ставшую причиной воспаления и болей. Для подтверждения диагноза проводится ряд лабораторных и инструментальных исследований:
- анализ полимеразной цепной реакции;
- общий анализ крови;
- биопсия для дифференцирования злокачественных и доброкачественных новообразований;
- УЗИ лимфатического узла.
Практикуется культурологическое исследование биологических образцов, которые высеиваются в питательные среды. По содержанию сформировавшихся колоний устанавливается вид возбудителя инфекции, интенсивность воспалительного процесса, резистентность микробов и вирусов к фармакологическим препаратам. К диагностированию могут подключаться врачи узких специализаций — отоларингологи, стоматологи, эндокринологи, онкологи, инфекционисты, гематологи.
Основные методы лечения
Чаще всего причиной боли в лимфоузлах становится бактериальная инфекция. Какие патогенные микроорганизмы спровоцировали воспаление, можно установить только с помощью биохимических исследований. А их результатов приходится ожидать несколько дней. Чтобы ребенок или взрослый не страдал от болей, врачи назначают антибиотики широкого спектра действия. Это макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефтриаксон, Цефалексин), защищенные полусинтетические пенициллины (Аугментин, Флемоклав).
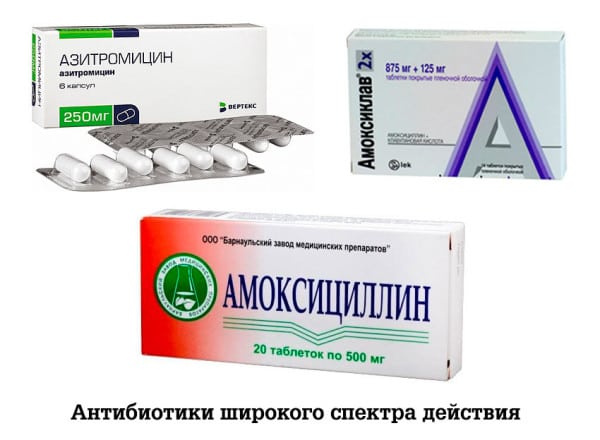
После получения данных лабораторных анализов врач корректирует терапевтическую схему. Антибиотикотерапия показана пациентам при бактериальных респираторных, кишечных инфекциях, фурункулезе, остеомиелите, гнойном воспалении слуховых проходов и зубных кистах. Если лимфаденит осложнен абсцессом или аденофлегмоной, то прием антибиотиков комбинируется с хирургическим вмешательством.
Препараты из других клинико-фармакологических групп используются в зависимости от обнаруженной патологии:
- при грибковых поражениях тела, в том числе волосистой кожи головы, назначаются системные и (или) местные антимикотики с активными ингредиентами кетоконазолом, клотримазолом;
- лимфадениты, спровоцированные грибковыми стоматитами, кандидозы полости рта лечатся Дифлюканом, Флуконазолом, Клотримазолом и антисептическими растворами;
- терапией зубных патологий занимается стоматолог. Он санирует воспалительные очаги, назначает антибактериальные и обезболивающие средства, УВЧ, гальванизацию, лазеротерапию;
- шейный лимфаденит, вызванный вирусными патологиями (корь, краснуха), не требует специфического лечения. Пациентам назначаются препараты для снижения выраженности симтоматики — НПВС, анальгетики, витамины и обильное питье;
- при диагностировании инфекционного мононуклеоза пациентам показан прием противовирусных и иммуномодулирующих средств — Виферона, Циклоферона в дозах, соответствующих возрасту;
- лимфаденит герпетического происхождения лечится Ацикловиром, Вацикловиром, Фамцикловиром и иммуномодуляторами, усиливающими выработку собственных интерферонов в организме больного;
- при обнаружении злокачественного новообразования выбором адекватной тактики терапии занимается онколог. Это может быть хирургическое удаление атипичного очага и (или) проведение химиотерапии, облучения;
- в терапии аутоиммунных системных патологий используются препараты, подавляющие чрезмерную активность иммунной системы (иммуносупрессоры), глюкокортикостероиды.
Для устранения болей любой интенсивности обычно назначаются таблетированные НПВС с кетопрофеном, ибупрофеном, нимесулидом, диклофенаком, кеторолаком. В терапии детей используются НПВС в виде сиропов или сладких суспензий — Нурофен, Ибупрофен. Они снижают температуру, купируют воспаление, устраняют лихорадочное состояние и боли в лимфоузлах. С симптоматикой лимфаденита хорошо справляются препараты с парацетамолом — Панадол, Эффералган.
Категорически запрещается применять народные средства, особенно повышающие температуру в лимфатических узлах. Нельзя использовать грелки, спиртовые растирки, мази с согревающим эффектом, эфирные масла. Шейный лимфоузел служит своеобразным «хранилищем» инфекционных агентов. При повышении температуры усилится кровообращение и токсины, бактерии, вирусы проникнут в системный кровоток, провоцируя сепсис или менингит. Под запретом находятся народные средства, способные стимулировать деление клеток. Это настойки эхинацеи, сок алоэ, медовые аппликации. Если лимфоузлы опухли и болят, следует обратиться к терапевту. После диагностирования пациенты направляются для лечения к врачам узкой специализации.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Лимфоузлы – своеобразные природные фильтры, которые защищают организм от патогенной микрофлоры, проникающей из внешней среды. Обнаруживая потенциально опасные микроорганизмы и токсины в лимфе, орган концентрируют их внутри, что в результате и приводит к увеличению его размеров. Набухание и увеличение шейных лимфоузлов до состояния, когда их легко прощупать и тем более увидеть невооруженным глазом, в медицине получило название «лимфаденит». Воспаление узлов сопровождается болью в горле, но ОРВИ — далеко не единственная причина, вызывающая патологию. Среди прочих факторов числятся воспаление зубочелюстных органов, онкология и другие заболевания. Окончательно диагностировать причину развития лимфаденита способен только врач.
Симптомы шейного лимфаденита
- Боль в горле при глотании;
- уплотнение и увеличение лимфоузлов на шее от размера горошины до фасолины у детей и грецкого ореха у взрослых;
- болезненные ощущения при прикосновении к коже над узловыми образованиями и вокруг, покраснение кожного покрова;
- повышенная температура;
- слабость;
- головные боли;
- лихорадочное состояние.
Причины воспаления лимфоузлов
Внедрение инфекционного агента в лимфотоки происходит как извне, так и из очагов в организме. Причиной болезненности и увеличения лимфоузлов могут стать:
- инфекции вирусной, бактериальной, грибковой или паразитарной природы;
- воспаления в ротовой, носовой или ушной полости;
- поражение мягких тканей лица;
- аллергия,
- нарушение в работе щитовидки;
- заболевания верхних дыхательных путей;
- аутоиммунные заболевания;
- ВИЧ;
- онкология;
- «детские инфекции», вызывающие воспаление носоглотки – скарлатина, корь.
Как провести самостоятельный осмотр лимфоузлов
При подозрении на воспаление лимфоузлов осмотрите и ощупайте шею и область под челюстью в следующей последовательности:
- Перед зеркалом визуально оцените целостность кожного покрова, проверьте наличие повреждений мягких тканей или гнойников;
- Чтобы исключить миозит, двумя пальцами прощупайте ткани в области, где присутствуют болезненные ощущения: при лимфадените под кожей прощупывается «шарик», при миозите образования отсутствуют.
- Оцените узелковые образования по следующим критериям: болезненность при нажатии, подвижность узелка под кожей, температуру и цвет кожи над лимфоузлом.
- Если прощупывается сразу несколько узелков, которые слабо увеличены, легко «перекатываются» под подушечками пальцев и не болят при надавливании, речь идет о патологиях иммунитета. В таком случае рекомендуется обратиться за консультацией к инфекционисту.
- Неровный контур, бугристость, плохая подвижность и при этом безболезненность узла при пальпации может свидетельствовать об онкологии.
- Горячее болезненное образование говорит о возможных гнойных процессах в самом лимфоузле. Необходима консультация хирурга.
- Для воспалительных процессов в горле, полости рта и шее характерны усиление боли при нажиме и легкое перемещение шарика под пальцами. За консультацией следует обратиться к ЛОРу или терапевту.
- Осмотрите десны и слизистую полости рта. На них не должно быть налета, гнойников, стоматита. Зубы также не должны иметь признаков повреждений. Если обнаружены патологии, обратитесь к стоматологу.
Диагностика и лечение
Если лимфоузлы воспалились при простуде, лечить нужно именно последнюю. Как только симптомы ослабнут, узлы будут постепенно уменьшаться.
Простудные заболевания, при которых инфекция внедряется в лимфосистему, протекают в островыраженной форме и сопровождаются высокой температура. Невозможно дожидаться результата посева на чувствительность антибиотиков к бактериям, ничего не предпринимая. Пока ждут результаты анализов, применяют антибактериальные препараты широкого спектра действия.
После устранения простудного заболевания узлы на шее могут оставаться увеличенными еще 2-3 недели.
Если патолгия вызвана отитом, уши прогревают, а также закапывают препараты, прописанные врачом.
При симптоматике, указывающей на ангину, фарингит или ларингит, используются обычные методы лечения:
- полоскание горла антисептическими и противовоспалительными средствами – раствором «Фурацилина», «Хлоргексидином», «Мирамистином»;
- обработка гортани «Люголем» или масляным раствором «Хлорофиллипта»;
- использование таблеток для рассасывания;
- жаропонижающие используются симптоматически.
При вирусных инфекциях используются противовирусные средства.
Острые воспалительные процессы, вызванные внедрением бактериальной инфекции, невозможно вылечить без антибиотиков. Обычно используют препараты, которые одновременно купируют жизнедеятельность стрептококков, стафилококков – грамотрицательных и грамположительных, гемофильных и кишечных палочек, анаэробных бактерии. К ним относятся:
- антибиотики пенициллинового ряда – «Амоксициллин», «Ампициллин», «Флемоксин» и другие;
- макролиды – «Азитромицин», «Сумамед», «Суммамокс», «Азитрокс», «Клатримицин»;
- цефалоспорины – «Цефуроксим», «Аксетин», «Цефиксим», «Супракс».
Врачами могут быть назначены и другие антибактериальные препараты. Рекомендации дают после оценки клинической картины и на основании анализа на чувствительность бактериальной флоры к лекарственным препаратам.
Лечение лимфаденита
Пока лимфоузлы не уменьшатся, и температурный показатель не нормализуется, больному следует соблюдать обычные рекомендации для пациента с высокой температурой – постельный режим и увеличенное количество жидкости.
Родители стараются поить детей молоком, но для дезинтоксикации во время инфекционных заболеваний лучше использовать теплую щелочную минеральную воду без газа, зеленый чай, клюквенный или какой-либо ягодный морс, компот из сухофруктов, настой шиповника.
Чтобы не усугубить проявления лимфаденита, ни в коем случае нельзя:
- греть шею – независимо от того, что используется – спиртовые компрессы или сухое тепло;
- растирать области воспаления – делать массаж с помощью эфирных масел;
- делать йодную сетку;
- прикладывать камфару.
Дополняют лечение лимфаденита прием витаминов, иммуномодуляторов и иммуностимуляторов, а также физиотерапия — УВЧ или электрофорез.
Если после простуды прошло более 2 недель, а больной продолжает жаловаться на слабость, температура опять повышается, боль в шее не проходит или усиливается, необходимо пройти тщательное обследование. Внедрение патогенных микроорганизмов в лимфоток может спровоцировать острые осложнения, которые приводят к серьезным проблемам со здоровьем – сепсису, энцефалиту, менингиту.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник