Атипичные лимфоциты это атипичные мононуклеары


Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-гематологу в вашем лечебном учреждении!
Соавторы: Марковец Наталья Викторовна, врач-гематолог
Атипичные мононуклеары, также называемые вироцитами, представляют собой клетки крови, имеющие аналогию строения с лимфоцитами и моноцитами. Возникновение вироцитов в крови говорит о распространении в организме инфекции различного происхождения. Превышение допустимой концентрации — признак прогрессирующего инфекционного заболевания, в частности мононуклеоза.
Атипичные мононуклеары или вироциты — разновидность лимфоцитов, клеточная структура которых имеет сходство с моноцитами. Они имеют одноядерное строение. Появление в крови может указывать на развитие инфекционного вирусного заболевания. Если при этом наблюдается изменение количественного показателя крови, это указывает на прогресс вируса в организме.
Важно! В данном случае проводится дополнительное обследование, так как атипичные мононуклеары характерны для инфекционного мононуклеоза.

Факторы появления вироцитов в крови
Причиной возникновения мононуклеарных клеток в крови является попадание в организм человека вирусной инфекции.
Важно! Когда человек полностью здоров, атипичные мононуклеары в крови составляют минимальный процент или вовсе отсутствуют.
Когда уровень вироцитов в анализе крови составляет более 10%, данное состояние может спровоцировать:
- инфекционное, вирусное заболевание в острой форме (в частности, мононуклеоз, ветряная оспа);
- вакцинация (как ответная реакция организма на введение фрагментов вируса).
Примечание: мононуклеары атипичные в начале развития патологии увеличивают свою численность вместе с другими видами клеток (палочкоядерными нейтрофилами), в то время как концентрация сегментоядерных клеток уменьшается.
Атипичные мононуклеары в крови у ребенка, как правило, вызваны вирусом Эпштейна-Барра, поражающим верхние дыхательные пути, шейные лимфоузлы. Высокая концентрация вирусных клеток наблюдается на поверхности глотки, в тканях печени, селезенки, лимфоузлах. Поэтому после инкубационного периода, длящегося от 5 до 15 суток, нередко отмечается увеличение размеров селезенки и печени.
Инфекционный мононуклеоз причисляют к вирусам группы герпесов 4 типа.
Симптомы, характерные при увеличении уровня мононуклеарных клеток у детей
Дети первого года жизни наименее подвержены заболеванию Эпштейна-Барра. Объясняется это наличием врожденного пассивного иммунитета к данному вирусу. Однако у детей в 7–10 лет отмечается снижение защитных функций организма, в связи с чем у пациентов данной возрастной группы нередко обнаруживаются атипичные мононуклеары в общем анализе крови. В этом возрасте зарегистрировано наибольшее число заболеваний инфекционным мононуклеозом.

Симптомы, которые являются признаком повышения вироцитов в крови у ребенка:
- гипертермия (высокая температура тела — 380 и выше);
- усиленное потоотделение;
- уплотнение, увеличение лимфатических узлов (в шейной области);
- налет белого цвета на миндалинах;
- набухание небных миндалин;
- количественное изменение химического состава крови (изменение лимфоцитарной формулы);
- увеличение размеров печени, селезенки.
Вас также могут заинтересовать нормы содержания лимфоцитов в крови у женщин и прочитать о них можно в следующей статье на нашем портале.
Примечание: согласно статистическим данным более подвержены инфекционному мононуклеозу мальчики в возрасте до 10 лет.
Признаками инфицирования может быть кожная сыпь, имеющая петихиальный характер и различную локацию.
Признаки повышения атипичных мононуклеаров у взрослых
Клинические проявления начальной стадии патологии у взрослых:
- упадок сил;
- тошнота;
- катаральные явления — отечность носоглотки, затрудненное носовое дыхание, сиплость голоса, прочее;
- гнойные образования на задней стенке гортани;

- озноб, резкое повышение температуры;
- ноющая боль в суставах, мышцах.
Основными проявлениями патологий, при которых возрастает численность атипичных мононуклеаров, являются:
- проявления интоксикации (тошнота, потоотделение, озноб, прочее);
- набухание лимфоузлов;
- одновременно увеличение размеров селезенки, печени;
- мигрень;
- усиление боли в суставах, мышцах;
- появление симптомов ангины (гиперемии слизистой неба, желтый налет рыхлой структуры на небных миндалинах, боль в горле).
Примечание: может наблюдаться отечность лица по причине нарушенного лимфооттока. Лимфоузлы могут увеличиваться до 5 см в диаметре. При пальпации болезненные ощущения либо незначительны, либо вовсе отсутствуют.

В активной фазе мононуклеоза увеличивается печень и селезенка. При этом нередко возникает желтушный синдром со следующими проявлениями:
- тошнота, доходящая до рвоты;
- снижение, отсутствие аппетита;
- изменение цвета мочи (потемнение, мутность);
- тянущая боль, чувство распирания в подреберье с правой стороны;
- желтый оттенок кожных покровов, глазного белка;
- расстройство стула (запор, диарея).
Спустя 10-12 дней после появления первых симптомов по телу может распространиться пятнисто-папулезная сыпь неопределенной локализации, которая не вызывает зуда.
Болезни, при которых возрастает уровень атипичных клеток
Атипичные мононуклеары в общем анализе крови являются признаком инфекции в организме. Точный диагноз можно установить исходя из следующих критериев форменных клеток:
- изменение структуры и формы;
- увеличение количества;
- изменение процентного соотношения между разными видами клеток.
Примечание: содержание вироцитов в пределах 10-15% с большой вероятностью указывает на развитие инфекционного мононуклеоза.
При каких заболеваниях характерны атипичные мононуклеары? Это может быть токсоплазмоз, вирус герпесной группы, ВИЧ, онкологические патологии, прочее.
Нередко отмечается превышение нормы содержания после введения вакцины у детей.
Видео-передача «Жить здорово» о симптомах и лечении инфекционного мононуклеоза
Показатели мононуклеаров в крови
Анализ крови на атипичные мононуклеары сдают при подозрении на наличие какого-либо инфекционного, вирусного заболевания. Мононуклеарные клетки могут содержаться в лимфоцитарной крови здорового человека в силу особенностей организма. Однако их концентрация не должна превышать 1/6 части от общей численности лимфоцитов.
Примечание: если наблюдается динамика роста показателя, следует сдать повторный анализ.
Современной медициной признана норма мононуклеарных клеток у детей первого года жизни в пределах до 1%. Также значение может держаться на высокой отметке (до 10 и более процентов) спустя 1-1,5 месяца после перенесения мононуклеоза. Данное остаточное явление считается нормой.
Мононуклеарные клетки играют для человеческого организма важную роль, выполняя свою основную функцию — борьбу с возбудителями инфекционных заболеваний. Поэтому их появление может стать сигналом об ухудшении здоровья. При обнаружении вироцитов необходимо срочно обращаться за консультацией к врачу, чтобы избежать серьезных осложнений.
Рекомендуем изучить похожие материалы:
- 1. Система гемостаза: зачем сдавать анализ на свёртываемость крови
- 2. Аутоиммунная гемолитическая анемия у детей: чего не хватает и как проявляется
- 3. Как подобрать диету по группе крови: худеем вместе
- 4. Причины и опасности повышения уровня базофилов у детей
- 5. Понизился уровень базофилов у взрослых: как лечить базофилию
- 6. Причины повышения или понижения нейтрофилов в анализе крови у детей?
- 7. Нормы содержания нейтрофилов в крови и какие функции они выполняют
Источник
Многие пациенты начинают интересоваться вопросом, что такое атипичные лимфоциты? после сдачи анализов в лаборатории. Само слово «атипичные» не вызывает положительных ассоциаций, поэтому у пациента появляется повод для волнений. Но паниковать не нужно. Такое заключение слышат многие взрослые и дети, но, как правило, ничего угрожающего оно не несет.
Внешние отличия атипичных лейкоцитарных клеток
Лейкоциты – главные агенты иммунитета. Они представляют собой многочисленный класс клеток, отличающихся друг от друга по строению и функциям. Особенность лейкоцитов состоит в том, что они происходят от разных типов клеток-предшественников, следствием этого становится их высокая полиморфность.
В процессе дифференцированного созревания лейкоциты разных видов приобретают характерные морфологические признаки и выходят в кровь. Пребывают они в кровотоке недолго, до двух дней, затем попадают в ткани. Поэтому при исследовании крови на уровень лейкоцитарных клеток микроскопии подвергаются только те клетки, которые на момент анализа находились в русле крови.
Во время анализа оценивается численность каждой популяции лейкоцитарной группы (гранулоцитов и агранулоцитов) и их морфологические признаки. В организме здорового человека морфологически лейкоциты не отличаются от стандартных форм и размеров. Но при определенных условиях (аллергии, инфекции, опухоли) в крови обнаруживаются атипичные лейкоциты с патологическими морфологическими признаками.
В микроскопе опытный лаборант сразу определит атипичные клетки по таким признакам:
- Нестандартная форма. Нормальные лимфоциты округлые. Атипичность клетки проявляется в рваном контуре или многогранной форме.
- Увеличенный или уменьшенный размер. Обычный размер лимфоцита – около 12 мкм. Атипичные формы могут достигать размеров моноцитов (до 30 мкм).
- Видоизменённое ядро. При оценке морфологии клетки смотрят на соотношение размеров ядра с объемом цитоплазмы. Незрелые нейтрофилы не имеют сегментированного ядра, а ядро атипичного лимфоцита, наоборот, может состоять из нескольких сегментов. Атипичные лимфоциты имеют увеличенную плазму, их называют плазматизированными. Базофильность плазмы говорит о молодости этих клеток.
- Нетипичное окрашивание клетки красителями, зернистость цитоплазмы. При обработке атипичных лимфоцитов эозиновым красителем они окрашиваются в синий цвет. Ядра становятся фиолетовыми. Нормальные лимфоциты после подкрашивания становятся жемчужными, сероватыми или желтоватыми.
Причины появления атипичных клеточных форм
Из основных факторов, которые становятся причиной появления лейкоцитарных клеток нетипичной формы, можно выделить четыре группы:
- Вирусные и бактериальные инфекции,
- Интоксикация организма,
- Ионизирующее излучение,
- Рак и генетические патологии.
Во всех этих случаях появление атипичных форм клеток сопутствует лейкоцитозу (усиленной выработке всех или отдельных популяций клеток), которое диагностируется по анализу крови со сдвигом влево (с преобладанием молодых незрелых форм клеток).
Характер механизма появления атипичных лимфоцитов может быть реактивным, инфекционным или злокачественным. Причем диагностика в первых двух случаях основывается на совокупности сопутствующих симптомов (недавние физические нагрузки, повышенная температура, другие характерные клинические признаки инфекционного заболевания). Эти механизмы наиболее распространенные. Третий – злокачественный механизм развивается намного реже и характеризуется появлением определенных типов атипичных клеток.
Важно! Если в крови обнаружены лейкоциты атипичных форм, это, в первую очередь, означает, что иммунная система пребывает в напряженном состоянии.
Виды атипичных лейкоцитарных клеток и причины появления
Реактивный лейкоцитоз возникает вследствие усиленного лейкопоэза. Этот процесс активируется в организме при помощи цитокинов, активных компонентов комплемента, в ответ на появление токсинов. В таких экстремальных условиях не все клетки созревают правильно, и неизбежно появляются атипичные формы реактивных лимфоцитов. В лаборатории атипичные клетки подсчитываются на каждые 100 клеток определенной группы
Дегенеративные изменения
Эта атипичная форма клеток появляется при длительной и интенсивной интоксикации организма. В лейкоцитах накапливаются отложения токсических веществ, и клетка утрачивает способность делиться и выполнять свои функции. Эти вещества могут иметь разную природу (жировые, пигментные). Такие клетки отличаются увеличением количества и размеров вакуолей (вакуолизация), появляется токсогенная зернистость цитоплазмы. Изменения размеров может быть в большую или меньшую (сморщивание) сторону. Такие изменения обычно связаны с тяжелым сепсисом, абсцессами, дистрофией печени.
При дефиците витамина B12 или недостатке фолиевой кислоты в крови обнаруживают гиперсегментированные нейтрофилы. Их ядра могут содержать до 6 сегментов.
Атипичные мононуклеары
Называются клетками Дауни или лимфомоноцитами из-за морфологического сходства атипичных лимфоцитов этого типа с моноцитами. По размерам они крупнее обычных лимфоцитов, имеют моноцитарное ядро. Эти клетки чаще всего обнаруживают в крови.
У абсолютно здорового человека атипичные мононуклеары не встречаются, но они всегда сопутствуют вирусным заболеваниям. Наиболее частая причиной такого состояния – одна из форм вируса герпеса.
Этот тип атипичных лимфоцитов – один из маркеров мононуклеоза. Если иные заболевания (токсоплазмоз, грипп) способны стать причиной появления нетипичных мононуклеаров до 7% от общего количества лимфоцитов, то превышение количества атипичных клеток этого типа 10% говорит о мононуклеозе.
Это заболевание с ярко выраженными катаральными симптомами и сопутствующими положительными результатами по выявлению атипичных мононуклеаров производит на родителей угнетающее впечатление. Но на самом деле оно не несет ничего угрожающего и после выздоровления лейкоциты в крови у ребенка и их морфология самостоятельно приходит в норму.
У детей количество атипичных мононуклеаров (вироцитов) в крови не превышает 1%. Увеличение их количества может быт следствием прививок либо указывать на недавно перенесенное заболевание.
В крови взрослого человека тоже могут быть обнаружены атипичные мононуклеары, так как с возрастом вероятность носительства вируса герпеса повышается, и к старости достигает 98%. Еще патологические клетки могут появляться в результате аллергических реакций.
Важно! Лечение препаратами сыворотки крови тоже может стать причиной усиления лейкопоэза.
При мононуклеозе диагноз ставится по сопутствующим клиническим признакам, наличию плазматизированных мононуклеаров. Механизм их появления носит инфекционный характер, и после выздоровления картина крови нормализуется.
Клетки-тени Боткина-Гумпрехта
Это фрагменты лимфоцитов или других лимфоидных клеток, их остатки, которые появляются в результате лейколиза в процессе приготовления материала для микроскопии. Такое явление говорит о высокой скорости разрушения лимфоцитов и всегда сопутствует хроническому лимфолейкозу, но встречается и при других инфекционных заболеваниях. Под микроскопом видны хроматиновые тяжи, голые или полуразрушенные ядра. Эти фрагменты и называют тельцами Боткина-Гумпрехта.
Клетки Ридера
Это почкообразные клетки с зазубренным контуром ядра. Обнаруживаются при лейкемии, пернициозной анемии, тяжело протекающих инфекциях, отравлениях свинцом или фосфором.
Норма атипичных лимфоцитов, меры по нормализации
Организм взрослого человека постоянно подвергается атакам чужеродных агентов, поэтому тонус иммунной системы может меняться. Атипичные лимфоциты в анализе крови могут появляться в зависимости от текущей нагрузки на иммунитет. Допустимая норма – не выше 6%. Внимания заслуживают показатели выше 7%.
Специфической терапии для нормализации уровня атипичных лейкоцитов нет, так как это явление становится следствием какой-либо патологии. Поэтому лечение направлено непосредственно на борьбу с заболеванием или устранение причины (аллергических факторов, прекращение приема лекарственных препаратов, сывороточных компонентов крови). Для лечения бактериальных инфекций назначают антибиотики, аллергические реакции купируют антигистаминными препаратами.
Болезнь Эпштейн-Барра (вирус герпеса IV типа) у взрослых часто протекает бессимптомно и специфического лечения не имеет. Сама болезнь не несет угроз, зато опасность представляет способность вируса вызывать злокачественные опухоли. При ослабленном иммунитете болезнь носит рецидивирующий характер, который может проявляться синдромом хронической усталости, развиться в лимфогранулематоз, лимфому, рассеянный склероз. Такие состояния требуют длительной терапии по коррекции иммунной системы.
Популярное видео, как работает иммунитет:
Вместе с тем пациентам рекомендуется нормализовать режим и рацион, что благотворно повлияет на потенциал иммунитета.
Загрузка…
Источник
Многие пациенты начинают интересоваться вопросом, что такое атипичные лимфоциты? после сдачи анализов в лаборатории. Само слово «атипичные» не вызывает положительных ассоциаций, поэтому у пациента появляется повод для волнений. Но паниковать не нужно. Такое заключение слышат многие взрослые и дети, но, как правило, ничего угрожающего оно не несет.
Внешние отличия атипичных лейкоцитарных клеток
Лейкоциты – главные агенты иммунитета. Они представляют собой многочисленный класс клеток, отличающихся друг от друга по строению и функциям. Особенность лейкоцитов состоит в том, что они происходят от разных типов клеток-предшественников, следствием этого становится их высокая полиморфность.
В процессе дифференцированного созревания лейкоциты разных видов приобретают характерные морфологические признаки и выходят в кровь. Пребывают они в кровотоке недолго, до двух дней, затем попадают в ткани. Поэтому при исследовании крови на уровень лейкоцитарных клеток микроскопии подвергаются только те клетки, которые на момент анализа находились в русле крови.
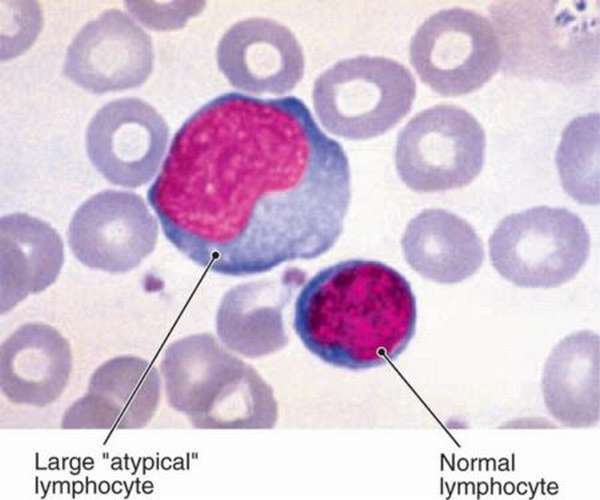
 Лимфоцит атипичной формы с увеличенной цитоплазмой и нормальный лимфоцит
Лимфоцит атипичной формы с увеличенной цитоплазмой и нормальный лимфоцит
Во время анализа оценивается численность каждой популяции лейкоцитарной группы (гранулоцитов и агранулоцитов) и их морфологические признаки. В организме здорового человека морфологически лейкоциты не отличаются от стандартных форм и размеров. Но при определенных условиях (аллергии, инфекции, опухоли) в крови обнаруживаются атипичные лейкоциты с патологическими морфологическими признаками.
В микроскопе опытный лаборант сразу определит атипичные клетки по таким признакам:
- Нестандартная форма. Нормальные лимфоциты округлые. Атипичность клетки проявляется в рваном контуре или многогранной форме.
- Увеличенный или уменьшенный размер. Обычный размер лимфоцита – около 12 мкм. Атипичные формы могут достигать размеров моноцитов (до 30 мкм).
- Видоизменённое ядро. При оценке морфологии клетки смотрят на соотношение размеров ядра с объемом цитоплазмы. Незрелые нейтрофилы не имеют сегментированного ядра, а ядро атипичного лимфоцита, наоборот, может состоять из нескольких сегментов. Атипичные лимфоциты имеют увеличенную плазму, их называют плазматизированными. Базофильность плазмы говорит о молодости этих клеток.
- Нетипичное окрашивание клетки красителями, зернистость цитоплазмы. При обработке атипичных лимфоцитов эозиновым красителем они окрашиваются в синий цвет. Ядра становятся фиолетовыми. Нормальные лимфоциты после подкрашивания становятся жемчужными, сероватыми или желтоватыми.
Причины появления атипичных клеточных форм
Из основных факторов, которые становятся причиной появления лейкоцитарных клеток нетипичной формы, можно выделить четыре группы:
- Вирусные и бактериальные инфекции;
- Интоксикация организма;
- Ионизирующее излучение;
- Рак и генетические патологии.
Во всех этих случаях появление атипичных форм клеток сопутствует лейкоцитозу (усиленной выработке всех или отдельных популяций клеток), которое диагностируется по анализу крови со сдвигом влево (с преобладанием молодых незрелых форм клеток).
Характер механизма появления атипичных лимфоцитов может быть реактивным, инфекционным или злокачественным. Причем диагностика в первых двух случаях основывается на совокупности сопутствующих симптомов (недавние физические нагрузки, повышенная температура, другие характерные клинические признаки инфекционного заболевания). Эти механизмы наиболее распространенные. Третий – злокачественный механизм развивается намного реже и характеризуется появлением определенных типов атипичных клеток.
Важно! Если в крови обнаружены лейкоциты атипичных форм, это, в первую очередь, означает, что иммунная система пребывает в напряженном состоянии.
Виды атипичных лейкоцитарных клеток и причины появления
Реактивный лейкоцитоз возникает вследствие усиленного лейкопоэза. Этот процесс активируется в организме при помощи цитокинов, активных компонентов комплемента, в ответ на появление токсинов. В таких экстремальных условиях не все клетки созревают правильно, и неизбежно появляются атипичные формы реактивных лимфоцитов. В лаборатории атипичные клетки подсчитываются на каждые 100 клеток определенной группы
Дегенеративные изменения
Эта атипичная форма клеток появляется при длительной и интенсивной интоксикации организма. В лейкоцитах накапливаются отложения токсических веществ, и клетка утрачивает способность делиться и выполнять свои функции. Эти вещества могут иметь разную природу (жировые, пигментные). Такие клетки отличаются увеличением количества и размеров вакуолей (вакуолизация), появляется токсогенная зернистость цитоплазмы. Изменения размеров может быть в большую или меньшую (сморщивание) сторону. Такие изменения обычно связаны с тяжелым сепсисом, абсцессами, дистрофией печени.
При дефиците витамина B12 или недостатке фолиевой кислоты в крови обнаруживают гиперсегментированные нейтрофилы. Их ядра могут содержать до 6 сегментов.
Атипичные мононуклеары
Называются клетками Дауни или лимфомоноцитами из-за морфологического сходства атипичных лимфоцитов этого типа с моноцитами. По размерам они крупнее обычных лимфоцитов, имеют моноцитарное ядро. Эти клетки чаще всего обнаруживают в крови.
У абсолютно здорового человека атипичные мононуклеары не встречаются, но они всегда сопутствуют вирусным заболеваниям. Наиболее частая причиной такого состояния – одна из форм вируса герпеса.
Этот тип атипичных лимфоцитов – один из маркеров мононуклеоза. Если иные заболевания (токсоплазмоз, грипп) способны стать причиной появления нетипичных мононуклеаров до 7% от общего количества лимфоцитов, то превышение количества атипичных клеток этого типа 10% говорит о мононуклеозе.
Это заболевание с ярко выраженными катаральными симптомами и сопутствующими положительными результатами по выявлению атипичных мононуклеаров производит на родителей угнетающее впечатление. Но на самом деле оно не несет ничего угрожающего и после выздоровления лейкоциты в крови у ребенка и их морфология самостоятельно приходит в норму.
У детей количество атипичных мононуклеаров (вироцитов) в крови не превышает 1%. Увеличение их количества может быт следствием прививок либо указывать на недавно перенесенное заболевание.
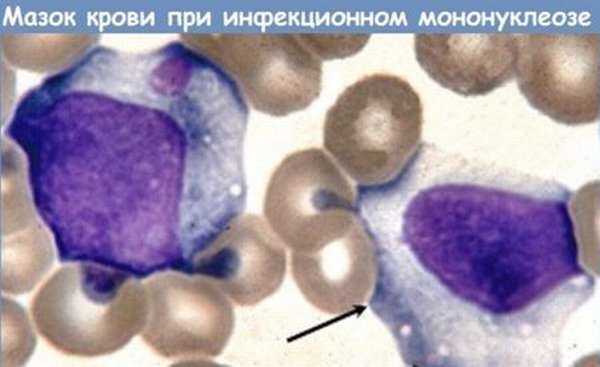
 Мазок крови под микроскопом с атипичными мононуклеарами
Мазок крови под микроскопом с атипичными мононуклеарами
В крови взрослого человека тоже могут быть обнаружены атипичные мононуклеары, так как с возрастом вероятность носительства вируса герпеса повышается, и к старости достигает 98%. Еще патологические клетки могут появляться в результате аллергических реакций.
Важно! Лечение препаратами сыворотки крови тоже может стать причиной усиления лейкопоэза.
При мононуклеозе диагноз ставится по сопутствующим клиническим признакам, наличию плазматизированных мононуклеаров. Механизм их появления носит инфекционный характер, и после выздоровления картина крови нормализуется.
Клетки-тени Боткина-Гумпрехта
Это фрагменты лимфоцитов или других лимфоидных клеток, их остатки, которые появляются в результате лейколиза в процессе приготовления материала для микроскопии. Такое явление говорит о высокой скорости разрушения лимфоцитов и всегда сопутствует хроническому лимфолейкозу, но встречается и при других инфекционных заболеваниях. Под микроскопом видны хроматиновые тяжи, голые или полуразрушенные ядра. Эти фрагменты и называют тельцами Боткина-Гумпрехта.
Клетки Ридера
Это почкообразные клетки с зазубренным контуром ядра. Обнаруживаются при лейкемии, пернициозной анемии, тяжело протекающих инфекциях, отравлениях свинцом или фосфором.
Норма атипичных лимфоцитов, меры по нормализации
Организм взрослого человека постоянно подвергается атакам чужеродных агентов, поэтому тонус иммунной системы может меняться. Атипичные лимфоциты в анализе крови могут появляться в зависимости от текущей нагрузки на иммунитет. Допустимая норма – не выше 6%. Внимания заслуживают показатели выше 7%.
Специфической терапии для нормализации уровня атипичных лейкоцитов нет, так как это явление становится следствием какой-либо патологии. Поэтому лечение направлено непосредственно на борьбу с заболеванием или устранение причины (аллергических факторов, прекращение приема лекарственных препаратов, сывороточных компонентов крови). Для лечения бактериальных инфекций назначают антибиотики, аллергические реакции купируют антигистаминными препаратами.
Болезнь Эпштейн-Барра (вирус герпеса IV типа) у взрослых часто протекает бессимптомно и специфического лечения не имеет. Сама болезнь не несет угроз, зато опасность представляет способность вируса вызывать злокачественные опухоли. При ослабленном иммунитете болезнь носит рецидивирующий характер, который может проявляться синдромом хронической усталости, развиться в лимфогранулематоз, лимфому, рассеянный склероз. Такие состояния требуют длительной терапии по коррекции иммунной системы.
Популярное видео, как работает иммунитет:
Вместе с тем пациентам рекомендуется нормализовать режим и рацион, что благотворно повлияет на потенциал иммунитета.
Источник