Анализ лимфы у ребенка

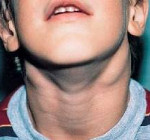
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
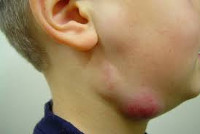
Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов – тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей – скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов – туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору – одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто – подчелюстные и шейные с одной или обеих сторон, реже – околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник

Любые изменения анализа крови ребенка вызывают у родителей переживания, особенно, если меняется количество лейкоцитов, ведь известно, что такие клетки являются представителями системы иммунитета. Если мама видит в бланке анализа превышение лимфоцитов или слышит от врача слово «лимфоцитоз», ей хочется узнать, что это, от чего повышены такие кровяные клетки и опасен ли высокий уровень лимфоцитов для ребенка.

Когда уровень лимфоцитов повышен
Лимфоцитами называют группу лейкоцитов, главной функцией которой в организме ребенка является участие в иммунных реакциях. Такие клетки защищают детей от вирусов и прочих отрицательных воздействий. Они производятся в костном мозге, тимусе, лимфатических узлах и некоторых других органах, затем выходят в кровоток или хранятся в лимфоидной ткани, а когда срок их «жизни» завершается, разрушаются в тканях селезенки.
Уровень лимфоцитов определяют с помощью клинического анализа крови, отображая в лейкограмме (лейкоцитарной формуле) в процентах от всех лейкоцитов. Хотя лимфоциты представляют собой группу клеток (выделяют В-лимфоциты, несколько типов Т-лимфоцитов и другие субпопуляции), общий анализ крови не определяет разные виды таких белых кровяных клеток по отдельности.

У только что родившихся малышей лимфоцитов не очень много, поскольку их иммунная система еще не функционирует в полной мере. Но уже через несколько дней после родов число лимфоцитов начинает увеличиваться и до 4-летнего возраста превышает число других видов лейкоцитов.
Примерно в 4-5 лет уровень лимфоцитов и нейтрофилов становится одинаковым, после чего число нейтрофилов начинает преобладать.
Верхней границей нормы лимфоцитов у детей считают:
Если результат анализа показал повышенное количество лимфоцитов, превышающее указанные цифры, это называют лимфоцитозом. Он бывает относительным, если число лимфоцитов не превышает норму, а лишь кажется завышенным из-за уменьшения уровня других лейкоцитов. При этом общее число лейкоцитов может оставаться в норме или быть повышенным.
Также встречается абсолютный лимфоцитоз, вызванный избыточным количеством лимфоцитов в периферическом кровотоке из-за их активного образования в костном мозге и других местах или недостаточного разрушения в селезенке.

Причины лимфоцитоза
Наиболее часто лимфоцитоз выступает признаком болезни, ведь повышенное число таких белых кровяных телец нужно для борьбы с инфекционным агентом или другим отрицательным воздействием на детский организм.
К заболеваниям, из-за которых в крови детей завышены лимфоциты, относят:
- ОРВИ.
- Вирусный гепатит.
- Корь.
- Инфекцию, вызванную аденовирусом.
- Ветряную оспу.
- Краснуху.
- Грипп.
- Герпесную инфекцию.
- Токсоплазмоз.
- Заражение ВИЧ.
- Инфекционный мононуклеоз.
- Энтеровирусную инфекцию.
- Коклюш.
- Заражение цитомегаловирусом.
- Бруцеллез.
- Заражение паразитами или простейшими.
- Туберкулез.
- Лейкоз, который может быть как острым, так и хроническим лимфолейкозом.
- Злокачественную тимому.
- Неходжскинскую лимфому.
- Болезнь Смита – редкое инфекционное заболевание с лимфоцитозом.
- Болезнь Франклина. Так называется еще одна редкая патология, при которой разрастается лимфоидная ткань и повышается продукция иммуноглобулинов.
Тем не менее, высокий процент лимфоцитов не всегда связан с вирусной инфекцией или опухолевым процессом. Если лимфоцитоз относительный, причиной такого результат анализа крови выступают факторы, уменьшающие число других видов лейкоцитов, например, нейтропения вследствие дефицита витамина В12 или применения некоторых лекарственных средств, угнетающих нейтрофилы.

Также к неинфекционным причинам появления лимфоцитоза относят:
- Отравление мышьяком или свинцом, а также дисульфидом углерода или тетрахлорэтаном.
- Аутоиммунные болезни.
- Гипертиреоз.
- Бронхиальную астму.
- Авитаминоз.
- Удаление селезенки, в результате чего кровяные клетки не могут утилизироваться в нужном объеме.
- Действие некоторых лекарственных средств – медикаментов против эпилепсии, гормональных лекарств, антибиотиков, наркотических анальгетиков и других.
Отдельно следует отметить, что после выздоровления уровень лимфоцитов не сразу возвращается к нормальным показателям. У большинства детей в течение нескольких недель, а иногда и месяцев, после того, как болезнь завершилась, лимфоциты будут определяться в повышенном количестве, но постепенно их уровень снизится.

Мнение Комаровского
Известный педиатр считает определение лейкограммы у болеющего ребенка важным анализом, позволяющим узнать, какая именно инфекция у маленького пациента. В своей практике Комаровский не раз сталкивался с лимфоцитозом и подтверждает, что самой частой причиной повышения процента таких кровяных клеток в детском возрасте выступает вирусная инфекция.
Советуем посмотреть запись программы доктора Комаровского, в котором подробно освещается тема клинического анализа крови малышей:
Симптомы
Если лимфоцитоз спровоцирован вирусной инфекцией, у ребенка ухудшается общее состояние, появляется слабость, лихорадка, одышка. Ребенок хуже ест, возможны нарушения сна, а также появление сыпи. У грудных малышей симптоматика может быть невыраженной и ограничиваться лишь капризным поведением, плачем и повышенной температурой тела.
У некоторых детей с лимфоцитозом обнаруживается увеличение лимфатических узлов. Также может увеличиваться селезенка или печень, ведь при повышении количества кровяных клеток нагрузка на эти органы возрастает.

Что делать
Выявив у ребенка превышение уровня лимфоцитов, следует обратиться с малышом к врачу. Доктор оценит общее состояние маленького пациента и его возраст, учтет имеющиеся жалобы, недавно перенесенные болезни, употребление лекарств, а также другие показатели анализа крови. К примеру, о наличии активного вирусного заболевания педиатру подскажут определенные симптомы, лейкоцитоз и повышение СОЭ.
Если у ребенка будут повышены не только лимфоциты, но и моноциты, это наведет врача на мысль о хронической вирусной инфекции. Также при затянувшемся инфекционном процессе детей направляют на анализ, определяющий активированные В-клетки. Если активированные лимфоциты в анализе крови у ребенка превышают нормальный показатель, это может быть признаком аутоиммунного процесса.
Как определить вид инфекции с помощью показателей уровня лимфоцитов, смотрите в видео программы Е.Комаровского:
Выраженный лейкоцитоз с высоким процентом лимфоцитов станет поводом более детального обследования работы иммунной системы ребенка. С целью выяснить, реактивный у ребенка лимфоцитоз (так называют увеличение лимфоцитов из-за вирусной инфекции) либо опухолевый (его также называют злокачественным), определяют по отдельности уровень Т- и В-лимфоцитов. Если необходимо, назначается обследование костного мозга.
Лечение
Узнав, почему у ребенка лимфоцитоз, врач назначит подходящую терапию. Во многих случаях такое изменение клеточного состава крови просто указывает на активное сопротивление иммунной системы ребенка инфекционному заболеванию. И поэтому никаких препаратов, уменьшающих число лимфоцитов, не требуется.
Ребенку обеспечивают правильный режим сна, достаточный отдых, прогулки на свежем воздухе, полноценное питание. Это способствует быстрому выздоровлению и нормализации самочувствия, поддерживает иммунитет малыша и помогает нормализовать количество лимфоцитов в его крови.
Среди медикаментозных средств по показаниям применяют противовирусные, противовоспалительные, жаропонижающие и другие лекарства, а если присоединяется осложнение в виде бактериальной инфекции, приходится давать ребенку и антибиотики.

Если лимфоцитоз оказался признаком опухолевого процесса, тактика врача будет определяться формой новообразования, его распространенностью и активностью. Таким детям рекомендуют постельный режим и ограничение контактов с другими людьми. Чаще всего им назначают химиотерапию, а в некоторых случаях – трансплантацию костного мозга.
Профилактика
Чтобы предотвратить повышение лимфоцитов в крови у ребенка, родителям следует сосредоточиться на укреплении иммунной системы дочки или сына:
- Обеспечить ребенку сбалансированный рацион.
- Поощрять умеренные физические нагрузки и занятия спортом.
- Одевать ребенка по погоде, не допуская переохлаждения.
- Не допускать появления у ребенка вредных привычек.
- Ежегодно проверять кровь для своевременного выявления заболеваний.

Источник